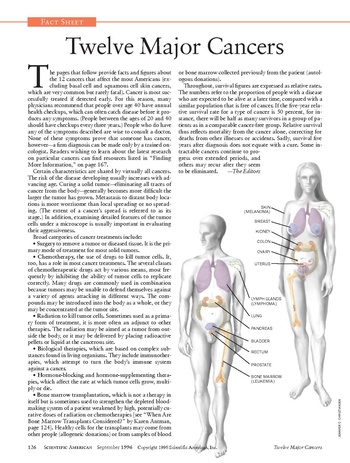
السرطانات الثلاثة عشر الشائعة
| نوع السرطان | الانتشار |
|---|---|
| سرطان القولون والمستقيم | 9.4 مليون |
| اللمفوما اللاهودجكينية | 4.3 مليون |
| سرطان المثانة | 3.4 مليون |
| سرطان الرئة | 3.3 مليون |
| الميلانوما | 3.1 مليون |
| اللوكيميا | 2.3 مليون |
| سرطان الثدي | 2.1 مليون |
| سرطان المبيض | 1.2 مليون |
| سرطان الپروستاتا | 1.1 مليون |
| سرطان الكبد | 618.700 |
| سرطان الرحم | 528.000 |
| سرطان الكلى | 208.500 |
| سرطان البنكرياس | 393.800 |
| المصدر: مجلس السرطان | |
السرطان، هو مرض يصيب الخلايا، التي تعتبر الوحدة الأساسية في بناء الجسم. تقوم أجسامنا بتخليق خلايا جديدة بشكل مستمر حتى تتم عملية النمو، واستبدال الخلايا الميتة، أو لمعالجة الخلايا التالفة بعد الإصابة بجروح. توجد جينات معينة تتحكم في هذه العملية، ومن ثم فإن مرض السرطان يحدث نتيجة لتلف تلك الجينات الذي عادة ما يصيب الإنسان في حياته، وذلك على الرغم من قلة عدد الأفراد الذين يرثون جينات تالفة من أحد الأبوين. وبشكل عام، فإن الخلايا تنمو وتتكاثر بطريقة منظمة، ولكن قد تؤدي الجينات التالفة إلى تصرف الخلايا بشكل غير طبيعي، فقد تنمو الخلايا مكونةً كتلة يطلق عليها ورم. وقد يكون الورم حميداً (ليس سرطان) أو خبيثاً (سرطان). وينبغي الإشارة إلى أن الأورام الحميدة لا تنتشر خارج حدودها الطبيعية إلى أجزاء أخرى من الجسم.
عندما ينمو الورم الخبيث لأول مرة، يكون محدود في المكان الذي انتشر فيه. ولكن إذا لم تتم معالجة تلك الخلايا فإنها قد تنتشر خارج حدودها الطبيعية لتصيب الأنسجة المجاورة، ويطلق على الورم في هذه الحالة “سرطان غزويّ”.
يحتمل أن تتطور بعض الأورام الحميدة إلى أورام خبيثة، وقد يتطور الورم إلى سرطان إذا لم يتم العلاج. وهناك بعض أنواع الأورام الحميدة التي لا تتطور إلى سرطان.
حتى ينمو السرطان ليصبح أكبر من رأس الدبوس، فلابد أن يقوم بتخليق الأوعية الدموية الخاصة به. أحياناً، تتحرك بعض الخلايا بعيداً عن الورم الأولي الذي نشأ أولاً إما من خلال قنوات سائل الأنسجة الموضعية أو في مجرى الدم، ثم تجتاح وتغزو الأعضاء الأخرى. عندما تصل تلك الخلايا إلى موقع جديد، تستمر في النمو وتشكل ورم جديد في هذا المكان، وهذا النوع من الأورام يسمى السرطان الثانوي أو النقيلة.[1]
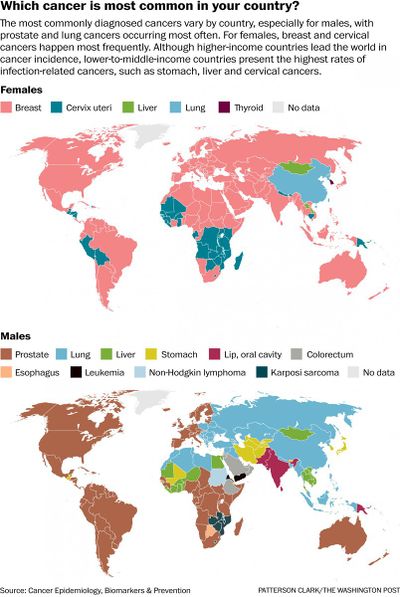
ويستعرض المقال حقائق وأرقام عن السرطانات الأكثر شيوعاً في العالم بصفة عامة، والمنطقة العربية بصفة خاصة.
يُعالَج السرطان بنجاح أكبر إذا ما تم اكتشافه مبكراً. لهذا السبب، ينصح العديد من الأطباء الأشخاصَ الذين تفوق أعمارهم سن الأربعين بإجراء فحوص صحية عامة سنوية، فهي كثيرا ما تؤدي إلى اكتشاف المرض قبل ظهور أيٍّ من أعراضه. ويجب أن تُجرى هذه الفحوص كل ثلاث سنوات بالنسبة للأشخاص الذين تتراوح أعمارهم بين العشرين والأربعين عاماً. ومن الحكمة أن يستشير الناسُ الطبيبَ إذا عانوا أيًّا من الأعراض الموصوفة لاحقاً. ولا يُثبت أي من هذه الأعراض أن الشخص مصاب بالسرطان. ومع ذلك فإن التشخيص الأكيد لا يتسنى إلا لعالِم الأورام المتمرس. [2] وفي الواقع، هناك سمات معينة تشترك فيها جميع أنواع السرطان. منها أن التعرض للإصابة بالمرض يزداد، عادة، مع التقدم في العمر. كما أن معالجة ورم مصمت (قاسٍ) - باستئصال جميع آثار السرطان من الجسم ـ تصبح بوجه عام أكثر صعوبة كلما زاد نمو هذا الورم. وإن انتشار السرطان إلى مواضع بعيدة في الجسم أكثر إقلاقا من عدم الانتشار أو الانتشار الموضعي. إضافة إلى ذلك، فإن الفحص المجهري للملامح التفصيلية لخلايا الورم له أهمية كبيرة عند تقدير خباثتها.
السرطانات الأكثر انتشاراً
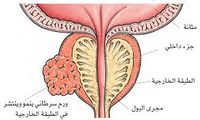
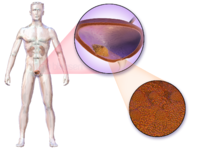
سرطان الپروستاتا
 مقالة مفصلة: سرطان الپروستاتا
مقالة مفصلة: سرطان الپروستاتا
| سرطان الپروستاتا | ||
| معدل الانتشار | 1.1 مليون حالة جديدة (2014)[3] | |
| معدل البقاء 5 سنوات | 99% (الولايات المتحدة)[4] | |
| حالات الوفاة | 307.000 (2014)[3] | |
| عوامل الخطورة | تقدم العمر؛ وربما يكون للغذاء الغني بالدهون دور. يميل سرطان الپروستاتا إلى أن يحدث في أسر معينة، ولكن ليس واضحاً ما إذا كان السبب جينياً (وراثياً) أو بيئياً. إن معدل إصابة الرجال السود يزيد على البيض بنسبة 37%، كما أن معدل الوفيات عند السود ضعفه عند البيض. | |
| العلامات المنذرة | ضَعْف تدفق البول، تقطع التبول أو صعوبة التحكم فيه؛ ازدياد الحاجة إلى التبول؛ تبول مؤلم؛ ألم في الحوض أو الظهر. | |
| الكشف والتشخيص | يجب إجراء فحص بالإصبع من المستقيم digital rectal examination سنوياً لكل رجل تجاوز الخمسين. ويمكن لفحص الدم، للكشف عن المستضد النوعي للپروستاتا prostate-specific antigen (PSA)، أن يشير إلى وجود شذوذات في الپروستاتا في مرحلتها المبكرة. كما يمكن عن طريق الفحص بالموجات فوق الصوتية عبر المستقيم transrectal ultrasound تأكيد النتائج المشتبه بها في فحوص أخرى. ويشير فحص كمية الدنا DNA في الخلايا الشاذة إلى مدى خباثة السرطان.
| |
| العلاج | تُعتبر إزالة الپروستاتا عملا روتينيا. كما تُستخدم المعالجة الشعاعية إما كبديل أو بالمشاركة مع استئصال الپروستاتا prostatectomy. وبالنسبة للنقائل الورمية تُعطى أدوية تستطيع أن تحول بين الخلايا الورمية وحصولها على الهرمونات الذكرية التي تحتاج إليها كي تنمو.
| |
| ملاحظات | سرطان الپروستاتا هو السبب الرئيسي الثاني للوفيات عند الرجال نتيجة للسرطان. | |
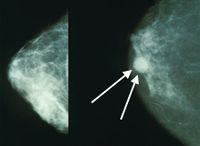
سرطان الثدي
 مقالة مفصلة: سرطان الثدي
مقالة مفصلة: سرطان الثدي
| سرطان الثدي | ||
| معدل الانتشار | 2.1 مليون (2015) | |
| معدل البقاء 5 سنوات | ~85% (الولايات المتحدة والمملكة المتحدة)[4] [5] | |
| حالات الوفاة | 533.600 (2015)[6] | |
| عوامل الخطورة | طفرات موروثة في الجين BRCA1 أو الجين BRCA2؛ تقدم العمر؛ البدء المبكر للحيض؛ تأخر الإياس (سن اليأس)، عدم إنجاب أي طفل أو إنجاب الطفل الأول بعد سن الثلاثين؛ التاريخ الشخصي personal history أو العائلي للإصابة بسرطان الثدي؛ وربما يكون للغذاء الغني بالدهون دور في ذلك. تنخفض معدلات الوفيات بين النساء البيض ولا سيما اللواتي تقل أعمارهن عن الخامسة والستين. | |
| العلامات المنذرة | وجود كتلة غير مؤلمة في الثدي هو علامة نموذجية، وقد تكون مؤلمة أحيانا؛ أي تغير في لون أو شكل أو طبيعة نسيج الثدي أو الحلمة؛ إفراز discharge من الحلمة أو التألم عند جَسِّها. | |
| الكشف والتشخيص | الفحص الذاتي والفحوص السريرية للثدي، تصوير الثدي الشعاعي mammogram. ينصح الخبراء أن يُجرى سنويا تصوير شعاعي وفحص عام للثدي لجميع النساء اللواتي تتجاوز أعمارهن الخمسين، بل ولبعض النساء الأصغر أيضاً.
| |
| العلاج | يمكن أن يكون الاستئصال الكامل للثدي mastectomy مناسبا للأورام الموضّعة. وقد يفضل في كثير من الأحيان الجراحة المحافظة على الثدي breast-conserving surgery (بإزالة الورم وبعض النسج المحيطة به وتسمى أحياناً استئصال الكتلة lumpectomy) متبوعة بمعالجة شعاعية موضعية. وعلى الرغم من أن نسبة المعاودة (الانتكاس) أكبر في الجراحة المحافظة على الثدي، فإن هذه المعاودات يمكن علاجها باستئصال الثدي كاملا. وعلى كل حال، فإن نسبة البُقيا في هذه الحالة مساوية للحالات التي تعالج باستئصال الثدي في البداية. وقد يُتبع كل من الإجراءين بمعالجة كيميائية إضافية أو بمعالجة حاصرة للهرمونات. وإذا كانت الخلايا الورمية تحوي مستويات عالية من مستقبلات هرمونات الإستروجين والپروجسترون فإن هذا مؤشر جيد، إذ تستطيع المعالجة الحاصرة للهرمونات إيقاف نمو هذه الخلايا.
| |
| ملاحظات | آراء خلافية: على الرغم من أن الفحوص التي تُجرى للكشف عن الطفرات الوراثية في الجينيْن BRCA1 و BRCA2 قد صارت متوافرة، فإن الأطباء لم يصلوا إلى إجماع على استخدام هذه الفحوص. كما أن جدوى إجراء المعالجة الكيميائية عند المريضات المسنّات وجدوى تصوير الثدي الشعاعي الروتيني لمن لم يَبْلغن سن الخمسين، ما زالتا موضع جدل. وتشير بعض الدراسات إلى أن المعالجة الجراحية لسرطان الثدي خلال النصف الثاني من الدورة الطمثية للمريضة قد تعطي نتائج أفضل. | |
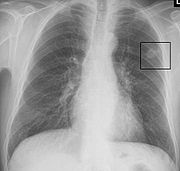
سرطان الرئة
 مقالة مفصلة: سرطان الرئة
مقالة مفصلة: سرطان الرئة
| سرطان الرئة | ||
| معدل الانتشار | 3.3 مليون (2015)[7] | |
| معدل البقاء 5 سنوات | 17.4% (الولايات المتحدة)[8] | |
| حالات الوفاة | 1.7 مليون (2015)[6] | |
| عوامل الخطورة | تدخين السجائر (يرتبط بنسبة 85- 90% من جميع الحالات)؛ التعرض في مكان العمل لمواد معينة (منها الأسبست asbestos وبعض المواد الكيميائية العضوية)؛ التعرض للإشعاع؛ التعرض لغاز الرادون (لا سيما عند المدخنين)؛ وجود دخان التبغ في البيئة. | |
| العلامات المنذرة | سعال مستمر؛ قشع مختلط بدم؛ تنفس وزيزي؛ ألم كتفي أو صدري؛ انتفاخ (تورم) الوجه أو الرقبة؛ التهاب الرئة أو التهاب القصبات المتكرر. | |
| الكشف والتشخيص | صورة صدر شعاعية، تحليل الخلايا التي في القشع، فحص المسالك القصبية بالمنظار الليفي الضوئي. | |
| العلاج | إن سرطانات الرئة نوعان أساسيان: صغير الخلايا small cell وغير صغير الخلايا. ويعالج سرطان الرئة صغير الخلايا الذي ينتشر بسرعة، بالعلاج الكيميائي وحده أو بالمشاركة مع المعالجة الشعاعية بدلا من الجراحة. يوجَّه الإشعاع نحو الصدر، وفي بعض الحالات نحو الدماغ لقتل النقائل الورمية. وبالنسبة لسرطانات الخلايا (الرئوية) غير الصغيرة الموضّعة، فباستطاعة الجراحين إزالة الجزء المصاب من الرئة على الرغم من أن الانتكاسات شائعة؛ أما بالنسبة للحالات المتقدمة فيمكن استخدام المعالجة الشعاعية أو المعالجة الكيميائية أو المعالجة بالليزر أو بالجمع بين بعض هذه المعالجات عوضا عن المعالجة الجراحية.
| |
| ملاحظات | * انخفض معدل حدوث هذا المرض عند الرجال منذ الثمانينات ولكنه ما زال يرتفع عند النساء.
| |
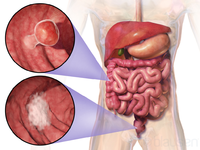
سرطان القولون والمستقيم
 مقالة مفصلة: سرطان القولون والمستقيم
مقالة مفصلة: سرطان القولون والمستقيم
| سرطان القولون والمستقيم | ||
| معدل الانتشار | 9.4 مليون (2015)[7] | |
| معدل البقاء 5 سنوات | 65% (الولايات المتحدة)[4] | |
| حالات الوفاة | 832.000 (2015)[6] | |
| عوامل الخطورة | التاريخ العائلي لحدوث سرطان القولون والمستقيم في الأسرة؛ سلائل (پوليپات) polyps أو أمراض الأمعاء الالتهابية. تم ربط وجود طفرات جينية نوعية بداء السليلات الغدومي العائلي familial adenomatous polyposis (الذي يمكنه أن يتحول إلى سرطان القولون) وبسرطان القولون والمستقيم الوراثي غير السليلي. ويزداد خطر الإصابة أيضا عند الذين يعيشون في المدن أو المناطق الصناعية. وتتضمن بقية عوامل الخطورة نقص النشاط البدني والتعرض لمواد كيميائية معينة وتناول الأغذية الغنية بالدهون أو قليلة الألياف. | |
| العلامات المنذرة | وجود دم في البراز؛ أيُّ تغيرٍ في عادات التغوط؛ انزعاج معدي عام، فقدان وزن ليس له ما يبرره. | |
| الكشف والتشخيص | يجب إجراء فحص المستقيم بالإصبع وتحرّي الدم في البراز سنويا لكل شخص يفوق الأربعين عاما؛ تنظير السيني sigmoidoscopy كل 3 ـ 5 سنوات بعد سن الخمسين. وإذا اشتُبِه بوجود أي اضطرابات، يمكن إجراء تنظير القولون واستخدام رحضة (حقنة) الباريوم barium enema (للتمكن من رؤية الأمعاء عند التصوير بالأشعة السينية). ويكون الإنذار prognosis سيئا إذا كانت الأمعاء مسدودة أو مثقوبة أو كانت مستويات مواد واسمة marker substances معينة (مثل المستضد الجنيني السرطاني carcinoembryonic antigen والمستضد الكربوهيدراتي 9-19) في مصل الدم مرتفعة قبل العلاج.
| |
| العلاج | الجراحة لإزالة الورم، وأحيانا يضاف إليها المعالجة الشعاعية أو الكيميائية أو كلتيهما. وقد يتحتم في بعض الحالات فَغْر القولون colostomy (عمل فتحة تصريف فيه). وإذا انتشر المرض إلى العقد اللمفاوية، تصبح المعالجة الكيميائية بالفلوروراسيل fluorouracil مفيدة. وبالنسبة لسرطان المستقيم المتقدم والمتوسط الشدة تستخدم المعالجة الكيميائية المترافقة مع المعالجة الشعاعية، ولعل إزالة النقائل من الكبد جراحيا تطيل بُقيا بعض المرضى.
| |
| ملاحظات | ||
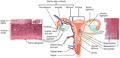
سرطان المثانة
 مقالة مفصلة: سرطان المثانة
مقالة مفصلة: سرطان المثانة
| سرطان المثانة | ||
| معدل الانتشار | 3.4 مليون (2015)[7] | |
| معدل البقاء 5 سنوات | ~77% (الولايات المتحدة)[9] | |
| حالات الوفاة | 188.000 سنوياً[6] | |
| عوامل الخطورة | يصيب سرطان المثانة كلا من البيض والسود، ولكن إصابة البيض تكون ضعف إصابة السود. أما إصابة الرجال فتتراوح بين ضعف وثلاثة أضعاف إصابة النساء. وتحدث الإصابة عند المدخنين بمعدل ضِعْف أو ثلاثة أضعاف غير المدخنين. يزداد خطر الإصابة عند العاملين في صناعة المطاط وصناعة الكيماويات والجلود، وكذلك عند مصففي الشعر والميكانيكيين (العاملين في إصلاح الآلات وصيانتها) وعمال الطباعة وعمال الطلاء والعاملين في صناعة النسيج وسائقي الشاحنات. | |
| العلامات المنذرة | وجود دم في البول، ألم أثناء التبول، الحاجة المتكررة أو الملحة إلى التبول. | |
| الكشف والتشخيص | يمكن أن يُكشف الورم أحيانا خلال فحص مستقيمي أو مهبلي. وأحيانا تشاهد الخلايا السرطانية عند فحص عينات من البول تحت المجهر. كما يستطيع تنظير المثانة cytoscopy [فحص المثانة بإدخال أداة (المنظار) عبر الإحليل] إظهار أماكن الإصابة. ونحتاج إلى الخزعة لإثبات التشخيص.
| |
| العلاج | يمكن أحيانا علاج السرطان الذي لا يتجاوز جدار المثانة وفي مرحلته المبكرة بإزالته بوساطة منظار المثانة. وفي حالة وجود عدة أورام، يستطيع الأطباء إزالتها ثم إتباعها بتسريبِ محلولٍ يحتوي على بكتيريا (جراثيم) إلى داخل المثانة، بشكل يجعل هذه البكتيريا تقوم بتنبيه الجهاز المناعي. ويمكن أن توضع أدوية المعالجة الكيميائية داخل المثانة لتقليل أخطار المعاودة (الانتكاس).
وإذا لم تكن إزالة الورم سهلة، فيمكن استخدام المعالجة الشعاعية (تُطلَق من مصدر خارجي أو من نظائر مشعة radioisotope موضّعة داخل المثانة). كما نحتاج إلى استئصال المثانة إذا انتشر السرطان عبر جدار المثانة، وقد نحتاج إلى المعالجة الكيميائية بعد انتقاله (وجود نقائل).
| |
| ملاحظات | ||
اللمفوما اللاهودجكينية
 مقالة مفصلة: اللمفوما اللاهودجكينية
مقالة مفصلة: اللمفوما اللاهودجكينية
| اللمفوما اللاهودجكينية | ||
| معدل الانتشار | 4.3 مليون (2015)[7] | |
| معدل البقاء 5 سنوات | 71% (الولايات المتحدة)[10] | |
| حالات الوفاة | 231.400 (2015)[6] | |
| عوامل الخطورة | بما أن انخفاض وظيفة الجهاز المناعي يُزيد القابلية للإصابة بهذه المجموعة من الأمراض، فإن العوامل المُعْدية (الخامجة) المُضْعِفة للمناعة ـ مثل ڤيروس تي- الليمفاوي البشري وڤيروس العوز المناعي البشري (HIV) الذي يسبب الإيدز ـ تزيد من خطر حدوث المرض. إن الأشخاص الذين أُجري لهم اغتراس (زرع) للأعضاء، لديهم قابلية أعلى للإصابة بسبب تثبيط المناعة المُحدَث بفعل الأدوية التي يجب أن يتناولوها. ومن عوامل الخطورة الأخرى، التعرض المهني لمبيدات الأعشاب وربما لبعض المواد الكيميائية الأخرى في البيئة. | |
| العلامات المنذرة | تضخم العقد اللمفاوية، حكة معمَّمة، حمى، تعرق ليلي، فقر دم، فقدان وزن. | |
| الكشف والتشخيص | أخذ خُزْعَة من العقد اللمفاوية المصابة. تؤثر درجة الإصابة (أو خصائص الخلايا المتكاثرة) بشدة في اختيار المعالجة. ويمكن معرفة درجة انتشار المرض بوساطة التصوير الشعاعي للجهاز اللمفاوي والتصوير الطبقي التفرسي المحوسب وتخطيط الصدى (السونار). | |
| العلاج | يتضمن اللمفوم اللاهودجكيني نحو عشرة أنواع، ويعتبر النوع الأرومي اللمفاوي lymphoblastic والنوع غير المنشطر (غير المتفلِّج) الصغير small noncleaved هما الأكثر خباثة. إن عودة تنظيم الصبغيات المترافقة مع الأنواع المختلفة من الأمراض، تدل على درجة الاستجابة الجيدة أو السيئة للخلايا السرطانية للعلاج.
| |
| ملاحظات | * في اللمفوم اللاهودجكيني تُعتبر الدرجة grade أكثر أهمية من مرحلة (طور) stage الورم. فالأشخاص ذوو الدرجة المتدنية لديهم فرصة جيدة للبقيا أكثر من عشر سنوات.
| |
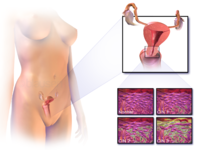
سرطان الرحم
 مقالة مفصلة: سرطان الرحم
مقالة مفصلة: سرطان الرحم
| سرطان الرحم | ||
| معدل الانتشار | 528.000 حالة جديدة (2012)[11] 3.4 مليون (2015)[7] |
|
| معدل البقاء 5 سنوات | 68% الولايات المتحدة 46% (الهند)[12] | |
| حالات الوفاة | 238.600 (2015)[6] | |
| عوامل الخطورة | * بالنسبة لسرطان عنق الرحم: الجماع قبل سن الثامنة عشرة؛ تعدد الشركاء الجنسيين (على الأقل جزئياً بسبب ازدياد خطر الإصابة بالڤيروسات الحليمومية المنتقلة جنسياً sexually transmitted papillomaviruses)؛ تدخين السجائر؛ تدني الحالة الاجتماعية والاقتصادية. معدل وفيات سرطان عنق الرحم عند النساء السود أكثر من ضعف المعدل عند البيض.
| |
| العلامات المنذرة | وجود نزف رحمي غير عادي، فالألم يحدث متأخرا في مسار المرض. | |
| الكشف والتشخيص | يمكن أن تُظهر فحوص لطاخة پاپانيكولاو Pap smear الخلايا الشاذة التي تسبق حدوث سرطان عنق الرحم (وعلى كل حال، إن ثلث النساء الأمريكيات لم يجرين هذا الفحص). تعتبر الفحوص الحوضية pelvic أكثر فعالية في الكشف عن سرطان البطانة. ويجب أن يُجرى للنساء الأكثر عرضة للإصابة في سن الإياس فحص لعينة نسيجية من بطانة الرحم.
| |
| العلاج | بالنسبة لسرطان عنق الرحم: تُستخدم الجراحة أو الإشعاع أو كلتاهما. ويمكن التخلص من الخلايا المحتملة التسرطن precancerous في عنق الرحم بوساطة العلاج القرّي cryotherapy (باستخدام البرودة الشديدة لقتل الخلايا) أو التخثير الكهربائي electrocoagulation أو الجراحة الموضعية. أما سرطان البطانة فيعالج جراحيا، ومن الممكن أن تقترن بالإشعاع إلى جانب المعالجة الهرمونية أو الكيميائية. | |
| ملاحظات | آراء خلافية: لا يتفق الخبراء حول إمكان تأخير علاج سرطان عنق الرحم ذي المرحلة المبكرة والذي يُكتشف أثناء الحمل في مقابل تحسين فرص النجاة للجنين. | |
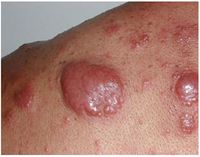
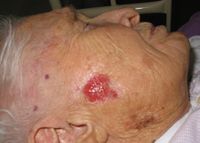
الميلانوما
 مقالة مفصلة: الميلانوما
مقالة مفصلة: الميلانوما
| الميـلانوما | ||
| معدل الانتشار | 3.1 مليون (2015)[7] | |
| معدل البقاء 5 سنوات | في الولايات المتحدة 98% (المتموضع)، 17% (المنتشر)[13] | |
| حالات الوفاة | 59.800 (2015)[6] | |
| عوامل الخطورة | التعرض لأشعة الشمس ولا سيما في أثناء الطفولة، يكثر حدوث الميلانوم في جلد أصحاب البشرة الشقراء، حيث يحترق هذا الجلد أو يصاب بالنمش بسهولة. وتزيد قابلية إصابة البيض بالميلانوم على السود بأربعين مرة. | |
| العلامات المنذرة | تغير في لون أو حجم أو تركيب أو شكل الشامة mole أو أي منطقة مصطبغة داكنة، ظهور شامات جديدة وشاذة، نزف عفوي من الشامة. كما أن أي تغيرات في العُقَد أو الأورام الأخرى في الجلد تثير الشك. | |
| الكشف والتشخيص | يعتبر الكشف المبكر هاما جدا. ويجب أن يتدرب البالغون على إجراء الفحص الذاتي للجلد مرة كل شهر وإعلام الطبيب عن أي نزف أو تغير مفاجئ في الحجم أو اللون يتعلق بنموٍ شبيهٍ بالشامة ولا سيما التي تكون غير متناظرة أو لها حافة غير منتظمة، وقد نحتاج إلى إجراء الخزعة لإثبات التشخيص. | |
| العلاج | الإزالة الجراحية للميلانوم.
| |
| ملاحظات | ثلاثة أرباع الوفيات من سرطان الجلد تحدث بسبب الميلانوم. وقد ازداد معدل حدوثها بنسبة %4 سنويا منذ عام 1973 (وبالنسبة لسرطانات خلايا الجلد القاعدية والحرشفية والتي لا تعتبر ميلانومات فيزيد عددها سنويا على 800000 حالة من حالات سرطانات الجلد في الولايات المتحدة، ولكنها لا تسبب سوى 2100 وفاة؛ لأنها تستجيب للعلاج بشكل جيد جداً). | |
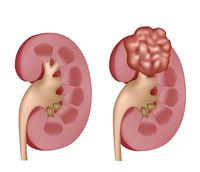
سرطان الكلى
 مقالة مفصلة: سرطان الكلى
مقالة مفصلة: سرطان الكلى
| سرطان الكلى | ||
| معدل الانتشار | 208.500 عالمياً [14] | |
| معدل البقاء 5 سنوات | 73% (الولايات المتحدة) [10] | |
| حالات الوفاة | 13.570 (عالمياً، 2013) [15] | |
| عوامل الخطورة | خطر الإصابة عند الذكور ضعف ما عند النساء، وعند المدخنين ضعف ما عند غيرهم. يزداد خطر الإصابة ببعض أنواع المرض بسبب زيادة الوزن. معدلات الإصابة بسرطان الكلى أكبر عند العاملين بالأسبست والعاملين في أفران فحم الكوك. | |
| العلامات المنذرة | وجود دم في البول، ورم (كتلة) في منطقة الكلية، وَجَع كليل dull ache أو ألم pain في الجانب أو الظهر، أحيانا علامات أخرى مثل ارتفاع ضغط الدم أو شذوذ في عدد خلايا الدم الحمراء. | |
| الكشف والتشخيص | صور شعاعية للكلى، شاملة الحَقْن بالصبغة dyes؛ التصوير الطبقي التفرسي المحوسب (CT scans)؛ التصوير التفرسي بالرنين المغنطيسي (MRI scans)؛ تصوير الشرايين الشعاعي؛ الفحوص بالأمواج فوق الصوتية، وقد يُحتاج إلى الخزعة لتأكيد التشخيص.
| |
| العلاج | تتم بإزالة كامل الكلية المصابة أو جزء منها، وتكون عادة مع الغدة الكظرية المجاورة. ويمكن استخدام المعالجتين الشعاعية والانصمامية embolization ـ وهي إجراءٌ لسد الأوعية الدموية ـ للتخفيف من شدة الأعراض. تمّت الموافقة على استعمال الإنترليوكين وهو مادة لها دور في الجهاز المناعي، ولكنها تؤدي إلى تأثيرات جانبية سُمية خطيرة.
| |
| ملاحظات | شهدت أمريكا الشمالية أعلى معدلات انشار سرطان الكلى، في حين كانت المعدلاات في آسيا وأفريقيا هي الأصغر.[16] | |
اللوكيميا
 مقالة مفصلة: اللوكيميا
مقالة مفصلة: اللوكيميا
| اللوكـيميا | ||
| معدل الانتشار | 2.3 مليون (2015)[7] | |
| معدل البقاء 5 سنوات | 57% (الولايات المتحدة)[8] | |
| حالات الوفاة | 353.500 (2015)[6] | |
| عوامل الخطورة | شذوذات جينية معينة، منها متلازمة داون ومتلازمة بلوم وتوسع الشعريات الرنحي ataxia-telangiectasia والتعرض المفرط للإشعاع المؤيِّن وبعض المواد الكيميائية مثل البنزين benzene الموجود في الگازولين الخالي من الرصاص، والتعرض ڤيروس تي- الليمفاوي البشري. | |
| العلامات المنذرة | تعب، شحوب، فقدان وزن، إصابات مُعْدية متكررة، نزوف أنفية ونزوف أخرى، سهولة حدوث الرض. وقد تظهر هذه العلامات بصورة فجائية عند الأطفال. | |
| الكشف والتشخيص | الفحوص الدموية للكشف عن شذوذ خلايا الدم البيضاء، خزعة نقي العظم. | |
| العلاج | المعالجة الكيميائية هي الخط الأول للعلاج، وتستخدم الكثير من المشاركات الدوائية المضادة للسرطان بالتتابع، كما يتم نقل مركبات الدم والمضادات الحيوية (الصادات) للتقليل من خطر الإصابة بالعدوى (الخمج). وتستخدم المعالجة الشعاعية للجهاز العصبي المركزي في علاج الابيضاض اللمفاوي الحاد ALL، ويمكن أن تستخدم في أنواع أخرى أيضا. يمكن علاج الابيضاض النقوي المزمن بزرع نقي العظم إضافة إلى المعالجة الكيميائية. وقد أظهرت المعالجة بالإنترفيرون نتائج جيدة.
| |
| ملاحظات | على عكس الاعتقاد الشائع، فإن ابيضاض الدم يصيب البالغين أكثر بكثير من الأطفال، ويعتبر ابيضاض الدم اللمفاوي الحاد (ALL) الشكل الأكثر شيوعا عند الأطفال، في حين يعتبر ابيضاض الدم النقوي الحاد (AML) وابيضاض الدم اللمفاوي المزمن (CLL) الشكلين الأكثر شيوعا عند البالغين. | |
سرطان المبيض
 مقالة مفصلة: سرطان المبيض
مقالة مفصلة: سرطان المبيض
| سرطان المبيض | ||
| معدل الانتشار | 1.2 مليون (2015)[7] | |
| معدل البقاء 5 سنوات | ح. 45% (الولايات المتحدة)[4] | |
| حالات الوفاة | 161.100 (2015)[6] | |
| عوامل الخطورة | تقدم العمر، عدم الحمل على الإطلاق، التاريخ العائلي للإصابة بسرطان الثدي أو سرطان المبيض، الإقامة في الدول الصناعية (ما عدا اليابان)، طفرات وراثية في الجين BRCA1 أو ربما الجين BRCA2. | |
| العلامات المنذرة | ضخامة البطن، نادرا ما يحدث نزف مهبلي شاذ، وقد يكون الانزعاج الهضمي المبهم عند النساء اللاتي فوق سن الأربعين مؤشرا هاما. وغالبا، ما تكون الأعراض الظاهرة قليلة. | |
| الكشف والتشخيص | فحوص الحوض الدورية الشاملة، الفحص بالأمواج فوق الصوتية عبر المهبل، إجراء اختبارات للكشف عن المادة المميزة للورم (المستضد CA 125) عند اللاتي يشك في إصابتهن بسرطان المبيض. وعلى كل حال، تلعب الخزعة دورا حاسما. ويجب أن تُجرى فحوص سنوية عامة للجسم للتحري عن السرطان وذلك للنساء اللاتي فوق سن الأربعين. | |
| العلاج | القاعدة هي الإزالة الجراحية لأحد أو لكلا المبيضين مع الرحم وقناتي فالوب. يُستأصل المبيض المصاب فقط في بعض الأورام التي تُكتشف مبكرا جدا عند النساء الشابات، ومن الشائع أن يستعمل العلاج الإشعاعي أيضا، وذلك بوضع سائل ذي نشاط إشعاعي داخل البطن، أما بالنسبة للمعالجة الكيميائية فتستخدم أحيانا. ويعاير الأطباء المستويات الدموية للمستضد CA 125 وغيره من المركبات لتقدير درجة الاستجابة للعلاج.
| |
| ملاحظات | آراء خلافية: فحوص للجين BRCA1 الطافر كدليل على الخطورة العالية. لا يتفق الأطباء على ما إذا كانت المعالجة الكيميائية ذات قيمة عند مشاركتها مع الجراحة عند المرضى ذوي المرحلة المبكرة. | |
سرطان الپنكرياس
 مقالة مفصلة: سرطان الپنكرياس
مقالة مفصلة: سرطان الپنكرياس
| سرطان الپنكرياس | ||
| معدل الانتشار | 393.800 (2015)[7] | |
| معدل البقاء 5 سنوات | 5%[11][17] | |
| حالات الوفاة | 411.600 (2015)[6] | |
| عوامل الخطورة | تقدم العمر، تدخين السجائر. ويمكن أن يكون من عوامل الخطورة أيضا التهاب الپنكرياس (المعثكلة) المزمن والداء السكري وتشمع (تليف) الكبد cirrhosis. معدل الحدوث أعلى في الدول ذات الغذاء الغني بالدهون، المرض أكثر شيوعا عند السود منه عند البيض. وقد ارتفع معدل الوفيات قليلا عند النساء السوداوات. | |
| العلامات المنذرة | عادة لا يوجد أي علامات منذرة حتى يستفحل المرض. | |
| الكشف والتشخيص | عن طريق الخزعة.
| |
| العلاج | من الصعب علاج الأورام التي ليست صغيرة ولا تقتصر على الپنكرياس.
| |
| ملاحظات | * عندما يكون حجم الورم أقل من سنتيمترين ومحصورا فقط برأس الپنكرياس، وهو نهاية الپنكرياس المتصلة بالأمعاء، فإن الجراحة تجعل معدل البُقيا خمسَ سنوات نحو %20.
| |
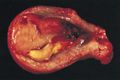
سرطان الكبد
 مقالة مفصلة: سرطان الكبد
مقالة مفصلة: سرطان الكبد
| سرطان الكبد | ||
| معدل الانتشار | 618.700 (2015)[7] | |
| معدل البقاء 5 سنوات | ~ 18% (الولايات المتحدة)[10] | |
| حالات الوفاة | 810.500 (2015)[6] | |
| عوامل الخطورة | أكثر من 50% من المصابين بسرطان الكبد الأولي مصابون، أيضاً، بتليف الكبد. وكذلك الأشخاص المصابون بداء ترسب الأصبغة الدموية الوراثي، معرضون بدرجة كبيرة للإصابة بسرطان الكبد.[18] | |
| العلامات المنذرة | أكثر الأعراض شيوعاً، وغالباً ما يكون أولها، هو الألم في المراق الأيمن من البطن، سببه تمطط محفظة الكبد الغنية بالتعصيب، أو ألم في الكتف الأيمن سببه التخريش العصبي للحجاب الحاجز، مما يسبب ألماً منتشراً، وانتفاخ البطن. ويحدث نقص الوزن في نحو 25% من الحالات. وينجم اليرقان عن انسداد القنوات الصفراوية، أما الإقياءات الدموية فهي من الأعراض الأقل شيوعاً. | |
| الكشف والتشخيص | من غير المتبع إجراء فحوصات التصوير بالأشعة بشكل جارف لجميع المرضى من أجل الكشف المبكر عن سرطان الكبد الأولي، ولكن من الممكن فحص إمكانية إجراء هذه الفحوصات للأشخاص الأكثر عرضة للإصابة، بدرجة مرتفعة. وبالرغم من هذا، لم تستطع الأبحاث أن تحدد ما إذا كان التصوير بالأشعة ملائما وناجعا لجميع المرضى. من أجل تشخيص سرطان الكبد، ينبغي أولا نفي (استبعاد) وجود أمراض أخرى قد تكون لها الأعراض ذاتها. | |
| العلاج | أنواع سرطان الكبد هي من بين الأمراض التي من الصعب معالجتها. في حالات قليلة، يتم اكتشاف السرطان الأولي في الكبد في مرحلة مبكرة - المرحلة التي تكون فرص معالجته جيدة. كذلك، تصعب معالجة سرطان الكبد الثانوي أو نقائل سرطان آخر قد انتشرت وانتقلت إلى الكبد، وذلك لأن السرطان في هذه الحالة يكون قد انتشر وتفشى.
| |
| ملاحظات | ||
المصادر
- ^ ما هو السرطان، مجلس السرطان
- ^ ويستطيع القراء الراغبون في معرفة آخر الأبحاث عن سرطانات خاصة أن يجدوا المصادر مدرجة في فقرة قراءات إضافية
- ^ أ ب World Cancer Report 2014. World Health Organization. 2014. pp. Chapter 1.1. ISBN 9283204298.
- ^ أ ب ت ث "SEER Stat Fact Sheets: Breast Cancer". NCI. Archived from the original on 3 يوليو 2014. Retrieved 18 يونيو 2014.
{{cite web}}: Unknown parameter|deadurl=ignored (|url-status=suggested) (help) خطأ استشهاد: وسم<ref>غير صالح؛ الاسم "SEER2014" معرف أكثر من مرة بمحتويات مختلفة. خطأ استشهاد: وسم<ref>غير صالح؛ الاسم "SEER2014" معرف أكثر من مرة بمحتويات مختلفة. - ^ "Cancer Survival in England: Patients Diagnosed 2007–2011 and Followed up to 2012" (PDF). Office for National Statistics. 29 أكتوبر 2013. Archived from the original (PDF) on 29 نوفمبر 2014. Retrieved 29 يونيو 2014.
{{cite web}}: Unknown parameter|deadurl=ignored (|url-status=suggested) (help) - ^ أ ب ت ث ج ح خ د ذ ر ز GBD 2015 Mortality and Causes of Death, Collaborators. (8 October 2016). "Global, regional, and national life expectancy, all-cause mortality, and cause-specific mortality for 249 causes of death, 1980–2015: a systematic analysis for the Global Burden of Disease Study 2015". Lancet. 388 (10053): 1459–1544. doi:10.1016/s0140-6736(16)31012-1. PMC 5388903. PMID 27733281.
{{cite journal}}:|first1=has generic name (help)CS1 maint: numeric names: authors list (link) خطأ استشهاد: وسم<ref>غير صالح؛ الاسم "GBD2015De" معرف أكثر من مرة بمحتويات مختلفة. خطأ استشهاد: وسم<ref>غير صالح؛ الاسم "GBD2015De" معرف أكثر من مرة بمحتويات مختلفة. خطأ استشهاد: وسم<ref>غير صالح؛ الاسم "GBD2015De" معرف أكثر من مرة بمحتويات مختلفة. خطأ استشهاد: وسم<ref>غير صالح؛ الاسم "GBD2015De" معرف أكثر من مرة بمحتويات مختلفة. خطأ استشهاد: وسم<ref>غير صالح؛ الاسم "GBD2015De" معرف أكثر من مرة بمحتويات مختلفة. خطأ استشهاد: وسم<ref>غير صالح؛ الاسم "GBD2015De" معرف أكثر من مرة بمحتويات مختلفة. خطأ استشهاد: وسم<ref>غير صالح؛ الاسم "GBD2015De" معرف أكثر من مرة بمحتويات مختلفة. خطأ استشهاد: وسم<ref>غير صالح؛ الاسم "GBD2015De" معرف أكثر من مرة بمحتويات مختلفة. خطأ استشهاد: وسم<ref>غير صالح؛ الاسم "GBD2015De" معرف أكثر من مرة بمحتويات مختلفة. خطأ استشهاد: وسم<ref>غير صالح؛ الاسم "GBD2015De" معرف أكثر من مرة بمحتويات مختلفة. - ^ أ ب ت ث ج ح خ د ذ ر GBD 2015 Disease and Injury Incidence and Prevalence, Collaborators. (8 October 2016). "Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990–2015: a systematic analysis for the Global Burden of Disease Study 2015". Lancet. 388 (10053): 1545–1602. doi:10.1016/S0140-6736(16)31678-6. PMC 5055577. PMID 27733282.
{{cite journal}}:|first1=has generic name (help)CS1 maint: numeric names: authors list (link) خطأ استشهاد: وسم<ref>غير صالح؛ الاسم "GBD2015Pre" معرف أكثر من مرة بمحتويات مختلفة. خطأ استشهاد: وسم<ref>غير صالح؛ الاسم "GBD2015Pre" معرف أكثر من مرة بمحتويات مختلفة. خطأ استشهاد: وسم<ref>غير صالح؛ الاسم "GBD2015Pre" معرف أكثر من مرة بمحتويات مختلفة. خطأ استشهاد: وسم<ref>غير صالح؛ الاسم "GBD2015Pre" معرف أكثر من مرة بمحتويات مختلفة. خطأ استشهاد: وسم<ref>غير صالح؛ الاسم "GBD2015Pre" معرف أكثر من مرة بمحتويات مختلفة. خطأ استشهاد: وسم<ref>غير صالح؛ الاسم "GBD2015Pre" معرف أكثر من مرة بمحتويات مختلفة. - ^ أ ب "Surveillance, Epidemiology and End Results Program". National Cancer Institute. Archived from the original on 4 مارس 2016. Retrieved 5 مارس 2016.
{{cite web}}: Unknown parameter|deadurl=ignored (|url-status=suggested) (help) خطأ استشهاد: وسم<ref>غير صالح؛ الاسم "SEER" معرف أكثر من مرة بمحتويات مختلفة. - ^ "Cancer of the Urinary Bladder – Cancer Stat Facts". seer.cancer.gov (in الإنجليزية). Archived from the original on 8 يوليو 2017. Retrieved 18 يوليو 2017.
{{cite web}}: Unknown parameter|deadurl=ignored (|url-status=suggested) (help) - ^ أ ب ت "SEER Stat Fact Sheets: Non-Hodgkin Lymphoma". NCI. April 2016. Archived from the original on 6 July 2014. Retrieved 13 August 2016.
{{cite web}}: Unknown parameter|deadurl=ignored (|url-status=suggested) (help) خطأ استشهاد: وسم<ref>غير صالح؛ الاسم "SEER2016" معرف أكثر من مرة بمحتويات مختلفة. خطأ استشهاد: وسم<ref>غير صالح؛ الاسم "SEER2016" معرف أكثر من مرة بمحتويات مختلفة. - ^ أ ب World Cancer Report 2014. World Health Organization. 2014. Chapter 5.7. ISBN 92-832-0429-8.
- ^ "Global Cancer Facts & Figures 3rd Edition" (PDF). 2015. p. 9. Archived from the original (PDF) on 2017-08-22. Retrieved 29 August 2017.
{{cite web}}: Unknown parameter|dead-url=ignored (|url-status=suggested) (help) - ^ "SEER Stat Fact Sheets: Melanoma of the Skin". NCI. Archived from the original on 2014-07-06.
{{cite web}}: Unknown parameter|deadurl=ignored (|url-status=suggested) (help) - ^ Lindblad, P. and Adami H.O, Kidney Cancer, in Textbook of Cancer.
- ^ "Cancer of the Kidney and Renal Pelvis – SEER Stat Fact Sheets". National Cancer Institute, U.S. National Institutes of Health. Retrieved 2013-02-07.
- ^ GLOBOCAN 2002, Cancer Incidence, Mortality and Prevalence Worldwide 2002 estimates. 2006.
- ^ "Cancer Facts & Figures 2010" (PDF). American Cancer Society. 2010. Archived from the original (PDF) on 14 يناير 2015. Retrieved 5 ديسمبر 2014.
{{cite web}}: Unknown parameter|deadurl=ignored (|url-status=suggested) (help) See p. 4 for incidence estimates, and p. 19 for survival percentages. - ^ سرطان الكبد، وب طبيب
قراءات إضافية
American Cancer Society Textbook of Clinical Oncology, by Gerald p. Murphy, Walter Lawrence, Jr., and Raymond E. Lenhard, Jr. Second edition. American Cancer Society, Atlanta, Ga., 1995.
Cancer Net (on-line information service of the National Cancer Institute). Send e-mail requests with "help" in body of message to cancernet@icicc.nci .nih .gov
The Cancer Journal (from Scientific American), Vol. 2, No. 3a, Supplement. May / June 1996.
Additional research by Scientific American staff
مجلة العلوم الأميريكية يناير - فبراير1998 / المجلد 14