إجهاض
| إجهاض | |
|---|---|
| أسماء أخرى | الإجهاض المتعمد، إنهاء الحمل |
| التخصص | طب التوليد وطب النساء |
| ICD-10-PCS | 10A0 |
| ICD-9-CM | 779.6 |
| MeSH | D000028 |
| MedlinePlus | 007382 |
| eMedicine | 252560 |
الإجهاض (Abortion)، هو إنهاء الحمل بالتخلص من الجنين أو الجنين الحي.[nb 1] يُعرف الإجهاض الذي يحدث دون تدخل بالإجهاض التلقائي أو "خسارة الحمل"؛ ويحدث هذا في حوالي 30%-40% من جميع حالات الحمل.[2][3] عند اتخاذ خطوات متعمدة لإنهاء الحمل، يطلق عليه الإجهاض المتعمد، تشير كلمة "إجهاض" بشكل عام إلى الإجهاض المتعمد.[4][5] السبب الأكثر شيوعًا الذي يدفع النساء لإجراء الإجهاض هو توقيت الولادة وتحديد حجم الأسرة.[6][7][8] وتشمل الأسباب الأخرى المبلغ عنها صحة الأم، عدم القدرة على تحمل تكاليف الطفل، العنف المنزلي، ونقص الدعم، والشعور بأنهم صغار جدًا، والرغبة في إكمال التعليم أو التقدم في الحياة المهنية، وعدم القدرة أو الرغبة في تربية طفل ناتج عن الاغتصاب أو سفاح الأقارب.[6][8][9]
عندما يتم الإجهاض بشكل قانوني في المجتمعات الصناعية، فإنه واحد من أكثر الإجراءات أمانًا في الطب.[10][11] أما طرق الإجهاض الغير آمنة، والتي يجريها أشخاص يفتقرون إلى المهارات اللازمة، أو في ظروف تعاني من نقص الموارد - مسؤولة عن ما بين 5 إلى 13% من وفيات الأمهات، لا سيما في البلدان النامية.[12] ومع ذلك، فإن الإجهاض الدوائي المتعمد ذاتياً فعال وآمن للغاية طوال الأشهر الثلاثة الأولى من الحمل.[13][14][15] تظهر بيانات الصحة العامة أن جعل الإجهاض الآمن قانونيًا وسهل المنال يقلل من وفيات الأمهات.[16][17]
تستخدم الطرق الحديثة الأدوية أو الجراحة لإجراء الإجهاض.[18] يبدو أن استخدام عقار الميفپريستون مع الپروستاگلاندين آمن وفعال مثل الجراحة أثناء الثلث الأول والثاني من الحمل.[18][19] الأسلوب الجراحي الأكثر شيوعًا يتضمن توسيع عنق الرحم واستخدام جهاز الشفط.[20] وسائل منع الحمل مثل الحبوب أو اللولب، يمكن استخدامها مباشرة بعد الإجهاض.[19] عند إجراء الإجهاض بشكل قانوني وآمن على المرأة التي ترغب في ذلك، فإن عمليات الإجهاض المتعمد لا تزيد من خطر حدوث مشاكل نفسية أو جسدية على المدى الطويل.[21] على النقيض من ذلك، فإن عمليات الإجهاض غير الآمن التي يقوم بها أفراد غير مؤهلين، باستخدام معدات خطرة، أو في مرافق غير صحية تسبب في 22.000-44.000 حالة وفاة و6.9 مليون حالة دخول إلى المستشفيات كل عام.[22] تنص منظمة الصحة العالمية على أن "الحصول على رعاية الإجهاض القانونية والآمنة والشاملة، بما في ذلك رعاية ما بعد الإجهاض، أمر ضروري لتحقيق أعلى مستوى ممكن من الصحة الجنسية والإنجابية".[23]
تاريخيًا، جرت محاولات الإجهاض باستخدام الأدوية العشبية، أو الأدوات الحادة، أو التدليك القوي، أو غيرها من الطرق التقليدية.[24]
تُجرى 73 عملية إجهاض سنوياً في العالم،[25] حوالي 45% منها غير آمنة.[26] تغيرت معدلات الإجهاض بين عامي 2003 و2008،[27] قبلها انخفضت لمدة عقدين على الأقل مع زيادة الوصول إلى تنظيم الأسرة وتحديد النسل.[28] اعتبارًا من 2018، تمكنت 37% من نساء العالم من الوصول إلى عمليات الإجهاض القانوني دون قيود متعلقة بالأسباب.[29] البلدان التي تسمح بالإجهاض لديها قيود مختلفة بشأن مدى السماح بالإجهاض في وقت متأخر من الحمل.[30] تتشابه معدلات الإجهاض بين البلدان التي تقيد الإجهاض والبلدان التي تسمح به على نطاق واسع، على الرغم من أن هذا يرجع جزئيًا إلى أن البلدان التي تقيد الإجهاض تميل إلى الحصول على معدلات حمل غير مقصود أعلى.[31]
عالمياً، كان هناك توجه واسع النطاق نحو زيادة الوصول القانوني إلى الإجهاض منذ عام 1973،[32] لكن لا يزال هناك جدل فيما يتعلق بالقضايا الأخلاقية والدينية والقانونية.[33][34] أولئك الذين يعارضون الإجهاض غالبًا ما يجادلون بأن الجنين هو شخص لديه الحق في الحياة، وبالتالي يساوون الإجهاض بالقتل.[35][36] أما أولئك الذين يؤيدون شرعية الإجهاض غالبًا ما يجادلون بأنه أحد الحقوق الإنجابية.[37] يفضل آخرون الإجهاض القانوني والذي يمكن الوصول إليه كأحد تدابير الصحة العامة.[38] تختلف وجهات النظر وقوانين الإجهاض حول العالم. في بعض البلدان، يعد الإجهاض قانونيًا، وللمرأة الحق في اختيار الإجهاض.[39] في بعض المناطق، يكون الإجهاض قانونيًا فقط في حالات محددة مثل الاغتصاب، تشوهات الأجنة، أو الفقر، أو الخطر على صحة المرأة، أو سفاح الأقارب.[40]
أنواع الإجهاض
الإجهاض المتعمد
تحدث حوالي 205 مليون حالة حمل سنوياً في جميع أنحاء العالم. أكثر من ثلثها يكون غير مقصود وينتهي خمسها تقريباً بالإجهاض المتعمد.[27][41] معظم حالات الإجهاض تنتج عن الحمل غير المقصود.[42][43] في المملكة المتحدة، تحدث نسبة 1-2% من حالات الإجهاض بسبب مشاكل وراثية لدى الجنين.[21]
يمكن إجهاض الحمل عمداً بعدة طرق. تعتمد الطريقة المختارة غالبًا على عمر الجنين، والذي يزداد حجمه مع تقدم الحمل.[44][45]
إن الشرعية والتوافر الإقليمي والتفضيلات الشخصية للمرأة أو طبيبها قد تحدد اختيارها لإجراء معين. عادة ما يتم وصف أسباب إجراء عمليات الإجهاض المتعمد بأنها إما علاجية أو اختيارية. يُشار إلى الإجهاض طبيًا بالإجهاض العلاجي عندما يُجرى لإنقاذ حياة المرأة الحامل؛ لمنع حدوث ضرر لصحة المرأة البدنية أو النفسية؛ لإنهاء الحمل عندما تشير المؤشرات إلى أن الطفل سيكون لديه فرصة متزايدة بشكل كبير للوفاة أو الإصابة بالأمراض؛ أو التقليل الانتقائي لعدد الأجنة لتقليل المخاطر الصحية المرتبطة بالحمل المتعدد.[46][47] يشار إلى الإجهاض على أنه اختياري أو طوعي عند إجراؤه بناء على طلب المرأة لأسباب غير طبية.[47] ينشأ الارتباك أحيانًا حول مصطلح "اختياري" لأن "الجراحة الاختيارية" تشير عمومًا إلى جميع العمليات الجراحية المقررة، سواء كانت ضرورية طبيًا أم لا.[48]
الإجهاض التلقائي
الإجهاض التلقائي، المعروف أيضًا بخسارة الحمل، هو النزول غير المقصود للجنين أو الجنين قبل الأسبوع الرابع والعشرين من الحمل.[49] الحمل الذي ينتهي قبل الأسبوع 37 وينتج عنه مولود حي يعتبر "ولادة مبكرة".[50] عندما يموت الجنين في الرحم بعد بقائه حياً، أو أثناء الولادة، يُطلق عليه عادةً "مولود ميت".[51] الولادات المبكرة وولادة جنين ميت لا تعتبر عمومًا حالات إجهاض، على الرغم من أن استخدام هذه المصطلحات يمكن أن يتداخل أحيانًا.[52]
أظهرت الدراسات التي أجريت على النساء الحوامل في الولايات المتحدة والصين أن ما بين 40% إلى 60% من الأجنة لا تتطور حتى الولادة.[53][54][55] تحدث الغالبية العظمى من حالات الإجهاض قبل أن تدرك المرأة أنها حامل،[47] والعديد من حالات الحمل تُجهض تلقائيًا قبل أن يتمكن الأطباء من اكتشاف الجنين.[56] ما بين 15% إلى 30% من حالات الحمل المعروفة تنتهي بإجهاض تلقائي واضح سريريًا، اعتمادًا على عمر المرأة الحامل وصحتها.[57] 80% من حالات الإجهاض التلقائي يحدث في الأشهر الثلاثة الأولى من الحمل.[58]
السبب الأكثر شيوعاً للإجهاض التلقائي خلال الأشهر الثلاثة الأولى هي التشوهات الكروموسومية للجنين أو الجنين الحي،[47][59] وهو ما يمثل ما لا يقل عن 50٪ من خسائر الحمل المبكر التي تم أخذها في العينة.[60] تشمل الأسباب الأخرى أمراض الأوعية الدموية (مثل الذئبة)، مرض السكري، مشاكل هرمونية، والعدوى، وتشوهات الرحم.[59] إن تقدم عمر الأم وتاريخ المرأة في حالات الإجهاض التلقائي السابقة هما العاملان الرئيسيان المرتبطان بزيادة خطر الإجهاض التلقائي.[60] يمكن أيضًا أن يحدث الإجهاض التلقائي نتيجة الصدمة؛ وتعتبر الصدمة أو الإجهاد المتعمد للتسبب في الإجهاض إجهاضًا متعمدًا أو قتل الأجنة.[61]
طرق الإجهاض
الإجهاض الدوائي
الإجهاض الدوائي هو الإجهاض الذي يحدث بواسطة الأدوية المجهضة. أصبح الإجهاض الدوائي طريقة بديلة للإجهاض مع توفر الپروستاگلاندين نظائره في السبعينيات ومضاد الپروجستين الميفپريستون (المعروف أيضًا باسم RU-486) في الثمانينات.[19][18][62][63]
تستخدم أنظمة الإجهاض الدوائي الأكثر شيوعًا في الأشهر الثلاثة الأولى من الحمل الميفپريستون بالاشتراك مع الميزوپروستول (أو في بعض الأحيان نظير الپروستاگلاندين الآخر، الگمپروست) حتى الأسبوع العاشر من الحمل (70 يومًا)،[64][65] المثوتركسات مع مع نظير الپروستاگلاندين حتى الأسبوع السابع من الحمل، أو نظير الپروستاگلاندين وحده.[18] تعمل الأنظمة المركبة من الميفپريستون-الميزوپروستول بشكل أسرع وهي أكثر فعالية في فترات الحمل المتأخرة من الأنظمة المركبة من المثوتركسات والميزوپروستول، وتكون الأنظمة المركبة أكثر فعالية من الميزوپروستول وحده، خاصة في الثلث الثاني من الحمل.[62][66]
تكون أنظمة الإجهاض الطبي التي تتضمن الميفپريستون متبوعًا بالميزوپروستول في تجيف الخد بعد 24-48 ساعة فعالة عند إجرائها قبل أن يتخطى عمر الحمل 70 يومًا.[65][64]
في حالات الإجهاض المبكرة للغاية، حتى 7 أسابيع الحمل، يعتبر الإجهاض الدوائي باستخدام نظام مركب من الميفپريستون والميزوپروستول أكثر فعالية من الإجهاض الجراحي (الشفط بالتخلية)، خاصة عندما لا تتضمن الممارسة السريرية تفاصيل فحص الأنسجة المشفوطة.[67] إن أنظمة الإجهاض الطبي المبكر باستخدام الميفپريستون، تليها بعد 24-48 ساعة باستخدام الشدق (في تجويف الخد) أو الميزوپروستول المهبلي فعالة بنسبة 98% حتى 9 أسابيع من عمر الحمل؛ من 9 إلى 10 أسابيع تنخفض الفعالية بشكل متواضع إلى 94%.[64][68] إذا فشل الإجهاض الدوائي، فيجب استخدام الإجهاض الجراحي لإكمال الإجراء.[69]
يمثل الإجهاض الدوائي المبكر غالبية حالات الإجهاض قبل مضي تسعة أسابيع على الحمل في بريطانيا،[70][71] فرنسا،[72] سويسرا،[73] الولايات المتحدة،[74] والبلدان النوردية.[75]
أنظمة الإجهاض الدوائي التي تستخدم الميفپريستون مع نظير الپروستاگلاندين هي أكثر الطرق شيوعًا المستخدمة في عمليات الإجهاض في الثلث الثاني من الحمل في كندا، ومعظم أوروپا، الصين والهند،[63] على النقيض من الولايات المتحدة حيث تُجرى 96% من حالات الإجهاض في الثلث الثاني من الحمل جراحيًا عن طريق التوسيع والتفريغ.[76]
خلصت مراجعة كوكرين المنهجية لعام 2020 إلى أن تزويد النساء بالأدوية لأخذها إلى المنزل لإكمال المرحلة الثانية من إجراء الإجهاض الدوائي المبكر يؤدي إلى إجهاض فعال.[77] هناك حاجة إلى مزيد من البحث لتحديد ما إذا كان الإجهاض الدوائي الذاتي آمنًا مثل الإجهاض الدوائي الذي يُجرى في المراكز الطبية المتخصصة، حيث يتواجد أخصائي الرعاية الصحية للمساعدة في إجراء الإجهاض الدوائي.[77] إن السماح للنساء بتناول أدوية الإجهاض بشكل آمن له القدرة على تحسين الوصول إلى الإجهاض.[77] وتشمل الفجوات البحثية الأخرى التي تم تحديدها كيفية تقديم الدعم الأفضل للنساء اللاتي يخترن تناول الدواء إلى المنزل من أجل الإجهاض الذاتي.[77]
الإجهاض الجراحي
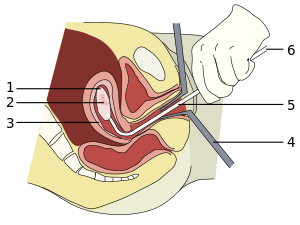
1: الكيس الأمينوسي
2: الجنين
3: بطانة الرحم
4: المنظار
5: Vacurette
6: متصلة بمضخة الشفط.
في حالة وصول الحمل إلى 15 أسبوع، فإن الإجهاض بالشفط أو التخلية هي الطريقة الجراحية الأكثر شيوعاً للإجهاض المتعمد.[78] الشفط اليدوي بالتخلية (MVA) هو إخراج/التخلص من الجنين أو الجنين الحي والمشيمة والأغشية عن طريق الشفط باستخدام حقنة يدوية، بينما في حالة الشفط الكهربائي بالتخلية (EVA) تستخدم مضخة كهربائية. يمكن استخدام هذه التقنيات في وقت مبكر جدًا من الحمل. يمكن استخدام الشفط اليدوي حتى الأسبوع 14 من الحمل، لكنه يستخدم غالباً في وقت مبكر من الحمل في الولايات المتحدة. ويمكن استخدام الشفط الكهربائي لاحقًا.[76]
يمكن استخدام الشفط اليدوي بالتخلية، المعروف أيضًا باسم "الشفط المصغر" و"الاستخراج الحيضي"، أو الشفط الكهربائي بالتخلية في المراحل المبكرة جدًا من الحمل عندما لا تكون هناك حاجة إلى توسيع عنق الرحم. التوسيع والكشط (D&C) يشير إلى فتح عنق الرحم (التوسيع) وإزالة الأنسجة (الكشط) عن طريق الشفط أو الأدوات الحادة. التوسيع والكشط هو إجراء قياسي لأمراض النساء يتم إجراؤه لعدة أسباب، بما في ذلك فحص بطانة الرحم بحثًا عن الأورام الخبيثة المحتملة، والتحقق من النزيف غير الطبيعي، والإجهاض. توصي منظمة الصحة العالمية بإجراء "الكشط الحاد" فقط في حالة عدم توفر الشفط.[79]
يستخدم التوسيع والتفريغ (D&E) بعد 12 إلى 16 أسبوع من الحمل، ويتكون من فتح عنق الرحم وتفريغه باستخدام الأدوات الجراحية والشفط. يُجرى التوسيع والتفريغ عن طريق المهبل ولا يتطلب إجراء شق. يشير التوسيع والاستخراج السليم (D&X) إلى شكل مختلف من التوسيع والتفريغ يستخدم أحيانًا بعد 18 إلى 20 أسبوعًا من الحمل عندما تؤدي إزالة الجنين السليم إلى تحسين السلامة الجراحية أو لأسباب أخرى.[80]
يمكن أيضًا إجراء الإجهاض جراحيًا عن طريق بضع الرحم أو استئصال الرحم أثناء الحمل. إجهاض بضع الرحم هو إجراء مشابه للولادة القيصرية ويُجرى تحت التخدير العام. يتطلب شقًا أصغر من العملية القيصرية ويمكن استخدامه خلال المراحل اللاحقة من الحمل. يشير استئصال الرحم الحملي إلى إزالة الرحم بأكمله بينما لا يزال يحتوي على الحمل. يرتبط بضع الرحم واستئصال الرحم بمعدلات أعلى بكثير لمراضة ووفيات الأمهات مقارنة بالتوسيع والتفريغ أو الإجهاض المتعمد.[81]
إجراءات الأشهر الثلاثة الأولى من الحمل يمكن إجرائها بشكل عام باستخدام التخدير الموضعي، بينما قد تتطلب إجراءات الأشهر الثلاثة الثانية التخدير العميق أو التخدير العام.[82][83][84]
إجهاض تحفيز المخاض
في الأماكن التي تفتقر إلى المهارات الطبية اللازمة للتوسيع والتفريغ، أو عندما يفضلها الممارسون، يمكن تحفيز الإجهاض عن طريق تحفيز المخاض ثم تحفيز وفاة الجنين اذا كان ضرورياً.[85] ويسمى هذا أحيانًا "الإجهاض المحفز". يمكن تنفيذ هذا الإجراء من الأسبوع 13 من الحمل إلى الثلث الثالث من الحمل. على الرغم من أن هذا الأمر غير شائع جدًا في الولايات المتحدة، إلا أن أكثر من 80% من حالات الإجهاض المستحث خلال الأشهر الثلاثة الثانية من الحمل هي عمليات إجهاض ناتجة عن المخاض في السويد وغيرها من البلدان المجاورة.[86]
تتوفر بيانات محدودة فقط لمقارنة الإجهاض الناتج عن المخاض مع طريقة التوسيع والتفريغ.[86] على عكس التوسيع والتفريغ، قد تكون عمليات الإجهاض الناتج عن المخاض بعد 18 أسبوعًا معقدة بسبب بقاء الجنين على قيد الحياة لفترة قصيرة، وهو ما قد يتم وصفه قانونيًا بالولادة الحية. لهذا السبب، يعتبر الإجهاض الناتج عن المخاض محفوفًا بالمخاطر من الناحية القانونية في الولايات المتحدة.[86][87]
طرق أخرى
تاريخيًا، استخدم الطب الشعبي عدد من الأعشاب المشهورة بتمتعها بخصائص مجهضة. ومن بينها: حشيشة الدود، النعناع البري، الكوهوش الأسود، والسلفيوم المنقرض حالياً.[88]
عام 1978، توفيت امرأة في كولورادو وأصيبت أخرى بأضرار عضوية عندما حاولت إنهاء حملها عن طريق تناول زيت النعناع البري.[89] نظرًا لأن الاستخدام العشوائي للأعشاب كوسائل مجهضة يمكن أن يسبب آثارًا جانبية خطيرة، بل ومميتة، مثل فشل الأعضاء المتعددة،[90] لا يوصي الأطباء بمثل هذا الاستخدام.
تتم محاولة الإجهاض أحيانًا عن طريق إحداث صدمة في البطن. درجة القوة، إذا كانت شديدة، يمكن أن تسبب إصابات داخلية خطيرة دون أن تنجح بالضرورة في خسارة الحمل.[91] في جنوب شرق آسيا، هناك تقليد قديم يتمثل في محاولة الإجهاض عن طريق تدليك البطن بقوة.[92] إحدى النقوش البارزة التي تزين معبد أنگكور وات في كمبوديا تصور شيطانًا يقوم بمثل هذا الإجهاض لامرأة أُرسلت إلى العالم السفلي.[92]
تشمل الطرق غير الآمنة المبلغ عنها، الإجهاض الذاتي إساءة استخدام الميزوپروستول وإدخال أدوات غير جراحية مثل إبر الحياكة وشماعات الملابس في الرحم. يمكن أن يطلق على هذه الطرق وغيرها لإنهاء الحمل اسم "الإجهاض المتعمد". نادرًا ما تُستخدم مثل هذه الأساليب في البلدان التي يكون فيها الإجهاض الجراحي قانونيًا ومتاحًا.[93]
السلامة
تعتمد المخاطر الصحية للإجهاض بشكل أساسي على كيفية إجراء العملية وتحت أي ظروف. تُعرّف منظمة الصحة العالمية الإجهاض غير الآمن بأنه ذلك التي يجريه أفراد غير مؤهلين، أو يُجرى بمعدات خطرة، أو في مرافق غير صحية.[94] تعد عمليات الإجهاض القانونية التي تُجرى في العالم المتقدم من بين الإجراءات الأكثر أمانًا في الطب.[10][95] وفقًا لدراسة أجريت عام 2012 في مجلة طب النساء والتوليد أجراها ف. ج. ريموند و د. أ. گرايمز، في الولايات المتحدة، يكون خطر وفيات الأمهات بعد الإجهاض المتعمد أقل 14 مرة عنه بعد الولادة.[96] قدرت مراكز مكافحة الأمراض والوقاية منها عام 2019 أن معدل الوفيات المرتبطة بالحمل في الولايات المتحدة بلغ 17.2 حالة وفاة للأمهات لكل 100.000 ولادة حية،[97] في حين بلغ معدل وفيات الإجهاض في الولايات المتحدة 0.43 حالة وفاة للأمهات لكل 100.000 عملية.[11][98][99] في المملكة المتحدة، تنص المبادئ التوجيهية للكلية الملكية لأطباء النساء والتوليد على أنه "يجب إعلام النساء بأن الإجهاض أكثر أمانًا بشكل عام من استمرار الحمل حتى نهايته".[100] في المتوسط، يعتبر الإجهاض في جميع أنحاء العالم أكثر أمانًا من استمرار الحمل حتى نهايته. وأفادت دراسة أجريت عام 2007 أن "26% من كل حالات الحمل في مختلف أنحاء العالم يتم إنهاؤها عن طريق الإجهاض المحفز"، في حين أن "الوفيات الناجمة عن إجراءات الإجهاض التي تتم بشكل غير سليم تشكل 13% من وفيات الأمهات على مستوى العالم".[101] في إندونيسيا عام 2000، قُدر أن 2 مليون حالة حمل انتهت بالإجهاض، وأكملت 4.5 مليون حالة حملها حتى نهايتها، و14-16 بالمائة من وفيات الأمهات ناجمة عن الإجهاض.[102]
في الولايات المتحدة من عام 2000 حتى 2009، كان معدل الوفيات بسبب الإجهاض أقل من معدل الوفيات في جراحات التجميل، وأقل أو مشابه لسباقات الماراثون، ويعادل خطر السفر لحوالي 1220 كم في سيارة ركاب. بعد مرور خمس سنوات على طلب خدمات الإجهاض، أفادت النساء اللاتي أنجبن بعد حرمانهن من الإجهاض أن حالتهن الصحية أسوأ من النساء اللاتي أجرين عمليات إجهاض في الثلث الأول أو الثاني من الحمل.[103] ويزداد خطر الوفيات المرتبطة بالإجهاض مع تقدم عمر الحمل، لكنه يظل أقل من خطر الولادة.[104] يعد الإجهاض في العيادات الخارجية آمنًا من 64 إلى 70 يومًا من الحمل كما هو الحال قبل 63 يومًا.[105]
هناك اختلاف بسيط من حيث السلامة والفعالية بين الإجهاض الدوائي باستخدام نظام مشترك من الميفيپريستون والميزوپروستول والإجهاض الجراحي (الشفط التفريغي) في حالات الإجهاض في الأشهر الثلاثة الأولى من الحمل حتى 10 أسابيع من الحمل.[67] الإجهاض الدوائي باستخدام الپروستاگلاندين الميزوپروستول وحده أقل فعالية وأكثر إيلاماً من الإجهاض الدوائي باستخدام نظام مشترك من الميفيپريستون والميزوپروستول أو الإجهاض الجراحي.[106][107]
الشفط بالتخلية في الأشهر الثلاثة الأولى من الحمل هي الطريقة الأكثر أمانًا للإجهاض الجراحي، ويمكن إجراؤه في مركز الرعاية الأولية، عيادة الإجهاض، أو المستشفى. يمكن أن تشمل المضاعفات، النادرة، انثقاب الرحم، عدوى الحوض، ومنتجات الحمل المتبقية التي تتطلب إجراءً ثانيًا للتنظيف.[108] تمثل العدوى ثلث أسباب الوفيات المرتبطة بالإجهاض في الولايات المتحدة.[109] معدل مضاعفات الإجهاض بالشفط بالتخلية في الأشهر الثلاثة الأولى من الحمل مماثل بغض النظر عما إذا كان الإجراء قد تم إجراؤه في مستشفى أو مركز جراحي أو مركز رعاية.[110] يتم عادةً إعطاء المضادات الحيوية الوقائية (مثل الدوكسيسايكلين أو المترونيدازول (الفلاجيل)) قبل إجراءات الإجهاض،[111] حيث يُعتقد أنها تقلل بشكل كبير من خطر الإصابة بعدوى الرحم بعد العملية الجراحية؛[82][112] ومع ذلك، لا تُعطى المضادات الحيوية بشكل روتيني مع حبوب الإجهاض.[113] لا يبدو أن معدل الإجراءات الفاشلة يختلف بشكل كبير اعتمادًا على ما إذا كان الإجهاض قد أُجري بواسطة طبيب أو ممارس متوسط المستوى.[114]
المضاعفات بعد الإجهاض في الثلث الثاني من الحمل تشه تلك التي تحدث بعد الإجهاض في الثلث الأول، وتعتمد إلى حد ما على الطريقة المختارة.[115]
يقترب خطر الوفاة بسبب الإجهاض من نصف خطر الوفاة بسبب الولادة تقريبًا كلما تقدمت المرأة في فترة الحمل؛ من واحد في المليون قبل الأسبوع التاسع من الحمل إلى ما يقرب من واحد في عشرة آلاف في الأسبوع 21 أو أكثر (كما تم قياسه من آخر دورة شهرية).[116][117] يبدو أن إجراء عملية تفريغ الرحم الجراحية السابقة (سواء بسبب الإجهاض المحفز أو الإجهاض الدوائي) يرتبط بزيادة طفيفة في خطر الولادة المبكرة في حالات الحمل المستقبلية. الدراسات الداعمة لذلك لم تتحكم في العوامل غير المتعلقة بالإجهاض أو الإجهاض، وبالتالي لم تُحدد أسباب هذا الارتباط، على الرغم من اقتراح احتمالات متعددة.[118][119]
يُروج لبعض مخاطر الإجهاض المزعومة في المقام الأول من قبل المجموعات المناهضة للإجهاض،[120][121] لكنها تفتقد الدعم العلمي.[120] على سبيل المثال، تم التحقيق في مسألة وجود صلة بين الإجهاض المحفز وسرطان الثدي على نطاق واسع. الهيئات الطبية والعلمية الكبرى (بما في ذلك منظمة الصحة العالمية، المعهد الوطني للسرطان، الجمعية الأمريكية للسرطان ، الكلية الملكية لأطباء النساء والتوليد والكونگرس الأمريكي لأمراض النساء والتوليد) خلصت إلى أن الإجهاض لا يسبب سرطان الثدي.[122]
في الماضي، حتى عدم قانونيتها لم يكن يعني تلقائيًا أن عمليات الإجهاض كانت غير آمنة. وبالإشارة إلى الولايات المتحدة، تقول المؤرخة ليندا گگوردون: "في الواقع، تتمتع عمليات الإجهاض غير القانوني في هذا البلد بسجل أمان مثير للإعجاب".[123] بحسب ريكي سولينگر:
هناك أسطورة ذات صلة، نشرتها مجموعة واسعة من الأشخاص المهتمين بالإجهاض والسياسة العامة، وهي أنه قبل تقنين عمليات الإجهاض، كان من يقوم بالإجهاض جزارين قذرين وخطرين.... الأدلة التاريخية لا تدعم مثل هذه الادعاءات.[124]
يصف المؤلفان جيروم بيتس وإدوارد زوادزكي حالة شخص كان يقوم بعمليات الإجهاض الغير قانوني في شرق الولايات المتحدة في أوائل القرن العشرين، والذي كان فخورًا بإتمامه بنجاح 13.844 عملية إجهاض دون أي وفيات.[125] في سبعينيات القرن التاسع عشر في مدينة نيويورك، يبدو أن القابلة الشهيرة مدام ريستل (آنا ترو لوهمان) فقدت عددًا قليلاً جدًا من النساء من بين أكثر من 100.000 مريضة لديها.[126]—معدل وفيات أقل من معدل وفيات الولادة في ذلك الوقت. عام 1936، كتب الأستاذ البارز في أمراض النساء والتوليد فردريك توسيج أن سبب زيادة معدل الوفيات خلال سنوات عدم قانونية الإجهاض في الولايات المتحدة هو:
مع كل عقد من الخمسين سنة الماضية، كان التكرار الفعلي والمتناسب لهذه الحادثة-[انثقاب الرحم]-يتزايد، ويرجع ذلك أولاً إلى زيادة عدد حالات الإجهاض المحفز؛ ثانيًا، الزيادة المتناسبة في حالات الإجهاض التي يعالجها الأطباء مقارنة بتلك التي تعالجها القابلات؛ وثالثاً، إلى الاتجاه السائد لاستخدام الأدوات بدلاً من الإصبع في تفريغ الرحم.[127]
الصحة النفسية
لا تجد الأدلة الحالية أي علاقة بين معظم حالات الإجهاض المتعمد ومشاكل الصحة النفسية[21][128] بخلاف تلك المتوقعة لأي حمل غير مرغوب فيه.[129] خلص تقرير صادر عن الجمعية الأمريكية لعلم النفس إلى أن الإجهاض الأول للمرأة لا يشكل تهديدًا للصحة النفسية عند إجراؤه في الأشهر الثلاثة الأولى من الحمل، حيث لا يكون من المرجح أن تعاني هؤلاء النساء من مشاكل في الصحة النفسية أكثر من أولئك اللاتي يحملن حملًا غير مرغوب فيه. إلى المدى؛ إن نتائج الصحة النفسية للإجهاض الثاني أو الأكثر للمرأة أقل تأكيدًا.[129][130] خلصت بعض المراجعات القديمة إلى أن الإجهاض كان مرتبطًا بزيادة خطر حدوث مشاكل نفسية؛[131] ومع ذلك، وجدت المراجعات اللاحقة للأدبيات الطبية أنهم لم يستخدموا مجموعة مراقبة مناسبة.[128] عند استخدام مجموعة مراقبة، فإن القيام بالإجهاض لا يرتبط بنتائج نفسية سلبية.[128] ومع ذلك، فإن النساء اللاتي يسعين إلى الإجهاض ويحرمن من إمكانية الإجهاض يعانين من زيادة القلق بعد الرفض.[128]
على الرغم من أن بعض الدراسات تظهر نتائج سلبية على الصحة النفسية لدى النساء اللاتي يخترن الإجهاض بعد الأشهر الثلاثة الأولى من الحمل بسبب تشوهات الجنين،[132] ستكون هناك حاجة إلى بحث أكثر صرامة لإظهار ذلك بشكل قاطع.[133]
أُشير إلى بعض الآثار النفسية السلبية المقترحة للإجهاض من قبل دعاة مناهضة الإجهاض كحالة منفصلة تسمى "متلازمة ما بعد الإجهاض"، ولكن هذا لم يُعترف به من قبل المتخصصين الطبيين أو النفسيين في الولايات المتحدة.[134]
وجدت دراسة طويلة المدى أجريت عام 2020 بين النساء الأمريكيات أن حوالي 99% من النساء شعرن بأنهن اتخذن القرار الصحيح بعد خمس سنوات من إجراء الإجهاض. كانت الارتياح هي العاطفة الأساسية حيث كان عدد قليل من النساء يشعرن بالحزن أو الذنب. كانت الوصمة الاجتماعية عاملاً رئيسياً في التنبؤ بالمشاعر السلبية والندم بعد سنوات.[135]
الإجهاض الغير آمن
قد تستخدم النساء الراغبات في الإجهاض وسائل غير آمنة، خاصة عندما يكون الإجهاض مقيد قانونًا. وقد يحاولن إجهاض أنفسهن ذاتياً أو يطلبن المساعدة من شخص غير مدرب تدريب أو في مرافق طبية مناسبة. يمكن أن يؤدي ذلك إلى مضاعفات خطيرة، مثل الإجهاض غير الكامل، الإنتان، والنزيف، وتلف الأعضاء الداخلية..[136]
تعد عمليات الإجهاض غير الآمنة سببًا رئيسيًا للإصابة والوفاة بين النساء في جميع أنحاء العالم. على الرغم من أن البيانات غير دقيقة، فمن المقدر أنه يتم إجراء ما يقرب من 20 مليون عملية إجهاض غير آمنة سنويًا، 97% منها في البلدان النامية.[10] ويعتقد أن عمليات الإجهاض غير الآمنة تؤدي إلى ملايين الإصابات.[10][137] تختلف تقديرات الوفيات وفقًا للمنهجية، وقد تراوحت بين 37.000 إلى 70.000 في العقد الماضي؛[10][138][139] تمثل الوفيات الناجمة عن الإجهاض غير الآمن حوالي 13% من إجمالي وفيات الأمهات.[140] تعتقد منظمة الصحة العالمية أن معدل الوفيات قد انخفض منذ التسعينيات.[141] ومن أجل الحد من عدد حالات الإجهاض غير الآمن، دعت منظمات الصحة العامة بشكل عام إلى التأكيد على تقنين الإجهاض، وتدريب العاملين في المجال الطبي، وضمان الوصول إلى خدمات الصحة الإنجابية.[142]
أحد العوامل الرئيسية التي تحدد ما إذا كانت عمليات الإجهاض تتم بأمان أم لا هو الوضع القانوني للإجهاض. البلدان التي لديها قوانين إجهاض مقيدة لديها معدلات أعلى من الإجهاض غير الآمن ومعدلات إجهاض إجمالية مماثلة مقارنة بتلك التي يكون فيها الإجهاض قانونيًا ومتاحًا.[138][27] على سبيل المثال، كان لتشريع الإجهاض في جنوب أفريقيا عام 1996 تأثير إيجابي فوري على تواتر المضاعفات المرتبطة بالإجهاض،[143] مع انخفاض الوفيات المرتبطة بالإجهاض بنسبة تزيد عن 90%.[144] وقد لوحظت انخفاضات مماثلة في وفيات الأمهات بعد أن قامت بلدان أخرى بتحرير قوانين الإجهاض الخاصة بها، مثل رومانيا ونيپال.[145] خلصت دراسة أجريت عام 2011 إلى أن بعض قوانين مكافحة الإجهاض على مستوى الولاية في الولايات المتحدة ترتبط بانخفاض معدلات الإجهاض في تلك الولاية.[146] لكن التحليل لم يأخذ في الاعتبار السفر إلى ولايات أخرى لا توجد بها مثل هذه القوانين لإجراء عملية الإجهاض.[147] بالإضافة إلى ذلك، فإن عدم الحصول على وسائل منع الحمل الفعالة يسهم في الإجهاض غير الآمن. وتشير التقديرات إلى أن حالات الإجهاض غير الآمن يمكن خفضها بنسبة تصل إلى 75% (من 20 مليون إلى 5 ملايين سنوياً) إذا كانت خدمات تنظيم الأسرة الحديثة وخدمات صحة الأم متاحة بسهولة على مستوى العالم.[148] قد يكون من الصعب قياس معدلات حالات الإجهاض هذه لأنه يمكن الإبلاغ عنها بشكل مختلف مثل خسارة الحمل، و"الإجهاض المحفز"، و"تنظيم الدورة الشهرية"، و"الإجهاض المصغر"، و"تنظيم الدورة الشهرية المتأخرة/المعلقة".[149][150]
أربعون في المائة من نساء العالم قادرات على الوصول إلى الإجهاض الدوائي والاختياري خلال فترات مقيدة الحمل،[30] في حين أن 35% إضافية يمكنهن الوصول إلى الإجهاض القانوني إذا استوفت معايير جسدية أو عقلية أو اجتماعية واقتصادية معينة.[40] في حين أن وفيات الأمهات نادرًا ما تنتج عن عمليات الإجهاض الآمن، فإن عمليات الإجهاض غير الآمنة تؤدي إلى 70.000 حالة وفاة و5 مليون إعاقة سنويًا.[138] تمثل مضاعفات الإجهاض غير الآمن ما يقرب من ثمن وفيات الأمهات في جميع أنحاء العالم،[151] على الرغم من أن هذا يختلف حسب المنطقة.[152] يؤثر العقم الثانوي الناجم عن الإجهاض غير الآمن على ما يقدر بنحو 24 مليون امرأة.[153] ارتفع معدل حالات الإجهاض غير الآمن من 44% إلى 49% بين عامي 1995 و2008.[27] وقد أُقترح التثقيف الصحي، والوصول إلى تنظيم الأسرة، وتحسين الرعاية الصحية أثناء وبعد الإجهاض لمعالجة عواقب الإجهاض غير الآمن.[154]
معدل الحدوث
هناك طريقتان شائعتان لقياس نسبة حدوث الإجهاض:
- معدل الإجهاض- عدد حالات الإجهاض سنويًا لكل 1000 امرأة تتراوح أعمارهن بين 15 و44 عامًا؛[155] تستخدم بعض المصادر الفترة العمرية 15–49.
- نسبة الإجهاض– عدد حالات الإجهاض من أصل 100 حالة حمل معروفة؛ وتشمل حالات الحمل الولادات الحية، والإجهاض، وخسارة الحمل التلقائية.
في العديد من الأماكن، حيث يكون الإجهاض غير قانوني أو يحمل وصمة عار اجتماعية كبيرة، لا يمكن الاعتماد على التقارير الطبية عن الإجهاض.[156] لهذا السبب، يجب إجراء تقديرات حدوث الإجهاض دون تحديد اليقين المتعلق بالخطأ المعياري.[27] يبدو أن عدد حالات الإجهاض التي أثجريت في جميع أنحاء العالم ظلت مستقرة في أوائل عقد 2000، حيث أجريت 41.6 مليون حالة عام 2003 و43.8 مليون حالة عام 2008.[27] بلغ معدل الإجهاض في جميع أنحاء العالم 28 إجهاض لكل 1000 امرأة سنويًا، على الرغم من أنه كان 24 لكل 1000 امرأة سنويًا في البلدان المتقدمة و29 لكل 1000 امرأة سنويًا في البلدان النامية.[27] أشارت نفس الدراسة التي أجريت عام 2012 إلى أنه في 2008، بلغت نسبة الإجهاض المقدرة لحالات الحمل المعروفة 21% في جميع أنحاء العالم، مع 26% في البلدان المتقدمة و20% في البلدان النامية.[27]
في المتوسط، تتشابه حالات الإجهاض في البلدان التي لديها قوانين إجهاض مقيدة وتلك التي لديها إمكانية أكبر للإجهاض.[157] وترتبط قوانين الإجهاض المقيدة بزيادة في نسبة عمليات الإجهاض التي تُجرى بشكل غير آمن.[30][158][157] ويُعزى معدل الإجهاض غير الآمن في البلدان النامية جزئياً إلى عدم إمكانية الوصول إلى وسائل منع الحمل الحديثة؛ بحسب معهد گوتماخر، فإن توفير الوصول إلى وسائل منع الحمل سيؤدي إلى تقليل حالات الإجهاض غير الآمن بنحو 14.5 مليون حالة و38.000 حالة وفاة أقل بسبب الإجهاض غير الآمن سنويًا في جميع أنحاء العالم.[159]
يختلف معدل الإجهاض القانوني المتعمد بشكل كبير في جميع أنحاء العالم. وبحسب تقرير العاملين في معهد گوتماخر فقد تراوحت بين 7 لكل 1000 امرأة سنويا (ألمانيا وسويسرا) إلى 30 لكل 1000 امرأة سنويا (إستونيا) في الدول التي لديها إحصائيات كاملة عام 2008. نسبة حالات الحمل التي انتهت بالإجهاض المتعمد وتراوحت النسبة من حوالي 10% (إسرائيل وهولندا وسويسرا) إلى 30% (إستونيا) في نفس المجموعة، على الرغم من أنها قد تصل إلى 36% في المجر ورومانيا، اللتين اعتبرت إحصاءاتهما غير كاملة.[160][161]
خلصت دراسة أمريكية أجريت عام 2002 إلى أن حوالي نصف النساء اللاتي خضعن لعمليات الإجهاض كن يستخدمن شكلاً من أشكال منع الحمل في وقت الحمل. أُبلغ عن الاستخدام غير المتسق من قبل نصف أولئك اللاتي تستخدمن الواقي الذكري وثلاثة أرباع أولئك اللاتي تستخدمن حبوب منع الحمل؛ 42% ممن يستخدمن الواقي الذكري أبلغن عن فشله بسبب انزلاقه أو تمزقه.[162] ومن بين النصف الآخر من النساء، اللاتي لم يستخدمن وسائل منع الحمل وقت الحمل، استخدمت الغالبية العظمى وسائل منع الحمل في وقت ما في الماضي، مما يشير إلى مستوى ما من عدم الرضا عن خيارات منع الحمل المتاحة لهن. وفي الواقع، أشارت 32% من هؤلاء اللاتي لا يستخدمن وسائل منع الحمل إلى المخاوف بشأن وسائل منع الحمل كسبب لعدم استخدامها،[162] ووجدت دراسة حديثة نتائج مماثلة.[163] تشير هذه الإحصائيات مجتمعة إلى أن وسائل منع الحمل الجديدة، مثل وسائل منع الحمل غير الهرمونية أو وسائل منع الحمل للذكور، يمكن أن تقلل من معدلات الحمل والإجهاض غير المقصود.[164]
وجد معهد گوتماخر أن "معظم حالات الإجهاض في الولايات المتحدة تتم من قبل نساء الأقليات" لأن نساء الأقليات "لديهن معدلات أعلى بكثير من الحمل غير المقصود".[165] في تحليل أجرته مؤسسة كايسر للأسرة عام 2022، بينما يشكل الملونون 44% من السكان في ولاية مسيسيپي، و59% من السكان في تكساس، و42% من السكان في لويزيانا، و35% من السكان في ألاباما، يشكلون 80%، 74%، 72%، و 70%، على التوالي، من أولئك الذين يخضعهن لعمليات الإجهاض.[166]
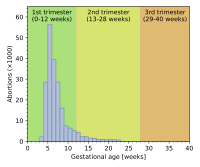
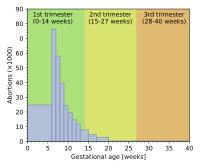
عمر الحمل وطريقة الإجهاض
تختلف معدلات الإجهاض حسب مرحلة الحمل والطريقة المتبعة. عام 2003، ذكرت مراكز السيطرة على الأمراض والوقاية منها أن 26% من حالات الإجهاض القانوني المبلغ عنها في الولايات المتحدة من المعروف أنها أثجريت في أقل من 6 أسابيع من الحمل، و18% في 7 أسابيع، 15% في 8 أسابيع، 18% في 9-10 أسابيع، 10% في 11-12 أسبوعًا، 6% في 13-15 أسبوعًا، 4% في 16-20 أسبوعًا و1% في أكثر من 21 أسبوعًا. تم تصنيف 91% منها على أنها تمت عن طريق "الكشط" (الشفط، التوسيع والكحت، التوسيع والتفريغ)، 8 % بواسطة "الأدوية" (أي الميفپريستون)، >1% بواسطة "التقطير داخل الرحم" (محلول ملحي أو الپروستاگلاندين)، و1% بواسطة "أخرى" (بما في ذلك بضع واستئصال الرحم).[167] وفقًا لمركز السيطرة على الأمراض، نظرًا لصعوبات جمع البيانات، يجب النظر إلى البيانات باعتبارها مؤقتة، وقد تكون بعض وفيات الأجنة المبلغ عنها بعد 20 أسبوعًا وفيات طبيعية تم تصنيفها خطأً على أنها عمليات إجهاض إذا تمت إزالة الجنين الميت بنفس الإجراء مثل الإجهاض المتعمد.[8]
قدر معهد گوتماخر أن هناك 2200 عملية توسيع واستخراج سليم في الولايات المتحدة خلال عام 2000؛ وهذا يمثل أقل من 0.2% من إجمالي عدد حالات الإجهاض التي أُجريت في ذلك العام.[168] وبالمثل، في إنگلترة وويلز عام 2006، حدثت 89% من حالات الإجهاض خلال 12 أسبوعًا أو أقل، و9% بين 13 و19 أسبوعًا، و2% خلال 20 أسبوعًا أو أكثر. 64% من الحالات التي أُبلغ عنها كانت عن طريق الشفط بالتخلية، و6% عن طريق التوسيع والتفريغ، و30% عن طريق الأدوية.[169]
هناك عدد أكبر من حالات الإجهاض في الثلث الثاني من الحمل في البلدان النامية مثل الصين والهند وڤيتنام مقارنة بالدول المتقدمة.[170]
هناك أسباب طبية وغير طبية لإجراء الإجهاض في وقت لاحق من الحمل (بعد 20 أسبوعًا). أجريت دراسة في الفترة من 2008 إلى 2010 في جامعة كاليفورنيا سان فرانسيسكو حيث تم سؤال أكثر من 440 امرأة عن سبب تأخرهن في الحصول على رعاية الإجهاض، إن وجدت. وجدت هذه الدراسة أن ما يقرب من نصف الأفراد الذين أجروا عملية الإجهاض بعد 20 أسبوعًا لم يشكوا في أنهم حوامل حتى وقت لاحق من الحمل.[171] وشملت العوائق الأخرى التي تعترض رعاية الإجهاض والتي وجدت في الدراسة نقص المعلومات حول مكان الوصول إلى الإجهاض، وصعوبات التنقل، ونقص التغطية التأمينية، وعدم القدرة على دفع تكاليف إجراء الإجهاض.[171]
تشمل الأسباب الطبية لطلب الإجهاض في وقت لاحق من الحمل تشوهات الجنين والمخاطر الصحية على المرأة الحامل.[172] توجد اختبارات تشخيصية يمكنها تشخيص متلازمة داون أو التليف الكيسي في وقت مبكر يصل إلى 10 أسابيع من الحمل، لكن غالبًا ما يتم اكتشاف التشوهات الهيكلية للجنين في وقت متأخر من الحمل.[171] تكون نسبة من التشوهات الهيكلية للجنين قاتلة، مما يعني أن الجنين سيموت بالتأكيد قبل الولادة أو بعدها بفترة قصيرة.[171] قد تتطور أيضًا حالات تهدد الحياة في وقت لاحق من الحمل، مثل تسمم الحمل الشديد المبكر، والسرطان الذي تم تشخيصه حديثًا والذي يحتاج إلى علاج عاجل، والعدوى داخل الرحم (التهاب المشيماء والسلى)، والذي يحدث غالبًا جنبًا إلى جنب مع تمزق الكيس السلوي المبكر (PPROM).[171] إذا ظهرت مثل هذه الحالات الطبية الخطيرة قبل أن يصبح الجنين قادرًا على الحياة، يجوز للشخص الذي يحمل الحمل إجراء عملية إجهاض للحفاظ على صحته.[171]
أسباب الإجهاض الاجتماعي
إن الأسباب التي تدفع الحامل إلى التخلص من الحمل كثيرة، فهو الحل الوحيد الممكن لحالات الاغتصاب، والعلاقات بين الأقارب، وحمول المطلقات والأرامل والبنات العازبات. وهو الحل عند المتزوجات اللواتي لايقبلن استعمال موانع الحمل أو لايعرفن كيف يستعملنها أو لايتحملن استعمالها، ويردن مع ذلك تحديد حمولهن، وهو الحل الذي يلجأ إليه المتزوجون الجدد ذوو الطموح الكبير والدخل المحدود الذين يضعون الأولاد في ترتيب الأفضليات بعد السيارة والدار.
كل هذه الأسباب، وغيرها كثير، لم يكن الإجهاض من أجلها مسموحاً به في الماضي، وكان يعد جناية تستوجب العقاب، ومازال الأمر كذلك في بعض البلدان. لذلك يقوم به بعض الأطباء أو غير الأطباء بقصد الربح المادي خارجين بذلك على القانون.
ولما كانت معظم هذه الإجهاضات تجري بأيد غير خبيرة وبطرائق غير فنية، وبوسائل غير معقمة، فقد كانت الاختلاطات الناجمة عنها كثيرة وخطيرة ولاسيما الأخماج المختلفة التوضعات التي قد تصل أحياناً إلى حدّ الصدمة الانتانية أو خمج الدم septicemia الشديدي الخطورة، وهذا ما حدا إلى التفكير بتوسيع استطبابات الإجهاض الاجتماعي لتشمل كل الأسباب التي تدعو إلى اللجوء إليه. وقد بلغ الأمر في بعض البلدان السماح الكامل بالإجهاض من دون قيد أو شرط على أن يتم في أوساط فنية وبشروط جيدة، تحافظ على صحة المريضات وحياتهن وتحول دون تعرضهن للاختلاطات الخطرة.
الدوافع
شخصية
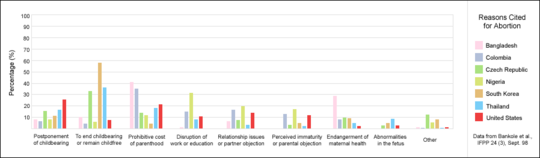
تتنوع أسباب قيام النساء بالإجهاض وتختلف في جميع أنحاء العالم.[8][6][7] قد تشمل بعض الأسباب عدم القدرة على تحمل تكاليف الطفل، والعنف المنزلي، ونقص الدعم، والشعور بأنهن صغار جدًا، والرغبة في إكمال التعليم أو التقدم في الحياة المهنية.[9] وتشمل الأسباب الإضافية عدم القدرة أو الرغبة في تربية طفل حملن به نتيجة للاغتصاب أو سفاح الأقارب.[6][173]
اجتماعية
تتم بعض حالات الإجهاض نتيجة للضغوط الاجتماعية.[174] وقد تشمل هذه العوامل تفضيل الأطفال من جنس أو عرق معين، أو عدم الموافقة على الأمومة العازبة أو المبكرة، أو وصم الأشخاص ذوي الإعاقة، أو عدم كفاية الدعم الاقتصادي للأسر، أو عدم إمكانية الوصول إلى وسائل منع الحمل أو رفضها، أو الجهود الرامية إلى التخطيط السكاني (مثل سياسة الطفل الواحد في الصين). يمكن أن تؤدي هذه العوامل أحيانًا إلى الإجهاض القسري أو الإجهاض الانتقائي بسبب الجنس.[175] في الثقافات التي تفضل الأطفال الذكور، تقوم بعض النساء بإجراء عمليات الإجهاض الانتقائي بسبب جنس الجنين، والتي حلت جزئيًا محل الممارسة السابقة المتمثلة في وأد البنات.[175]
الصحة النفسية والبدنية
هناك عامل إضافي وهو صحة الأم التي أُدرجت كسبب رئيسي من قبل حوالي ثلث النساء في 3 من 27 دولة وحوالي 7% من النساء في 7 دول أخرى من هذه البلدان الـ 27.[8][6]
في الولايات المتحدة، قضت قرارات المحكمة العليا في قضية رو ضد ويد ودو ضد بولتون: "بأن مصلحة الدولة في حياة الجنين أصبحت إلزامية فقط عند نقطة الصلاحية، والتي يتم تعريفها على أنها النقطة التي يمكن للجنين عندها أن يعيش بشكل مستقل عن أمه. وحتى بعد نقطة الصلاحية، لا يمكن للدولة أن تفضل حياة الجنين على حياة المرأة الحامل أو صحتها. فيما يتعلق بالخصوصية، يجب أن يكون للأطباء الحرية في استخدام "حكمهم الطبي للحفاظ على حياة الأم أو صحتها". وفي نفس اليوم الذي حكمت فيه المحكمة على قضية رو، حكمت أيضًا على قضية دو ضد بولتون، حيث عرّفت المحكمة الصحة على نطاق واسع جدًا: "يمكن ممارسة الحكم الطبي في ضوء جميع العوامل - الجسدية والعاطفية والنفسية والعائلية والعاطفية. عمر المرأة مرتبط بصحة الحالة. كل هذه العوامل قد تتعلق بالصحة. يتيح هذا للطبيب المعالج المعلومات التي يحتاجها لإصدار أفضل حكم طبي له".[176]
تحول الرأي العام في أمريكا بعد اكتشاف الشخصية التليفزيونية شيري فينكباين أثناء شهرها الخامس من الحمل أنها تعرضت لعقار الثاليدومايد. لم تتمكن من الحصول على الإجهاض القانوني في الولايات المتحدة، فسافرت إلى السويد. من عام 1962 حتى 1965، أدى تفشي الحصبة الألمانية إلى إصابة 15.000 طفل بعيوب خلقية حادة. عام 1967، دعمت الجمعية الطبية الأمريكية علنًا تحرير قوانين الإجهاض. أظهر استطلاع المركز الوطني لأبحاث الرأي عام 1965 أن 73% يؤيدون الإجهاض عندما تكون حياة الأم معرضة للخطر، و57% عندما تكون العيوب الخلقية موجودة و59% لحالات الحمل الناتجة عن الاغتصاب أو سفاح الأقارب.[177]
السرطان
تبلغ نسبة الإصابة بالسرطان أثناء الحمل 0.02 – 1%، وفي كثير من الحالات يؤدي سرطان الأم إلى التفكير في الإجهاض حفاظاً على حياة الأم، أو رداً على الأضرار المحتملة التي قد تحدث للجنين أثناء العلاج. وينطبق هذا بشكل خاص على سرطان عنق الرحم، وهو النوع الأكثر شيوعًا والذي يحدث في حالة واحدة من كل 2.000 إلى 13.000 حالة حمل، والتي لا يمكن أن يتزامن بدء العلاج مع الحفاظ على حياة الجنين (ما لم يتم اختيار العلاج المبدئي المساعد)". يمكن علاج سرطانات عنق الرحم في المراحل المبكرة جدًا (I و IIa) عن طريق استئصال الرحم الجذري وتشريح العقد اللمفاوية في الحوض، العلاج الإشعاعي، أو كليهما، بينما يتم علاج المراحل اللاحقة عن طريق العلاج الإشعاعي. يمكن استخدام العلاج الكيميائي في وقت واحد. يتضمن علاج سرطان الثدي أثناء الحمل أيضًا اعتبارات تتعلق بالجنين، لأنه لا يُنصح بإجراء استئصال الورم لصالح استئصال الثدي الجذري إلا إذا سمح الحمل المتأخر بإجراء العلاج الإشعاعي للمتابعة بعد الولادة.[178]
تشير التقديرات إلى أن التعرض لدواء واحد للعلاج الكيميائي يسبب خطرًا بنسبة 7.5-17% من التأثيرات المسخية على الجنين، مع زيادة المخاطر عند تناول علاجات دوائية متعددة. عادةً ما يؤدي العلاج بأكثر من 40 گراي من الإشعاع إلى الإجهاض التلقائي. التعرض لجرعات أقل بكثير خلال الأشهر الثلاثة الأولى، وخاصة 8 إلى 15 أسبوع من النمو، يمكن أن يسبب إعاقة ذهنية أو صغر الرأس، والتعرض في هذه المرحلة أو المراحل اللاحقة يمكن أن يسبب انخفاض النمو داخل الرحم والوزن عند الولادة. التعرض لأكثر من 0.005-0.025 غراي يسبب انخفاضًا يعتمد على الجرعة في معدل الذكاء.[178] من الممكن تقليل التعرض للإشعاع بشكل كبير باستخدام حماية البطن، اعتمادًا على بعد المنطقة المراد تشعيعها عن الجنين.[179][180]
كما أن عملية الولادة نفسها قد تعرض الأم للخطر. وفقًا لما ذكره لي وآخرون، "قد تؤدي الولادة المهبلية إلى انتشار الخلايا الورمية في القنوات اللمفاوية الوعائية، والنزيف، وتمزق عنق الرحم، وزرع الخلايا الخبيثة في موقع بضع الفرج، بينما قد تؤدي الولادة البطنية إلى تأخير بدء العلاج غير الجراحي".[181]
التاريخ والدين
منذ العصور القديمة، كان الإجهاض يُجرى بعدة طرق، بما في ذلك الأدوية العشبية التي تعمل كعوامل مجهضة، أو أدوات حادة من خلال استخدام القوة، أو من خلال وسائل الطب التقليدي الأخرى.[24] للإجهاض المتعمد تاريخ طويل ويمكن إرجاعه إلى حضارات متنوعة مثل الصين القديمة (غالبًا ما تُنسب المعرفة المجهضة إلى الحاكم الأسطوري شن نونگ)،[183] الهند القديمة منذ العصر الڤيدي،[184] مصر القديمة وبردية إبرز (ح. 1550 ق.م.),، والامبراطورية الرومانية في عصر جوڤنال (ح. 200 م.).[24] One of أقدم تمثيلات فنية معروفة للإجهاض موجودة في نقش بارز بمعبد أنگكور وات (ح. 1150)، عُثر عليه في سلسلة أفاريز تمثل الحساب بعد الموت في الثقافة الهندوسية والبوذية، وهي تصور تقنية الإجهاض البطني.[92]
في اليهودية (التكوين 2:7)، لا يُعتبر لدى الجنين روح بشرية إلا بعد أن يكون خارج المرأة بأمان، ويكون قادرًا على الحياة، ويلتقط أنفاسه الأولى.[185][186][187] يعتبر الجنين ملكية ثمينة للمرأة وليس حياة بشرية أثناء وجوده في الرحم (الخروج 22-23). في حين أن اليهودية تشجع الناس على أن: "يثمروا ويكثروا" من خلال إنجاب الأطفال، فإن الإجهاض مسموح به ويعتبر ضروريًا عندما تكون حياة المرأة الحامل في خطر.[188][189] العديد من الأديان، بما في ذلك اليهودية، التي تختلف على أن حياة الإنسان تبدأ عند الحمل، تدعم شرعية الإجهاض على أسس الحرية الدينية.[190] في الإسلام، يُسمح بالإجهاض تقليديًا حتى وقت معين يعتقد فيه المسلمون أن الروح تُنفخ في الجنين،[24] يعتبر العديد من علماء الدين أن الجنين يكون فيه روحاً عند حدوث الحمل، أو بعد 40 يومًا من الحمل، أو بعد 120 يومًا من الحمل، أو بدء الأم الشعور بحركته.[191] الإجهاض مقيد إلى حد كبير أو محظور في البلدان ذات الغالبية الإسلامية مثل الشرق الأوسط وشمال أفريقيا.[192]
اقترح بعض علماء الطب ومعارضي الإجهاض أن قسم أبقراط منع الأطباء في اليونان القديمة من إجراء الإجهاض؛[24] ويختلف علماء آخرون مع هذا التفسير،[24] ويذكروا أن نصوص قسم أبقراط تحتوي على أوصاف لتقنيات الإجهاض بجانب القسم.[193] كتب الطبيب سكريبونيوس لارگوس عام 43 ميلادياً أن قسم أبقراط يحظر الإجهاض، وكذلك فعل سورانوس، على الرغم من أنه من الواضح أنه لم يلتزم جميع الأطباء به بشكل صارم في وقت. وفقًا لعمل سورانوس في القرن الأول أو الثاني الميلادي في أمراض النساء، فقد قام أحد الممارسين الطبيين بحظر جميع عمليات الإجهاض كما هو مطلوب في قسم أبقراط؛ وكان الطرف الآخر الذي ينتمي إليه على استعداد لوصف عمليات الإجهاض فقط من أجل صحة الأم.[194][195] في السياسات (350 ق.م.)، وأدان ارسطو قتل الأطفال كوسيلة للسيطرة على السكان. وكان يفضل الإجهاض في مثل هذه الحالات،[196][197] مع القيد بأنه "يجب أن يمارس عليه قبل أن يتطور لديه الإحساس والحياة؛ لأن الخط الفاصل بين الإجهاض المشروع وغير المشروع يُحدد بحقيقة وجود الإحساس والبقاء على قيد الحياة".[198]
في الكنيسة الكاثوليكية، انقسمت الآراء حول مدى خطورة الإجهاض مقارنة بأفعال مثل منع الحمل، والجنس الفموي، وممارسة الجنس في الزواج من أجل المتعة وليس الإنجاب.[199] لم تبدأ الكنيسة الكاثوليكية بمعارضة الإجهاض بقوة حتى القرن التاسع عشر.[24][190] في وقت مبكر من عام 100 ميلادياً تقريباً، كانت تعاليم "الديداخي" تقول بأن الإجهاض خطيئة.[200] يرى العديد من المؤرخين أنه قبل القرن التاسع عشر، لم يكن معظم المؤلفين الكاثوليك يعتبرون إنهاء الحمل قبل بدء الأم الشعور بحركته أو نفخ الروح بمثابة إجهاض.[201][202][203] ومن هؤلاء المؤلفين أطباء الكنيسة، مثل القديس أوگستين، القديس توما الأكويني، والقديس ألفونسو ليگوري. عام 1588، كان الپابا سيكستوس الخامس (في المنصب 1585–1590) الپابا الوحيد قبل پيوس التاسع (في مرسومه، "أعمال الكرسي الرسولي" Apostolicae Sedis، عام 1869) الذي أسس سياسة الكنيسة التي تصف جميع عمليات الإجهاض بأنها جريمة قتل وتدين الإجهاض بغض النظر عن مرحلة الحمل.[204][199][88] عام 1591 عكس الپاپا گريگوري الرابع عشر تصريح سيكستوس الخامس.[205] في إعادة تدوين القانون الكنسي 1917، تم تعزيز مرسوم "أعمال الكرسي الرسولي"، جزئيًا لإزالة القراءة المحتملة التي استبعدت الحرمان الكنسي للأم المُجهضة.[206] البيانات الواردة في التعليم المسيحي للكنيسة الكاثوليكية، الملخص المقنن لتعاليم الكنيسة، تعتبر الإجهاض منذ لحظة الحمل جريمة قتل وتدعو إلى إنهاء الإجهاض القانوني.[207]
الطوائف التي تدعم حقوق الإجهاض مع بعض القيود تشمل الكنيسة المثودية المتحدة، الكنيسة الأسقفية، الكنيسة الإنجيلية اللوثرية في أمريكا والكنيسة المشيخية بالولايات المتحدة.[208] وجد استطلاع گوتماخر لعام 2014 لحالات الإجهاض في الولايات المتحدة أن العديد منهن أبلغن عن الانتماء الديني: 24% كانوا كاثوليك بينما 30% كانوا پروتستانت.[209] أفادت دراسة استقصائية أجريت عام 1995 أن احتمال قيام النساء الكاثوليكيات بإنهاء الحمل مثل عامة السكان، والپروتستانت أقل احتمالاً للقيام بذلك، والمسيحيون الإنجيليون هم الأقل احتمالاً للقيام بذلك.[8][6] وجدت دراسة أجراها مركز پيو للأبحاث عام 2019 أن معظم الطوائف المسيحية كانت ضد إلغاء قضية "رو ضد وايد"، التي شرّعت الإجهاض في الولايات المتحدة، بنسبة 70% تقريبًا، باستثناء الإنجيليون البيض بنسبة 35%.[210]

لقد كان الإجهاض ممارسة شائعة إلى حد ما،[212][213] ولم يكن دائماً غير قانونياً أو مثيراً للجدل حتى القرن التاسع عشر.[214][215] بموجب القانون العام، بما في ذلك القانون العام الإنگليزي المبكر الذي يعود تاريخه إلى إدوارد كوك عام 1648،[216] كان الإجهاض مسموحًا به عمومًا قبل شعور المرأة بحركة الجنين (14-26 أسبوعًا بعد الحمل، أو بين الشهر الرابع والسادس).[217][218][219] وبتوجيهات من المرأة؛\[190] وما إذا كان الإجهاض قد أُجري بعد شعور المرأة بحركة الجنين هو الذي يحدد ما إذا كان جريمة.[216] في أوروپا وأمريكا الشمالية، تطورت تقنيات الإجهاض بدءًا من القرن السابع عشر؛ المحافظة لدى معظم العاملين في مهنة الطب فيما يتعلق بالمسائل الجنسية حالت دون التوسع الكبير في تقنيات الإجهاض.[24][220][221] قام ممارسون طبيون آخرون بالإضافة إلى بعض الأطباء بالإعلان عن خدماتهم، ولم يتم تنظيمهم على نطاق واسع حتى القرن التاسع عشر عندما كانت هذه الممارسة، والتي تسمى أحيانًا "بالرستلية" (نسبة إلى القابلة الأمريكية الشهيرة مدام رستل)،[222] كانت محظورة في كل من الولايات المتحدة والمملكة المتحدة.[24][nb 2]
بعض أطباء القرن التاسع عشر، ومن أشهرهم وأهمهم الأمريكي هوراشيو ستورر،[223] دافعوا عن قوانين مناهضة الإجهاض المبنية على العنصرية وكراهية النساء بالإضافة إلى الأسباب الأخلاقية.[224][225][226] كان للمجموعات الكنسية أيضًا تأثير كبير في الحركات المناهضة للإجهاض،[24][214][224] والجماعات الدينية كانت أكثر تشدداً منذ القرن العشرين.[223] بعض قوانين مكافحة الإجهاض المبكرة عاقبت الطبيب أو القائم بالإجهاض فقط،[190] وبينما كان في الإمكان محاكمة النساء جنائيًا بتهمة الإجهاض الذاتي،[216] نادراً ما تمت محاكمتهن بشكل عام.[214] في الولايات المتحدة، جادل البعض بأن الإجهاض كان أكثر خطورة من الولادة حتى عام 1930 تقريبًا عندما أدت التحسينات الإضافية في إجراءات الإجهاض المتعلقة بالولادة إلى جعل الإجهاض أكثر أمانًا.[nb 3] ويؤكد آخرون أن عمليات الإجهاض المبكرة في القرن التاسع عشر في ظل الظروف الصحية التي تعمل فيها القابلات عادة كانت آمنة نسبيًا.[227][228][229] يرى العديد من الباحثين أنه على الرغم من تحسن الإجراءات الطبية، شهدت الفترة من الثلاثينيات حتى السبعينيات إنفاذًا أكثر حماسًا لقوانين مكافحة الإجهاض، إلى جانب زيادة سيطرة الجريمة المنظمة على مقدمي خدمات الإجهاض.[nb 4]
عام 1920، أصبحت روسيا السوڤيتية أول دولة تقنن الإجهاض بعد إصرار لنين على عدم إجبار أي امرأة على الولادة.[230][231] وحذت أيسلندا (1935) والسويد (1938) حوذها لتشريع بعض أو جميع أشكال الإجهاض.[232] في ألمانيا النازية (1935)، سمح قانون بالإجهاض لأولئك الذين يُعتبرون "مرضى وراثيين"، في حين مُنعت النساء من أصل ألماني على وجه التحديد من إجراء عمليات الإجهاض.[233] ابتداءً من النصف الثاني من القرن العشرين، تم تشريع الإجهاض في عدد أكبر من البلدان.[24] في اليابان، تم تشريع الإجهاض لأول مرة بموجب "قانون حماية تحسين النسل" لعام 1948 الذي يهدف إلى منع ولادة البشر "الأدنى". اعتبارًا من عام 2022، نظرًا لاستمرار الثقافة الأبوية القوية في اليابان ووجهات النظر التقليدية حول الأدوار المجتمعية للمرأة، يجب على النساء اللاتي يرغبن في الإجهاض عادةً الحصول على إذن كتابي من شريكهن.[234][235]
المجتمع والثقافة
جدل الإجهاض
لقد كان الإجهاض المتعمد منذ فترة طويلة مصدرًا لجدل كبير. ترتبط الأخلاقيات الطبية، الجوانب الأخلاقية والفلسفية والحيوية والدينية والقانونية المحيطة بالإجهاض بنظام القيم. قد تدور الآراء المتعلقة بالإجهاض حول حقوق الجنين، والسلطة الحكومية، وحقوق المرأة.
في كل من النقاشات العامة والخاصة، تركز الحجج المقدمة لصالح أو ضد الإجهاض على السماح الأخلاقي للإجهاض المتعمد، أو تبرير القوانين التي تسمح بالإجهاض أو تقيده.[236] يشير إعلان الجمعية الطبية العالمية بشأن الإجهاض الدوائي إلى أن "الظروف التي تتعارض فيها مصالح الأم مع مصالح طفلها الذي لم يولد بعد تخلق معضلة وتثير تساؤلاً حول ما إذا كان ينبغي إنهاء الحمل عمداً أم لا".[237] الجدل حول الإجهاض، خاصة فيما يتعلق بقانون الإجهاض، غالبًا ما يقوده مجموعات تدافع عن أحد هذين الموقفين. المجموعات التي تفضل فرض قيود قانونية أكبر على الإجهاض، بما في ذلك الحظر الكامل، غالبًا ما تصف نفسها بأنها "مؤيدة للحياة" بينما تصف المجموعات التي تعارض هذه القيود القانونية نفسها بأنها "الاختيار المؤيد".[238]
قانون الإجهاض الحديث
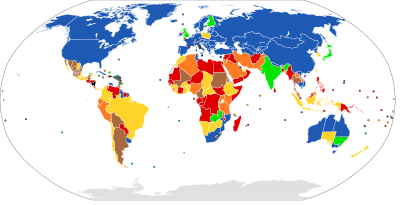
| قانوني عند الطلب: | |
| لا توجد قيود على مدة الحمل | |
| مقيد بعد 17 أسبوع الأولى | |
| مقيد على 17 أسبوع | |
| قيود مدة الحمل غير واضحة | |
| يقتصر قانونياً على حالات: | |
| خطر على حياة المرأة، خطر على صحتها*، الاغتصاب*، ضعف الجنين*، أو العوامل الاجتماعية/الاقتصادية | |
| خطر على حياة المرأة، خطر على صحتها *، الاغتصاب أو ضعف الجنين | |
| خطر على حياة المرأة، خطر على صحتها *، أو ضعف الجنين | |
| خطر على حياة المرأة *، خطر على صحة المرأة *، أو الاغتصاب | |
| خطر على حياة المرأة، خطر على صحتها | |
| خطر على حياة المرأة | |
| غير قانوني بدون استثناءات | |
| لا توجد معلومات | |
| * لا ينطبق على بعض البلدان أو الأقاليم في تلك الفئة | |
القوانين الحالية المتعلقة بالإجهاض متنوعة. تستمر العوامل الدينية والأخلاقية والثقافية في التأثير على قوانين الإجهاض في جميع أنحاء العالم. إن الحق في الحياة، والحق في الحرية، والحق في الأمن الشخصي، والحق في الصحة الإنجابية هي قضايا رئيسية لحقوق الإنسان تشكل في بعض الأحيان الأساس لوجود أو غياب قوانين الإجهاض.
في الولايات القضائية التي يكون فيها الإجهاض قانونيًا، يجب في كثير من الأحيان استيفاء متطلبات معينة قبل أن تتمكن المرأة من الحصول على الإجهاض القانوني (يعتبر الإجهاض الذي يُجرى دون موافقة المرأة لقتل للجنين وهو غير قانوني بشكل عام). تعتمد هذه المتطلبات عادةً على عمر الجنين، وغالبًا ما يُستخدم نظام يستند إلى الأشهر الثلاثة من الحمل لتنظيم نافذة الشرعية، أو كما هو الحال في الولايات المتحدة، بناءً على تقييم الطبيب لقابلية الجنين للحياة. تتطلب بعض الولايات القضائية فترة انتظار قبل الإجراء، أو تفرض توزيع المعلومات حول نمو الجنين، أو تتطلب الاتصال بالوالدين إذا طلبت ابنتهم القاصر الإجهاض.[239]
قد تشترط ولايات قضائية أخرى أن تحصل المرأة على موافقة والد الجنين قبل إجهاضه، وأن يقوم مقدمو خدمات الإجهاض بإبلاغ النساء بالمخاطر الصحية لهذا الإجراء - بما في ذلك في بعض الأحيان "المخاطر" التي لا تدعمها الأدبيات الطبية - وأن العديد من السلطات الطبية تشهد أن الإجهاض ضروري طبيًا أو اجتماعيًا. يتم التنازل عن العديد من القيود في حالات الطوارئ. الصين، التي أنهت[240] سياسة الطفل الواحد الخاصة بها، وتعتمد حالياً سياسة الطفلين،[241][242] أدرجت في بعض الأحيان عمليات الإجهاض الإلزامية كجزء من استراتيجية التخطيط السكاني.[243]
تحظر الولايات القضائية الأخرى الإجهاض بشكل شبه كامل. العديد منها، لكن ليس كلها، تسمح بالإجهاض القانوني في مجموعة متنوعة من الظروف. تختلف هذه الظروف حسب الولاية القضائية، لكنها قد تشمل ما إذا كان الحمل نتيجة للاغتصاب أو سفاح الأقارب، أو أن نمو الجنين ضعيف، أو أن سلامة المرأة الجسدية أو النفسية معرضة للخطر، أو أن الاعتبارات الاجتماعية والاقتصادية تجعل الولادة صعبة.[40] في البلدان التي يُحظر فيها الإجهاض تمامًا، مثل نيكاراگوا، سجلت السلطات الطبية ارتفاعًا في وفيات الأمهات بشكل مباشر وغير مباشر بسبب الحمل، فضلاً عن الوفيات بسبب مخاوف الأطباء من الملاحقة القضائية إذا عالجوا أمراضًا نسائية طارئة أخرى.[244][245] بعض البلدان، مثل بنگلاديش، التي تحظر الإجهاض اسميًا، قد تدعم أيضًا العيادات التي تجري عمليات الإجهاض تحت ستار النظافة الأنثوية.[246] وهذا أيضًا مصطلح في الطب التقليدي.[247]
في الأماكن التي يكون فيها الإجهاض غير قانوني أو يحمل وصمة عار اجتماعية ثقيلة، يمكن للنساء الحوامل المشاركة في السياحة العلاجية والسفر إلى بلدان حيث يمكنهن إنهاء حملهن.[248] ويمكن للنساء اللاتي لا يملكن وسائل السفر أن يلجأن إلى مقدمي خدمات الإجهاض غير القانوني أو يحاولن إجراء الإجهاض بأنفسهن.[249]
توفر منظمة نساء على الأمواج التثقيف حول عمليات الإجهاض الطبي منذ عام 1999. وأسست المنظمة غير الحكومية عيادة طبية متنقلة داخل حاوية شحن، والتي تسافر على متن سفن مستأجرة إلى البلدان التي لديها قوانين مقيدة للإجهاض. ونظرًا لأن السفن مسجلة في هولندا، فإن القانون الهولندي هو الذي يسود عندما تكون السفينة في المياه الدولية. أثناء وجودها في الميناء، توفر المنظمة ورش عمل وتعليم مجاني؛ بينما في المياه الدولية، يحق للعاملين في المجال الطبي قانونًا وصف أدوية الإجهاض الطبي وتقديم الاستشارة.[250][251][252]
الإجهاض الانتقائي بسبب الجنس
يسمح تخطيط الصدى وبزل السلى للوالدين بمعرفة الجنس قبل الولادة. وقد أدى تطور هذه التكنولوجيا إلى الإجهاض الانتقائي بسبب جنس الجنين، أو إنهاء حياة الجنين على أساس جنسه. الإنهاء الانتقائي للجنين الأنثوي هو الأكثر شيوعًا.
يعد الإجهاض الانتقائي بسبب جنس الجنين مسؤولاً جزئياً عن التفاوت الملحوظ بين معدلات ولادة الأطفال الذكور والإناث في بعض البلدان. تم الإبلاغ عن تفضيل الأطفال الذكور في العديد من مناطق آسيا، وكذلك عن الإجهاض المستخدم للحد من ولادة الإناث في تايوان وكوريا الجنوبية والهند والصين.[253] يحدث هذا الانحراف عن معدلات المواليد القياسية للذكور والإناث على الرغم من حقيقة أن الدولة المعنية ربما تكون قد حظرت رسميًا الإجهاض الانتقائي بسبب جنس الجنين أو حتى فحص الجنس.[254][255][256][257] في الصين، تفاقم التفضيل التاريخي للطفل الذكر بسبب سياسة الطفل الواحد، التي تم سنها عام 1979.[258]
اتخذت العديد من البلدان خطوات تشريعية للحد من حالات الإجهاض الانتقائي بسبب جنس الجنين. وفي المؤتمر الدولي للسكان والتنمية المنعقد عام 1994، اتفقت أكثر من 180 دولة على القضاء على "جميع أشكال التمييز ضد الأطفال الإناث والأسباب الجذرية لتفضيل الأبناء الذكور"،[259] الشروط التي أدانها أيضًا قرار PACE عام 2011.[260] وقد وجدت منظمة الصحة العالمية واليونيسيف، إلى جانب وكالات الأمم المتحدة الأخرى، أن التدابير الرامية إلى تقييد الوصول إلى الإجهاض في محاولة للحد من حالات الإجهاض الانتقائي بسبب جنس الجنين لها عواقب سلبية غير مقصودة، نابع إلى حد كبير من حقيقة أن النساء قد يسعين إلى إجراء عمليات إجهاض غير آمنة وخارجة عن القانون أو يُجبرن على ذلك.[259] ومن ناحية أخرى، فإن التدابير الرامية إلى الحد من عدم المساواة بين الجنسين يمكن أن تقلل من انتشار حالات الإجهاض هذه دون أن تصاحبها عواقب سلبية.[259][261]
العنف المناهض للإجهاض
في عدد من الحالات، تعرض مقدمو خدمات الإجهاض وهذه المرافق لأشكال مختلفة من العنف، بما في ذلك القتل ومحاولة القتل والاختطاف والمطاردة والاعتداء والحرق العمد والتفجيرات. يُصنف العنف المناهض للإجهاض من قبل المصادر الحكومية والعلمية كإرهاب.[262][263] في الولايات المتحدة وكندا، تم تسجيل أكثر من 8.000 حادث عنف وتعدي على ممتلكات الغير وتهديدات بالقتل من قبل مقدمي الخدمة منذ عام 1977، بما في ذلك أكثر من 200 تفجير/حرق متعمد ومئات الاعتداءات.[264] غالبية معارضي الإجهاض لم يشاركوا في أعمال عنف.
في الولايات المتحدة، قُتل أربعة أطباء أجروا عمليات الإجهاض: ديڤد گن (1993)، جون بريتون (1994)، بارنت سلپيان (1998)، وجورج تيلر (2009). كما قُتل في الولايات المتحدة وأستراليا موظفون آخرون في عيادات الإجهاض، بما في ذلك موظفو الاستقبال وحراس الأمن مثل جيمس باريت، وشانون لوني، ولي آن نيكولز، وروبرت ساندرسون. كما حدثت حالات جرح (على سبيل المثال، جارسون روماليس) ومحاولات قتل في الولايات المتحدة وكندا. وقد وقعت المئات من التفجيرات والحرائق المتعمدة والهجمات الحمضية والغزوات وحوادث التخريب ضد مقدمي خدمات الإجهاض.[265][266] من بين مرتكبي أعمال العنف المناهضة للإجهاض البارزين إريك روبرت رودولف، سكوت رويدر، شيلي شانون، وپول جينينگز هيل، وهو أول شخص يُعدم في الولايات المتحدة بتهمة قتل أحد مقدمي خدمة الإجهاض.[267]
أُدخلت الحماية القانونية للوصول إلى الإجهاض إلى بعض البلدان التي يكون فيها الإجهاض قانونيًا. تسعى هذه القوانين عادةً إلى حماية عيادات الإجهاض من العرقلة والتخريب والاعتصام وغيرها من الإجراءات، أو حماية النساء والعاملين في هذه المرافق من التهديدات والمضايقات.
يعد الضغط النفسي أكثر شيوعًا من العنف الجسدي. عام 2003، نظم كريس دانزي منظمات مناهضة للإجهاض في جميع أنحاء تكساس لمنع بناء منشأة تابعة لجمعية تنظيم الأسرة في أوستن. عبر الإنترنت، نشرت المنظمات المعلومات الشخصية الخاصة بالمشاركين في البناء، وأجرت معهم ما يصل إلى 1200 مكالمة هاتفية يوميًا واتصلت بكنائسهم.[268] يسجل بعض المتظاهرين دخول النساء إلى العيادات بالكاميرا.[268]
الإجهاض لدى الحيوانات
يحدث الإجهاض التلقائي لدى حيوانات مختلفة. على سبيل المثال، قد يكون سبب ذلك في الأغنام الإجهاد أو المجهود البدني، مثل الازدحام عند الأبواب أو مطاردة الكلاب.[269] في الأبقار، قد يحدث الإجهاض بسبب مرض معدي، مثل حمى البحر المتوسط أو العطيفة، لكن غالبًا ما يمكن السيطرة عليه عن طريق التطعيم.[270] يمكن أن يؤدي تناول إبر الصنوبر أيضًا إلى تحفيز الإجهاض في الأبقار.[271][272] من المعروف أن العديد من النباتات، بما في ذلك عشبة المكنسة، كرنب الظربان، الشوكران السام، وشجرة التبغ، تسبب تشوهات للجنين والإجهاض في الماشية[273] وفي الخراف والماعز.[273] في الخيول، قد يُجهض الجنين إذا كان مصابًا بالمتلازمة البيضاء المميتة (داء العقد العصبية المعوية الخلقي). من المفترض أيضًا أن تُجهض أجنة المهور المتماثلة الزيجوت في الجين الأبيض المهيمن (WW) أو يعاد امتصاصها قبل الولادة.[274] في العديد من أنواع أسماك القرش والشفنينيات، تحدث حالات الإجهاض الناجم عن الإجهاد بشكل متكرر عند الصيد.[275]
قد تسبب العدوى الڤيروسية الإجهاض في الكلاب.[276] يمكن أن تتعرض القطط للإجهاض التلقائي لأسباب عديدة، بما في ذلك عدم التوازن الهرموني. يُجرى الإجهاض والتعقيم المشترك للقطط الحوامل، خاصة في برامج المصيدة – الإخصاء – العودة، لمنع ولادة القطط غير المرغوب فيها.[277][278][279]
قد تنهي إناث القوارض حملها عند تعرضها لرائحة ذكر غير مسؤول عن الحمل، وهو ما يعرف بتأثير بروس.[280]
يمكن أيضًا أن يحدث الإجهاض في الحيوانات، في سياق تربية الحيوانات. على سبيل المثال، قد يتم تحريض الإجهاض في الفرسات التي تم تزاوجها بشكل غير صحيح، أو التي شراؤها من قبل المالكين الذين لم يدركوا أن الفرسات حوامل، أو التي تكون الفرسة حاملاً بمهرتين توأم.[281] يمكن أن يحدث قتل الأجنة في الخيول والحمير الوحشية بسبب تحرش الذكور بالفرسات الحوامل أو الجماع القسري،[282][283][284] على الرغم من أن انتشار هذا في البرية مشكك فيه.[285] قد يهاجم ذكور قرد اللانگور الرمادي الإناث بعد استيلاء الذكور عليها، مما يتسبب في الإجهاض.[286]
انظر أيضاً
الهوامش
- ^ For a list of definitions as stated by obstetrics and gynecology (OB/GYN) textbooks, dictionaries, and other sources, see Definitions of abortion. Definitions of abortion vary from source to source, and language used to define abortion often reflects societal and political opinions, not only scientific knowledge.[1]
- ^ In the United States, the first laws related to abortion beginning in the 1820s were made to protect women from real or perceived risks, and those more restrictive penalized only the provider. By 1859, abortion was not a crime in 21 out of 33 states, and was prohibited only post-quickening, while penalties for pre-quickening abortions were lower. This changed starting in the 1860s under the influence of anti-immigrant and anti-Catholic sentiment.[190]
- ^ By 1930, medical procedures in the United States had improved for both childbirth and abortion but not equally, and induced abortion in the first trimester had become safer than childbirth. In 1973, Roe v. Wade acknowledged that abortion in the first trimester was safer than childbirth. For sources, see:
- "The 1970s". Time Communication 1940–1989: Retrospective. Time. 1989.
Blackmun was also swayed by the fact that most abortion prohibitions were enacted in the 19th century when the procedure was more dangerous than now.
- Will GF (1990). Suddenly: The American Idea Abroad and at Home, 1986–1990. Free Press. p. 312. ISBN 0-02-934435-2.
- Lewis J, Shimabukuro JO (28 January 2001). "Abortion Law Development: A Brief Overview". Congressional Research Service. Archived from the original on 14 May 2011. Retrieved 1 May 2011.
- Schultz DA (2002). Encyclopedia of American Law. Infobase Publishing. p. 1. ISBN 0-8160-4329-9. Archived from the original on 9 December 2015.
- Lahey JN (24 September 2009). "Birthing a Nation: Fertility Control Access and the 19th Century Demographic Transition" (PDF; preliminary version). Colloquium. Pomona College. Archived (PDF) from the original on 7 January 2012.
- "The 1970s". Time Communication 1940–1989: Retrospective. Time. 1989.
- ^ For sources, see:
- James Donner, Women in Trouble: The Truth about Abortion in America, Monarch Books, 1959.
- Ann Oakley, The Captured Womb, Basil Blackwell, 1984, p. 91.
- Rickie Solinger, The Abortionist: A Woman Against the Law, The Free Press, 1994, pp. xi, 5, 16–17, 157–175.
- Leslie J. Reagan, When Abortion Was a Crime: Women, Medicine, and Law in the United States, 1867–1973, University of California Press, 1997.
- Max Evans, Madam Millie: Bordellos from Silver City to Ketchikan, University of New Mexico Press, 2002, pp. 209–218, 230, 267–286, 305.
المصادر
- ^ Kulczycki A. "Abortion". Oxford Bibliographies. Archived from the original on 13 April 2014. Retrieved 9 April 2014.
- ^ The Johns Hopkins Manual of Gynecology and Obstetrics (4 ed.). Lippincott Williams & Wilkins. 2012. pp. 438–439. ISBN 978-1-4511-4801-5. Archived from the original on September 10, 2017.
- ^ "How many people are affected by or at risk for pregnancy loss or miscarriage?". NICHD. 2013-07-15. Archived from the original on April 2, 2015. Retrieved 14 March 2015.
- ^ "abortion". Oxford English Dictionary. Archived from the original on 19 August 2020. Retrieved 5 April 2019.
- ^ "Abortion (noun)". Oxford Living Dictionaries. Archived from the original on 28 May 2018. Retrieved 8 June 2018.
[mass noun] The deliberate termination of a human pregnancy, most often performed during the first 28 weeks of pregnancy
- ^ أ ب ت ث ج ح Bankole A, Singh S, Haas T (1998). "Reasons Why Women Have Induced Abortions: Evidence from 27 Countries". International Family Planning Perspectives. 24 (3): 117–127, 152. doi:10.2307/3038208. JSTOR 3038208. Archived from the original on 17 January 2006.
Worldwide, the most commonly reported reason women cite for having an abortion is to postpone or stop childbearing. The second most common reason—socioeconomic concerns—includes disruption of education or employment; lack of support from the father; desire to provide schooling for existing children; and poverty, unemployment or inability to afford additional children. In addition, relationship problems with a husband or partner and a woman's perception that she is too young constitute other important categories of reasons. Women's characteristics are associated with their reasons for having an abortion: With few exceptions, older women and married women are the most likely to identify limiting childbearing as their main reason for abortion. - Conclusions - Reasons women give for why they seek abortion are often far more complex than simply not intending to become pregnant; the decision to have an abortion is usually motivated by more than one factor.
- ^ أ ب Chae, Sophia; Desai, Sheila; Crowell, Marjorie; Sedgh, Gilda (2017-10-01). "Reasons why women have induced abortions: a synthesis of findings from 14 countries". Contraception. 96 (4): 233–241. doi:10.1016/j.contraception.2017.06.014. PMC 5957082. PMID 28694165.
In most countries, the most frequently cited reasons for having an abortion were socioeconomic concerns or limiting childbearing. With some exceptions, little variation existed in the reasons given by women's sociodemographic characteristics. Data from three countries where multiple reasons could be reported in the survey showed that women often have more than one reason for having an abortion.
- ^ أ ب ت ث ج ح "The limitations of U.S. statistics on abortion". Issues in Brief. New York: The Guttmacher Institute. 1997. Archived from the original on 4 April 2012.
- ^ أ ب Stotland NL (July 2019). "Update on Reproductive Rights and Women's Mental Health". The Medical Clinics of North America. 103 (4): 751–766. doi:10.1016/j.mcna.2019.02.006. PMID 31078205. S2CID 153307516.
- ^ أ ب ت ث ج Grimes DA, Benson J, Singh S, Romero M, Ganatra B, Okonofua FE, Shah IH (November 25, 2006). "Unsafe abortion: the preventable pandemic". Lancet. 368 (9550): 1908–1919. doi:10.1016/S0140-6736(06)69481-6. PMID 17126724. S2CID 6188636.
- ^ أ ب Raymond EG, Grossman D, Weaver MA, Toti S, Winikoff B (November 2014). "Mortality of induced abortion, other outpatient surgical procedures and common activities in the United States". Contraception. 90 (5): 476–479. doi:10.1016/j.contraception.2014.07.012. PMID 25152259.
Results: The abortion-related mortality rate in 2000–2009 in the United States was 0.7 per 100,000 abortions. Studies in approximately the same years found mortality rates of 0.8-1.7 deaths per 100,000 plastic surgery procedures, 0-1.7 deaths per 100,000 dental procedures, 0.6-1.2 deaths per 100,000 marathons run and at least 4 deaths among 100,000 cyclists in a large annual bicycling event. The traffic fatality rate per 758 vehicle miles traveled by passenger cars in the United States in 2007-2011 was about equal to the abortion-related mortality rate. Conclusions: The safety of induced abortion as practiced in the United States for the past decade met or exceeded expectations for outpatient surgical procedures and compared favorably to that of two common nonmedical voluntary activities.
- ^ "Preventing unsafe abortion". World Health Organization. Archived from the original on 23 August 2019. Retrieved 6 August 2019.
- ^ "Self-management Recommendation 50: Self-management of medical abortion in whole or in part at gestational ages < 12 weeks (3.6.2) - Abortion care guideline". WHO Department of Sexual and Reproductive Health and Research (in الإنجليزية الأمريكية). 2021-11-19. Retrieved 2023-09-21.
- ^ Moseson H, Jayaweera R, Raifman S, Keefe-Oates B, Filippa S, Motana R, et al. (October 2020). "Self-managed medication abortion outcomes: results from a prospective pilot study". Reproductive Health. 17 (1): 164. doi:10.1186/s12978-020-01016-4. PMC 7588945. PMID 33109230.
- ^ Moseson H, Jayaweera R, Egwuatu I, Grosso B, Kristianingrum IA, Nmezi S, et al. (January 2022). "Effectiveness of self-managed medication abortion with accompaniment support in Argentina and Nigeria (SAFE): a prospective, observational cohort study and non-inferiority analysis with historical controls". The Lancet. Global Health. 10 (1): e105–e113. doi:10.1016/S2214-109X(21)00461-7. PMC 9359894. PMID 34801131.
- ^ Faúndes A, Shah IH (October 2015). "Evidence supporting broader access to safe legal abortion". International Journal of Gynaecology and Obstetrics. World Report on Women's Health 2015: The unfinished agenda of women's reproductive health. 131 (Suppl 1): S56–S59. doi:10.1016/j.ijgo.2015.03.018. PMID 26433508.
A strong body of accumulated evidence shows that the simple means to drastically reduce unsafe abortion-related maternal deaths and morbidity is to make abortion legal and institutional termination of pregnancy broadly accessible. [...] [C]riminalization of abortion only increases mortality and morbidity without decreasing the incidence of induced abortion, and that decriminalization rapidly reduces abortion-related mortality and does not increase abortion rates.
- ^ Latt, Su Mon; Milner, Allison; Kavanagh, Anne (January 2019). "Abortion laws reform may reduce maternal mortality: an ecological study in 162 countries". BMC Women's Health. 19 (1): 1. doi:10.1186/s12905-018-0705-y. PMC 6321671. PMID 30611257.
- ^ أ ب ت ث Zhang J, Zhou K, Shan D, Luo X (May 2022). "Medical methods for first trimester abortion". The Cochrane Database of Systematic Reviews. 2022 (5): CD002855. doi:10.1002/14651858.CD002855.pub5. PMC 9128719. PMID 35608608.
- ^ أ ب ت Kapp N, Whyte P, Tang J, Jackson E, Brahmi D (September 2013). "A review of evidence for safe abortion care". Contraception. 88 (3): 350–363. doi:10.1016/j.contraception.2012.10.027. PMID 23261233.
- ^ "Abortion – Women's Health Issues". Merck Manuals Consumer Version. Archived from the original on 13 July 2018. Retrieved 12 July 2018.
- ^ أ ب ت Lohr PA, Fjerstad M, Desilva U, Lyus R (2014). "Abortion". BMJ. 348: f7553. doi:10.1136/bmj.f7553. S2CID 220108457.
- ^ "Induced Abortion Worldwide | Guttmacher Institute". Guttmacher.org. 2018-03-01. Archived from the original on 2018-03-01. Retrieved 2023-06-23.
- ^ "Abortion". www.who.int (in الإنجليزية). Archived from the original on 6 May 2021. Retrieved 2021-04-14.
- ^ أ ب ت ث ج ح خ د ذ ر ز Paul M, Lichtenberg ES, Borgatta L, Grimes DA, Stubblefield PG, Creinin MD, Joffe C (2009). "1. Abortion and medicine: A sociopolitical history" (PDF). Management of Unintended and Abnormal Pregnancy (1st ed.). Oxford: John Wiley & Sons. ISBN 978-1-4443-1293-5. OL 15895486W. Archived (PDF) from the original on 19 January 2012.
- ^ "Abortion". www.who.int (in الإنجليزية). Archived from the original on 21 September 2022. Retrieved 2022-09-21.
- ^ "Worldwide, an estimated 25 million unsafe abortions occur each year". World Health Organization. 28 September 2017. Archived from the original on 29 September 2017. Retrieved 29 September 2017.
- ^ أ ب ت ث ج ح خ د Sedgh G, Singh S, Shah IH, Ahman E, Henshaw SK, Bankole A (February 2012). "Induced abortion: incidence and trends worldwide from 1995 to 2008" (PDF). Lancet. 379 (9816): 625–632. doi:10.1016/S0140-6736(11)61786-8. PMID 22264435. S2CID 27378192. Archived (PDF) from the original on 6 February 2012.
Because few of the abortion estimates were based on studies of random samples of women, and because we did not use a model-based approach to estimate abortion incidence, it was not possible to compute confidence intervals based on standard errors around the estimates. Drawing on the information available on the accuracy and precision of abortion estimates that were used to develop the subregional, regional, and worldwide rates, we computed intervals of certainty around these rates (webappendix). We computed wider intervals for unsafe abortion rates than for safe abortion rates. The basis for these intervals included published and unpublished assessments of abortion reporting in countries with liberal laws, recently published studies of national unsafe abortion, and high and low estimates of the numbers of unsafe abortion developed by WHO.
- ^ Sedgh G, Henshaw SK, Singh S, Bankole A, Drescher J (September 2007). "Legal abortion worldwide: incidence and recent trends". International Family Planning Perspectives. 33 (3): 106–116. doi:10.1363/3310607. PMID 17938093. Archived from the original on 19 August 2009.
- ^ "Induced Abortion Worldwide". Guttmacher Institute. 2018-03-01. Archived from the original on 23 February 2020. Retrieved 2020-02-21.
Of the world's 1.64 billion women of reproductive age, 6% live where abortion is banned outright, and 37% live where it is allowed without restriction as to reason. Most women live in countries with laws that fall between these two extremes.
- ^ أ ب ت Culwell KR, Vekemans M, de Silva U, Hurwitz M, Crane BB (July 2010). "Critical gaps in universal access to reproductive health: contraception and prevention of unsafe abortion". International Journal of Gynaecology and Obstetrics. 110 (Suppl): S13–S16. doi:10.1016/j.ijgo.2010.04.003. PMID 20451196. S2CID 40586023.
- ^ "Unintended Pregnancy and Abortion Worldwide". Guttmacher Institute (in الإنجليزية). 2020-05-28. Archived from the original on 23 February 2020. Retrieved 2021-03-09.
Abortion is sought and needed even in settings where it is restricted—that is, in countries where it is prohibited altogether or is allowed only to save the women's life or to preserve her physical or mental health. Unintended pregnancy rates are highest in countries that restrict abortion access and lowest in countries where abortion is broadly legal. As a result, abortion rates are similar in countries where abortion is restricted and those where the procedure is broadly legal (i.e., where it is available on request or on socioeconomic grounds).
- ^ Staff, F. P. (2022-06-24). "Roe Abolition Makes U.S. a Global Outlier". Foreign Policy (in الإنجليزية الأمريكية). Retrieved 2023-10-20.
- ^ Paola A, Walker R, LaCivita L (2010). Nixon F (ed.). Medical ethics and humanities. Sudbury, MA: Jones and Bartlett Publishers. p. 249. ISBN 978-0-7637-6063-2. OL 13764930W. Archived from the original on 6 September 2017.
- ^ Johnstone MJ (2009). "Bioethics a nursing perspective". Confederation of Australian Critical Care Nurses Journal (5th ed.). Sydney, NSW: Churchill Livingstone/Elsevier. 3 (4): 24–30. ISBN 978-0-7295-7873-8. PMID 2129925. Archived from the original on 6 September 2017.
Although abortion has been legal in many countries for several decades now, its moral permissibilities continues to be the subject of heated public debate.
- ^ Driscoll M (18 October 2013). "What do 55 million people have in common?". Fox News. Archived from the original on 31 August 2014. Retrieved 2 July 2014.
- ^ Hansen D (18 March 2014). "Abortion: Murder, or Medical Procedure?". The Huffington Post. Archived from the original on 14 July 2014. Retrieved 2 July 2014.
- ^ Sifris RN (2013). Reproductive freedom, torture and international human rights: challenging the masculinisation of torture. Hoboken, NJ: Taylor & Francis. p. 3. ISBN 978-1-135-11522-7. OCLC 869373168. Archived from the original on 15 October 2015.
- ^ Åhman, Elisabeth (2007). Unsafe abortion: Global and regional estimates of the incidence of unsafe abortion and associated mortality in 2003 (5th ed.). World Health Organization. ISBN 978-92-4-159612-1. Archived from the original on 7 April 2018. Retrieved 24 March 2018.
- ^ Fabiola Sanchez, Megan Janetsky, Mexico decriminalizes abortion, extending Latin American trend of widening access to procedure, Associated Press (AP), September 6, 2023
- ^ أ ب ت Boland R, Katzive L (September 2008). "Developments in laws on induced abortion: 1998-2007". International Family Planning Perspectives. 34 (3): 110–120. doi:10.1363/3411008. PMID 18957353. Archived from the original on 7 October 2011.
- ^ Cheng L (1 November 2008). "Surgical versus medical methods for second-trimester induced abortion". The WHO Reproductive Health Library. World Health Organization. Archived from the original on 1 August 2010. Retrieved 17 June 2011.
- ^ Bankole A, Singh S, Haas T (1998). "Reasons Why Women Have Induced Abortions: Evidence from 27 Countries". International Family Planning Perspectives. 24 (3): 117–27, 152. doi:10.2307/3038208. JSTOR 3038208. Archived from the original on 17 January 2006.
- ^ Finer LB, Frohwirth LF, Dauphinee LA, Singh S, Moore AM (September 2005). "Reasons U.S. women have abortions: quantitative and qualitative perspectives" (PDF). Perspectives on Sexual and Reproductive Health. 37 (3): 110–118. doi:10.1111/j.1931-2393.2005.tb00045.x. PMID 16150658. Archived (PDF) from the original on 17 January 2006.
- ^ Stubblefield PG (2002). "10. Family Planning". In Berek JS (ed.). Novak's Gynecology (13 ed.). Lippincott Williams & Wilkins. ISBN 978-0-7817-3262-8.
- ^ Bartlett LA, Berg CJ, Shulman HB, Zane SB, Green CA, Whitehead S, Atrash HK (2004). "Risk factors for legal induced abortion-related mortality in the United States". Obstetrics & Gynecology. 103 (4): 729–737. doi:10.1097/01.AOG.0000116260.81570.60. PMID 15051566. S2CID 42597014.
- ^ Roche NE (28 September 2004). "Therapeutic Abortion". eMedicine. Archived from the original on 14 December 2004. Retrieved 19 June 2011.
- ^ أ ب ت ث Schorge JO, Schaffer JI, Halvorson LM, Hoffman BL, Bradshaw KD, Cunningham FG, eds. (2008). "6. First-Trimester Abortion". Williams Gynecology (1 ed.). McGraw-Hill Medical. ISBN 978-0-07-147257-9.
- ^ Janiak, Elizabeth; Goldberg, Alisa B. (2016-02-01). "Eliminating the phrase 'elective abortion': why language matters". Contraception (in English). 93 (2): 89–92. doi:10.1016/j.contraception.2015.10.008. ISSN 0010-7824. PMID 26480889. Archived from the original on 24 January 2023. Retrieved 27 November 2022.
{{cite journal}}: CS1 maint: unrecognized language (link) - ^ Churchill Livingstone medical dictionary. Edinburgh New York: Churchill Livingstone Elsevier. 2008. ISBN 978-0-443-10412-1.
The preferred term for unintentional loss of the product of conception prior to 24 weeks' gestation is miscarriage.
- ^ AnnasGJ, Elias S (2007). "51. Legal and Ethical Issues in Obstetric Practice". In Gabbe SG, Niebyl JR, Simpson JL (eds.). Obstetrics: Normal and Problem Pregnancies (5th ed.). Churchill Livingstone. p. 669. ISBN 978-0-443-06930-7.
A preterm birth is defined as one that occurs before the completion of 37 menstrual weeks of gestation, regardless of birth weight.
- ^ Stillbirth. Concise Medical Dictionary. Oxford University Press. 2010. ISBN 978-0-19-955714-1. Archived from the original on 15 October 2015.
birth of a fetus that shows no evidence of life (heartbeat, respiration, or independent movement) at any time later than 24 weeks after conception
- ^ "7 FAM 1470 Documenting Stillbirth (Fetal Death)". United States Department of State. 18 February 2011. Archived from the original on 5 February 2016. Retrieved 12 January 2016.
- ^ Annas GJ, Elias S (2007). "24. Pregnancy loss". In Gabbe SG, Niebyl JR, Simpson JL (eds.). Obstetrics: Normal and Problem Pregnancies (5th ed.). Churchill Livingstone. ISBN 978-0-443-06930-7.
- ^ Jarvis GE (7 June 2017). "Early embryo mortality in natural human reproduction: What the data say [version 2; peer review: 2 approved, 1 approved with reservations]". f1000research.com. Archived from the original on 19 January 2022. Retrieved 13 May 2022.
- ^ Jarvis GE (26 August 2016). "Estimating limits for natural human embryo mortality [version 1; peer review: 2 approved]". f1000research.com. Archived from the original on 24 January 2023. Retrieved 14 May 2022.
- ^ Katz VL (2007). "16. Spontaneous and Recurrent Abortion – Etiology, Diagnosis, Treatment". In Katz VL, Lentz GM, Lobo RA, Gershenson DM (eds.). Katz: Comprehensive Gynecology (5 th ed.). Mosby. ISBN 978-0-323-02951-3.
- ^ Stovall TG (2002). "17. Early Pregnancy Loss and Ectopic Pregnancy". In Berek JS (ed.). Novak's Gynecology (13 ed.). Lippincott Williams & Wilkins. ISBN 978-0-7817-3262-8.
- ^ Cunningham FG, Leveno KJ, Bloom SL, Spong CY, Dashe JS, Hoffman BL, Casey BM, Sheffield JS, eds. (2014). Williams Obstetrics (24th ed.). McGraw Hill Education. ISBN 978-0-07-179893-8.
- ^ أ ب Stöppler MS. Shiel Jr WC (ed.). "Miscarriage (Spontaneous Abortion)". MedicineNet.com. WebMD. Archived from the original on 29 August 2004. Retrieved 7 April 2009.
- ^ أ ب Jauniaux E, Kaminopetros P, El-Rafaey H (1999). "Early pregnancy loss". In Whittle MJ, Rodeck CH (eds.). Fetal medicine: basic science and clinical practice. Edinburgh: Churchill Livingstone. p. 837. ISBN 978-0-443-05357-3. OCLC 42792567.[dead link]
- ^ "Fetal Homicide Laws". National Conference of State Legislatures. Archived from the original on 11 September 2012. Retrieved 7 April 2009.
- ^ أ ب Creinin MD, Gemzell-Danielsson K (2009). "Medical abortion in early pregnancy". In Paul M, Lichtenberg ES, Borgatta L, Grimes DA, Stubblefield PG, Creinin MD (eds.). Management of unintended and abnormal pregnancy: comprehensive abortion care. Oxford: Wiley-Blackwell. pp. 111–134. ISBN 978-1-4051-7696-5.
- ^ أ ب Kapp N, von Hertzen H (2009). "Medical methods to induce abortion in the second trimester". In Paul M, Lichtenberg ES, Borgatta L, Grimes DA, Stubblefield PG, Creinin MD (eds.). Management of unintended and abnormal pregnancy: comprehensive abortion care. Oxford: Wiley-Blackwell. pp. 178–192. ISBN 978-1-4051-7696-5.
- ^ أ ب ت Chen MJ, Creinin MD (July 2015). "Mifepristone With Buccal Misoprostol for Medical Abortion: A Systematic Review". Obstetrics and Gynecology. 126 (1): 12–21. doi:10.1097/AOG.0000000000000897. PMID 26241251. S2CID 20800109. Archived from the original on 26 July 2020. Retrieved 30 July 2019.
- ^ أ ب Center for Drug Evaluation and Research (8 February 2019). "Mifeprex (mifepristone) Information". FDA. Archived from the original on 23 April 2019. Retrieved 2 July 2019.
- ^ Wildschut H, Both MI, Medema S, Thomee E, Wildhagen MF, Kapp N (January 2011). "Medical methods for mid-trimester termination of pregnancy". The Cochrane Database of Systematic Reviews. 2011 (1): CD005216. doi:10.1002/14651858.CD005216.pub2. PMC 8557267. PMID 21249669.
- ^ أ ب WHO Department of Reproductive Health and Research (2006). Frequently asked clinical questions about medical abortion (PDF). Geneva: World Health Organization. ISBN 92-4-159484-5. Archived from the original (PDF) on 26 December 2011. Retrieved 22 November 2011.
- ^ Fjerstad M, Sivin I, Lichtenberg ES, Trussell J, Cleland K, Cullins V (September 2009). "Effectiveness of medical abortion with mifepristone and buccal misoprostol through 59 gestational days". Contraception. 80 (3): 282–286. doi:10.1016/j.contraception.2009.03.010. PMC 3766037. PMID 19698822. كان النظام (200 ملج من الميفپريستون، يليه بعد 24-48 ساعة 800 ميكروجرام من الميزوپروستول "المهبلي") "المستخدم مسبقاً" من قبل عيادات جمعية تنظيم الأسرة في الولايات المتحدة من عام 2001 حتى مارس 2006. فعال بنسبة 98.5% خلال 63 يومًا من الحمل - مع معدل حمل مستمر يبلغ حوالي 0.5%، و1% إضافية من النساء اللاتي يعانين من إخلاء الرحم لأسباب مختلفة، بما في ذلك النزيف المشكل، أو كيس الحمل المستمر، أو تقدير الطبيب أو طلب المرأة. النظام (200 ملج من الميفپريستون، يتبعه بعد 24-48 ساعة 800 ميكروجرام من الميزوپروستول الشدقي)، والذي تستخدمه حالياً عيادات تنظيم الأسرة في الولايات المتحدة منذ أبريل 2006، فعال بنسبة 98% خلال 59 يومًا من الحمل.
- ^ Holmquist S, Gilliam M (2008). "Induced abortion". In Gibbs RS, Karlan BY, Haney AF, Nygaard I (eds.). Danforth's obstetrics and gynecology (10th ed.). Philadelphia: Lippincott Williams & Wilkins. pp. 586–603. ISBN 978-0-7817-6937-2.
- ^ "Abortion statistics, England and Wales: 2010" (PDF). London: Department of Health, United Kingdom. 24 May 2011. Archived (PDF) from the original on 1 October 2015. Retrieved 22 November 2011.
- ^ "Abortion statistics, year ending 31 December 2010" (PDF). Edinburgh: ISD, NHS Scotland. 31 May 2011. Archived (PDF) from the original on 26 July 2011. Retrieved 22 November 2011.
- ^ Vilain A, Mouquet MC (22 June 2011). "Voluntary terminations of pregnancies in 2008 and 2009" (PDF). Paris: DREES, Ministry of Health, France. Archived from the original (PDF) on 26 September 2011. Retrieved 22 November 2011.
- ^ "Abortions in Switzerland 2010". Neuchâtel: Office of Federal Statistics, Switzerland. 5 July 2011. Archived from the original on 3 October 2011. Retrieved 22 November 2011.
- ^ Abortion Incidence and Service Availability in the United States, 2017. Guttmacher Institute. 2019. doi:.
- ^ Gissler M, Heino A (21 February 2011). "Induced abortions in the Nordic countries 2009" (PDF). Helsinki: National Institute for Health and Welfare, Finland. Archived from the original (PDF) on 18 January 2012. Retrieved 22 November 2011.
- ^ أ ب Meckstroth K, Paul M (2009). "First-trimester aspiration abortion". In Paul M, Lichtenberg ES, Borgatta L, Grimes DA, Stubblefield PG, Creinin MD (eds.). Management of unintended and abnormal pregnancy: comprehensive abortion care. Oxford: Wiley-Blackwell. pp. 135–156. ISBN 978-1-4051-7696-5.
- ^ أ ب ت ث Gambir K, Kim C, Necastro KA, Ganatra B, Ngo TD (March 2020). "Self-administered versus provider-administered medical abortion". The Cochrane Database of Systematic Reviews. 2020 (3): CD013181. doi:10.1002/14651858.CD013181.pub2. PMC 7062143. PMID 32150279.
- ^ Healthwise (2004). "Manual and vacuum aspiration for abortion". WebMD. Archived from the original on 11 February 2007. Retrieved 5 December 2008.
- ^ World Health Organization (2017). "Dilatation and curettage". Managing Complications in Pregnancy and Childbirth: A Guide for Midwives and Doctors. Geneva: World Health Organization. ISBN 978-92-4-154587-7. OCLC 181845530. Archived from the original on 19 May 2009. Retrieved 30 July 2019.
- ^ Hammond C, Chasen S (2009). Dilation and evacuation. In Paul M, Lichtenberg ES Borgatta L Grimes DA Stubblefield P Creinin (eds)Management of unintended and abnormal pregnancy: comprehensive abortion care. Oxford: Wiley-Blackwell. pp. 178–192. ISBN 978-1-4051-7696-5.
- ^ "ACOG Practice Bulletin No. 135: Second-trimester abortion". Obstetrics and Gynecology. 121 (6): 1394–1406. June 2013. doi:10.1097/01.AOG.0000431056.79334.cc. PMID 23812485. S2CID 205384119.
- ^ أ ب Templeton A, Grimes DA (December 2011). "Clinical practice. A request for abortion". The New England Journal of Medicine. 365 (23): 2198–2204. doi:10.1056/NEJMcp1103639. PMID 22150038.
- ^ Allen RH, Singh R (June 2018). "Society of Family Planning clinical guidelines pain control in surgical abortion part 1 - local anesthesia and minimal sedation". Contraception (in English). 97 (6): 471–477. doi:10.1016/j.contraception.2018.01.014. PMID 29407363. S2CID 3777869. Archived from the original on 3 March 2022. Retrieved 20 January 2022.
{{cite journal}}: CS1 maint: unrecognized language (link) - ^ Cansino C, Denny C, Carlisle AS, Stubblefield P (December 2021). "Society of Family Planning clinical recommendations: Pain control in surgical abortion part 2 - Moderate sedation, deep sedation, and general anesthesia". Contraception (in English). 104 (6): 583–592. doi:10.1016/j.contraception.2021.08.007. PMID 34425082. S2CID 237279946. Archived from the original on 3 March 2022. Retrieved 20 January 2022.
{{cite journal}}: CS1 maint: unrecognized language (link) - ^ Borgatta, Lynn (December 2014). "Labor Induction Termination of Pregnancy". Global Library of Women's Medicine. GLOWM.10444. doi:10.3843/GLOWM.10444. Archived from the original on 24 September 2015. Retrieved 25 September 2015.
- ^ أ ب ت Borgatta, Lynn; Kapp, Nathalie (July 2011). "Clinical guidelines. Labor induction abortion in the second trimester". Contraception. 84 (1): 4–18. doi:10.1016/j.contraception.2011.02.005. PMID 21664506. Archived from the original on 6 June 2020. Retrieved 25 September 2015.
10. What is the effect of feticide on labor induction abortion outcome? Deliberately causing demise of the fetus before labor induction abortion is performed primarily to avoid transient fetal survival after expulsion; this approach may be for the comfort of both the woman and the staff, to avoid futile resuscitation efforts. Some providers allege that feticide also facilitates delivery, although little data support this claim. Transient fetal survival is very unlikely after intraamniotic installation of saline or urea, which are directly feticidal. Transient survival with misoprostol for labor induction abortion at greater than 18 weeks ranges from 0% to 50% and has been observed in up to 13% of abortions performed with high-dose oxytocin. Factors associated with a higher likelihood of transient fetal survival with labor induction abortion include increasing gestational age, decreasing abortion interval and the use of nonfeticidal inductive agents such as the PGE1 analogues.
- ^ 2015 Clinical Policy Guidelines (PDF). National Abortion Federation. 2015. Archived (PDF) from the original on 12 August 2015. Retrieved 30 October 2015.
Policy Statement: Medical induction abortion is a safe and effective method for termination of pregnancies beyond the first trimester when performed by trained clinicians in medical offices, freestanding clinics, ambulatory surgery centers, and hospitals. Feticidal agents may be particularly important when issues of viability arise.
- ^ أ ب Riddle, John M (1997). Eve's herbs: a history of contraception and abortion in the West. Cambridge, MA: Harvard University Press. ISBN 978-0-674-27024-4. OCLC 36126503.
- ^ Sullivan JB, Rumack BH, Thomas H, Peterson RG, Bryson P (December 1979). "Pennyroyal oil poisoning and hepatotoxicity". JAMA. 242 (26): 2873–2874. doi:10.1001/jama.1979.03300260043027. PMID 513258. S2CID 26198529.
- ^ Ciganda C, Laborde A (2003). "Herbal infusions used for induced abortion". Journal of Toxicology. Clinical Toxicology. 41 (3): 235–239. doi:10.1081/CLT-120021104. PMID 12807304. S2CID 44851492.
- ^ Smith JP (1998). "Risky choices: the dangers of teens using self-induced abortion attempts". Journal of Pediatric Health Care. 12 (3): 147–151. doi:10.1016/S0891-5245(98)90245-0. PMID 9652283.
- ^ أ ب ت ث Potts M, Graff M, Taing J (October 2007). "Thousand-year-old depictions of massage abortion". The Journal of Family Planning and Reproductive Health Care. 33 (4): 233–234. doi:10.1783/147118907782101904. PMID 17925100.
- ^ Thapa SR, Rimal D, Preston J (September 2006). "Self induction of abortion with instrumentation". Australian Family Physician. 35 (9): 697–698. PMID 16969439. Archived from the original on 8 January 2009.
- ^ "The Prevention and Management of Unsafe Abortion" (PDF). World Health Organization. April 1992. Archived (PDF) from the original on 30 May 2010. Retrieved 18 October 2017.
- ^ Grimes DA, Creinin MD (April 2004). "Induced abortion: an overview for internists". Annals of Internal Medicine. 140 (8): 620–626. doi:10.7326/0003-4819-140-8-200404200-00009. PMID 15096333.
- ^ Raymond EG, Grimes DA (February 2012). "The comparative safety of legal induced abortion and childbirth in the United States". Obstetrics and Gynecology. 119 (2 Pt 1): 215–219. doi:10.1097/AOG.0b013e31823fe923. PMID 22270271. S2CID 25534071.
Conclusion: Legal induced abortion is markedly safer than childbirth. The risk of death associated with childbirth is approximately 14 times higher than that with abortion. Similarly, the overall morbidity associated with childbirth exceeds that with abortion.
- ^ Petersen EE, Davis NL, Goodman D, Cox S, Mayes N, Johnston E, et al. (May 2019). "Vital Signs: Pregnancy-Related Deaths, United States, 2011–2015, and Strategies for Prevention, 13 States, 2013-2017". MMWR. Morbidity and Mortality Weekly Report. 68 (18): 423–429. doi:10.15585/mmwr.mm6818e1. PMC 6542194. PMID 31071074.
- ^ National Academies of Sciences Engineering; Health Medicine Division; Board on Health Care Services; Board on Population Health Public Health Practice; Committee on Reproductive Health Services: Assessing the Safety Quality of Abortion Care in the U.S (2018). Read "The Safety and Quality of Abortion Care in the United States" at NAP.edu. doi:10.17226/24950. ISBN 978-0-309-46818-3. PMID 29897702. Archived from the original on 24 July 2020. Retrieved 26 May 2019.
- ^ Kortsmit, Katherine (2022). "Abortion Surveillance — United States, 2020". MMWR. Surveillance Summaries (in الإنجليزية الأمريكية). 71 (10): 1–27. doi:10.15585/mmwr.ss7110a1. ISSN 1546-0738. PMC 9707346. PMID 36417304.
The national case-fatality rate for legal induced abortion for 2013–2019 was 0.43 deaths related to legal induced abortions per 100,000 reported legal abortions. This case-fatality rate was lower than the rates for the previous 5-year periods.
- ^ Donnelly L (26 February 2011). "Abortion is Safer than Having a Baby, Doctors Say". The Telegraph.
- ^ Dixon-Mueller R, Germain A (January 2007). "Fertility regulation and reproductive health in the Millennium Development Goals: the search for a perfect indicator". American Journal of Public Health. 97 (1): 45–51. doi:10.2105/AJPH.2005.068056. PMC 1716248. PMID 16571693.
- ^ "Abortion in Indonesia" (PDF). Guttmacher Institute. 2008. Archived (PDF) from the original on 7 June 2020. Retrieved 13 October 2019.
- ^ Ralph LJ, Schwarz EB, Grossman D, Foster DG (August 2019). "Self-reported Physical Health of Women Who Did and Did Not Terminate Pregnancy After Seeking Abortion Services: A Cohort Study". Annals of Internal Medicine. 171 (4): 238–247. doi:10.7326/M18-1666. PMID 31181576. S2CID 184482546.
- ^ Raymond EG, Grimes DA (February 2012). "The comparative safety of legal induced abortion and childbirth in the United States". Obstetrics and Gynecology. 119 (2 Pt 1): 215–219. doi:10.1097/AOG.0b013e31823fe923. PMID 22270271. S2CID 25534071.
- ^ Abbas D, Chong E, Raymond EG (September 2015). "Outpatient medical abortion is safe and effective through 70 days gestation". Contraception. 92 (3): 197–199. doi:10.1016/j.contraception.2015.06.018. PMID 26118638.
- ^ Grossman D (3 September 2004). "Medical methods for first trimester abortion: RHL commentary". Reproductive Health Library. Geneva: World Health Organization. Archived from the original on 28 October 2011. Retrieved 22 November 2011.
- ^ Chien P, Thomson M (15 December 2006). "Medical versus surgical methods for first trimester termination of pregnancy: RHL commentary". Reproductive Health Library. Geneva: World Health Organization. Archived from the original on 17 May 2010. Retrieved 1 June 2010.
- ^ Westfall JM, Sophocles A, Burggraf H, Ellis S (1998). "Manual vacuum aspiration for first-trimester abortion". Archives of Family Medicine. 7 (6): 559–562. doi:10.1001/archfami.7.6.559. PMID 9821831. Archived from the original on 5 April 2005.
- ^ Dempsey A (December 2012). "Serious infection associated with induced abortion in the United States". Clinical Obstetrics and Gynecology. 55 (4): 888–892. doi:10.1097/GRF.0b013e31826fd8f8. PMID 23090457.
- ^ White K, Carroll E, Grossman D (November 2015). "Complications from first-trimester aspiration abortion: a systematic review of the literature". Contraception. 92 (5): 422–438. doi:10.1016/j.contraception.2015.07.013. PMID 26238336.
- ^ "ACOG practice bulletin No. 104: antibiotic prophylaxis for gynecologic procedures". Obstetrics and Gynecology. 113 (5): 1180–1189. May 2009. doi:10.1097/AOG.0b013e3181a6d011. PMID 19384149.
- ^ Sawaya GF, Grady D, Kerlikowske K, Grimes DA (May 1996). "Antibiotics at the time of induced abortion: the case for universal prophylaxis based on a meta-analysis". Obstetrics and Gynecology. 87 (5 Pt 2): 884–890. PMID 8677129.
- ^ Achilles SL, Reeves MF (April 2011). "Prevention of infection after induced abortion: release date October 2010: SFP guideline 20102". Contraception. 83 (4): 295–309. doi:10.1016/j.contraception.2010.11.006. PMID 21397086.
- ^ Barnard S, Kim C, Park MH, Ngo TD (July 2015). "Doctors or mid-level providers for abortion" (PDF). The Cochrane Database of Systematic Reviews. 2015 (7): CD011242. doi:10.1002/14651858.CD011242.pub2. PMC 9188302. PMID 26214844. Retrieved 24 November 2019.
- ^ Lerma K, Shaw KA (December 2017). "Update on second trimester medical abortion". Current Opinion in Obstetrics & Gynecology. 29 (6): 413–418. doi:10.1097/GCO.0000000000000409. PMID 28922193. S2CID 12459747.
Second trimester surgical abortion is well tolerated and increasingly expeditious
- ^ Steinauer J, Jackson A, Grossman D, et al. (Committee on Practice Bulletins-Gynecology) (June 2013). "Second-trimester abortion. Practice Bulletin No. 135". American College of Obstetrics & Gynecology - Practice Bulletins. Archived from the original on 24 December 2019. Retrieved 4 December 2019.
The mortality rate associated with abortion is low (0.6 per 100,000 legal, induced abortions), and the risk of death associated with childbirth is approximately 14 times higher than that with abortion. Abortion-related mortality increases with each week of gestation, with a rate of 0.1 per 100,000 procedures at 8 weeks of gestation or less, and 8.9 per 100,000 procedures at 21 weeks of gestation or greater.
- ^ Bartlett LA, Berg CJ, Shulman HB, Zane SB, Green CA, Whitehead S, Atrash HK (April 2004). "Risk factors for legal induced abortion-related mortality in the United States". Obstetrics and Gynecology. 103 (4): 729–737. doi:10.1097/01.AOG.0000116260.81570.60. PMID 15051566. S2CID 42597014.
The risk factor that continues to be most strongly associated with mortality from legal abortion is gestational age at the time of the abortion
- ^ Saccone G, Perriera L, Berghella V (May 2016). "Prior uterine evacuation of pregnancy as independent risk factor for preterm birth: a systematic review and metaanalysis" (PDF). American Journal of Obstetrics and Gynecology. 214 (5): 572–591. doi:10.1016/j.ajog.2015.12.044. PMID 26743506. Archived (PDF) from the original on 27 August 2021. Retrieved 27 June 2020.
Prior surgical uterine evacuation for either I-TOP[induced termination of pregnancy] or SAB[spontaneous abortion, - also known as miscarriage] is an independent risk factor for PTB[pre-term birth]. These data warrant caution in the use of surgical uterine evacuation and should encourage safer surgical techniques as well as medical methods.
- ^ Averbach SH, Seidman D, Steinauer J, Darney P (January 2017). "Re: Prior uterine evacuation of pregnancy as independent risk factor for preterm birth: a systematic review and metaanalysis". American Journal of Obstetrics and Gynecology. 216 (1): 87. doi:10.1016/j.ajog.2016.08.038. PMID 27596618. Archived from the original on 27 August 2021. Retrieved 28 June 2020.
- ^ أ ب Jasen P (October 2005). "Breast cancer and the politics of abortion in the United States". Medical History. 49 (4): 423–444. doi:10.1017/S0025727300009145. PMC 1251638. PMID 16562329.
- ^ Schneider AP, Zainer CM, Kubat CK, Mullen NK, Windisch AK (August 2014). "The breast cancer epidemic: 10 facts". The Linacre Quarterly. Catholic Medical Association. 81 (3): 244–277. doi:10.1179/2050854914Y.0000000027. PMC 4135458. PMID 25249706.
an association between [induced abortion] and breast cancer has been found by numerous Western and non-Western researchers from around the world. This is especially true in more recent reports that allow for a sufficient breast cancer latency period since an adoption of a Western life style in sexual and reproductive behavior.
- ^ Position statements of major medical bodies on abortion and breast cancer include:
- World Health Organization: "Induced abortion does not increase breast cancer risk (Fact sheet N°240)". World Health Organization. Archived from the original on 13 February 2011. Retrieved 6 January 2011.
- National Cancer Institute: "Abortion, Miscarriage, and Breast Cancer Risk". National Cancer Institute. 20 February 2003. Archived from the original on 21 December 2010. Retrieved 11 January 2011.
- American Cancer Society: "Is Abortion Linked to Breast Cancer?". American Cancer Society. 23 September 2010. Archived from the original on 5 June 2011. Retrieved 20 June 2011.
At this time, the scientific evidence does not support the notion that abortion of any kind raises the risk of breast cancer.
- Royal College of Obstetricians and Gynaecologists: "The Care of Women Requesting Induced Abortion" (PDF). Royal College of Obstetricians and Gynaecologists. p. 9. Archived from the original (PDF) on 27 July 2013. Retrieved 29 June 2008.
Induced abortion is not associated with an increase in breast cancer risk.
- American Congress of Obstetricians and Gynecologists: "ACOG Finds No Link Between Abortion and Breast Cancer Risk". American Congress of Obstetricians and Gynecologists. 31 July 2003. Archived from the original on 2 January 2011. Retrieved 11 January 2011.
- ^ Gordon L (2002). The Moral Property of Women. University of Illinois Press. ISBN 0-252-02764-7.
- ^ Solinger R (1998). "Introduction". In Solinger R (ed.). Abortion Wars: A Half Century of Struggle, 1950–2000. University of California Press. pp. 1–9. ISBN 978-0-520-20952-7.
- ^ Bates JE, Zawadzki ES (1964). Criminal Abortion: A Study in Medical Sociology. Charles C. Thomas. ISBN 978-0-398-00109-4.
- ^ Keller A (1981). Scandalous Lady: The Life and Times of Madame Restell. Atheneum. ISBN 978-0-689-11213-3.
- ^ Taussig FJ (1936). Abortion Spontaneous and Induced: Medical and Social Aspects. C.V. Mosby.
- ^ أ ب ت ث Horvath S, Schreiber CA (September 2017). "Unintended Pregnancy, Induced Abortion, and Mental Health". Current Psychiatry Reports. 19 (11): 77. doi:10.1007/s11920-017-0832-4. PMID 28905259. S2CID 4769393.
- ^ أ ب "APA Task Force Finds Single Abortion Not a Threat to Women's Mental Health" (Press release). American Psychological Association. 12 August 2008. Archived from the original on 6 September 2011. Retrieved 7 September 2011.
- ^ "Report of the APA Task Force on Mental Health and Abortion" (PDF). Washington, DC: American Psychological Association. 13 August 2008. Archived (PDF) from the original on 15 June 2010.
- ^ Coleman PK (September 2011). "Abortion and mental health: quantitative synthesis and analysis of research published 1995-2009". The British Journal of Psychiatry. 199 (3): 180–186. doi:10.1192/bjp.bp.110.077230. PMID 21881096.
- ^ "Mental Health and Abortion". American Psychological Association. 2008. Archived from the original on 19 April 2012. Retrieved 18 April 2012.
- ^ Steinberg JR (2011). "Later abortions and mental health: psychological experiences of women having later abortions--a critical review of research". Women's Health Issues. 21 (3 Suppl): S44–S48. doi:10.1016/j.whi.2011.02.002. PMID 21530839.
- ^ Kelly K (February 2014). "The spread of 'Post Abortion Syndrome' as social diagnosis". Social Science & Medicine. 102: 18–25. doi:10.1016/j.socscimed.2013.11.030. PMID 24565137.
- ^ Rocca CH, Samari G, Foster DG, Gould H, Kimport K (March 2020). "Emotions and decision rightness over five years following an abortion: An examination of decision difficulty and abortion stigma". Social Science & Medicine. 248: 112704. doi:10.1016/j.socscimed.2019.112704. PMID 31941577.
- ^ Okonofua F (November 2006). "Abortion and maternal mortality in the developing world" (PDF). Journal of Obstetrics and Gynaecology Canada. 28 (11): 974–979. doi:10.1016/S1701-2163(16)32307-6. PMID 17169222. Archived from the original (PDF) on 11 January 2012.
- ^ Haddad LB, Nour NM (2009). "Unsafe abortion: unnecessary maternal mortality". Reviews in Obstetrics & Gynecology. 2 (2): 122–126. PMC 2709326. PMID 19609407.
- ^ أ ب ت Shah I, Ahman E (December 2009). "Unsafe abortion: global and regional incidence, trends, consequences, and challenges" (PDF). Journal of Obstetrics and Gynaecology Canada. 31 (12): 1149–1158. doi:10.1016/s1701-2163(16)34376-6. PMID 20085681. S2CID 35742951. Archived from the original (PDF) on 16 July 2011.
- ^ Lozano R, Naghavi M, Foreman K, Lim S, Shibuya K, Aboyans V, et al. (December 2012). "Global and regional mortality from 235 causes of death for 20 age groups in 1990 and 2010: a systematic analysis for the Global Burden of Disease Study 2010". Lancet. 380 (9859): 2095–2128. doi:10.1016/S0140-6736(12)61728-0. hdl:10536/DRO/DU:30050819. PMC 10790329. PMID 23245604. S2CID 1541253. Archived from the original on 19 May 2020. Retrieved 14 March 2020.
- ^ Speroff L, Darney PD (2010). A clinical guide for contraception (5th ed.). Philadelphia: Lippincott Williams & Wilkins. p. 406. ISBN 978-1-60831-610-6.
- ^ World Health Organisation (2011). Unsafe abortion: global and regional estimates of the incidence of unsafe abortion and associated mortality in 2008 (PDF) (6th ed.). World Health Organisation. p. 27. ISBN 978-92-4-150111-8. Archived (PDF) from the original on 28 March 2014.
- ^ Berer M (2000). "Making abortions safe: a matter of good public health policy and practice". Bulletin of the World Health Organization. 78 (5): 580–592. PMC 2560758. PMID 10859852.
- ^ Jewkes R, Rees H, Dickson K, Brown H, Levin J (March 2005). "The impact of age on the epidemiology of incomplete abortions in South Africa after legislative change". BJOG. 112 (3): 355–359. doi:10.1111/j.1471-0528.2004.00422.x. PMID 15713153. S2CID 41663939.
- ^ Bateman C (December 2007). "Maternal mortalities 90% down as legal TOPs more than triple". South African Medical Journal = Suid-Afrikaanse Tydskrif vir Geneeskunde. 97 (12): 1238–1242. PMID 18264602. Archived from the original on 30 August 2017.
- ^ Conti JA, Brant AR, Shumaker HD, Reeves MF (December 2016). "Update on abortion policy". Current Opinion in Obstetrics & Gynecology. 28 (6): 517–521. doi:10.1097/GCO.0000000000000324. PMID 27805969. S2CID 26052790.
- ^ New MJ (15 February 2011). "Analyzing the Effect of Anti-Abortion U.S. State Legislation in the Post-Casey Era". State Politics & Policy Quarterly. 11 (1): 28–47. doi:10.1177/1532440010387397. S2CID 53314166.
- ^ Medoff MH, Dennis C (21 July 2014). "Another Critical Review of New's Reanalysis of the Impact of Antiabortion Legislation". State Politics & Policy Quarterly. 14 (3): 269–76. doi:10.1177/1532440014535476. S2CID 155464018.
- ^ "Facts on Investing in Family Planning and Maternal and Newborn Health" (PDF). Guttmacher Institute. 2010. Archived from the original (PDF) on 24 March 2012. Retrieved 24 May 2012.
- ^ Grimes DA, Benson J, Singh S, Romero M, Ganatra B, Okonofua FE, Shah IH (November 2006). "Unsafe abortion: the preventable pandemic". Lancet. 368 (9550): 1908–1919. doi:10.1016/S0140-6736(06)69481-6. PMID 17126724. S2CID 6188636. Archived from the original on 5 March 2014. Retrieved 16 January 2010.
- ^ Nations MK, Misago C, Fonseca W, Correia LL, Campbell OM (June 1997). "Women's hidden transcripts about abortion in Brazil". Social Science & Medicine. 44 (12): 1833–1845. doi:10.1016/s0277-9536(96)00293-6. PMID 9194245.
- ^ Maclean G (2005). "XI. Dimension, Dynamics and Diversity: A 3D Approach to Appraising Global Maternal and Neonatal Health Initiatives". In Balin RE (ed.). Trends in Midwifery Research. Nova Publishers. pp. 299–300. ISBN 978-1-59454-477-4. Archived from the original on 15 March 2015.
- ^ Salter C, Johnson HB, Hengen N (1997). "Care for Postabortion Complications: Saving Women's Lives". Population Reports. Johns Hopkins School of Public Health. 25 (1). Archived from the original on 7 December 2009.
- ^ "Unsafe abortion: Global and regional estimates of the incidence of unsafe abortion and associated mortality in 2003" (PDF). World Health Organization. 2007. Archived (PDF) from the original on 16 February 2011. Retrieved 7 March 2011.
- ^ UNICEF; UNFPA; WHO; World Bank (2010). "Packages of interventions: Family planning, safe abortion care, maternal, newborn and child health". Archived from the original on 9 November 2010. Retrieved 31 December 2010.
- ^ "Facts on Induced Abortion Worldwide" (PDF). World Health Organization. January 2012. Archived (PDF) from the original on 9 March 2021. Retrieved 9 May 2021.
- ^ Sedgh G, Henshaw S, Singh S, Ahman E, Shah IH (October 2007). "Induced abortion: estimated rates and trends worldwide". Lancet. 370 (9595): 1338–1345. CiteSeerX 10.1.1.454.4197. doi:10.1016/S0140-6736(07)61575-X. PMID 17933648. S2CID 28458527.
- ^ أ ب Rosenthal E (12 October 2007). "Legal or Not, Abortion Rates Compare". The New York Times. Archived from the original on 28 August 2011. Retrieved 18 July 2011.
- ^ Shah I, Ahman E (December 2009). "Unsafe abortion: global and regional incidence, trends, consequences, and challenges". Journal of Obstetrics and Gynaecology Canada. 31 (12): 1149–1158. doi:10.1016/s1701-2163(16)34376-6. PMID 20085681. S2CID 35742951.
However, a woman's chance of having an abortion is similar whether she lives in a developed or a developing region: in 2003 the rates were 26 abortions per 1,000 women aged 15 to 44 in developed areas and 29 per 1,000 in developing areas. The main difference is in safety, with abortion being safe and easily accessible in developed countries and generally restricted and unsafe in most developing countries.
- ^ "Facts on Investing in Family Planning and Maternal and Newborn Health" (PDF). Guttmacher Institute. November 2010. Archived from the original (PDF) on 20 October 2011. Retrieved 24 October 2011.
- ^ Sedgh G, Singh S, Henshaw SK, Bankole A (September 2011). "Legal abortion worldwide in 2008: levels and recent trends". Perspectives on Sexual and Reproductive Health. 43 (3): 188–198. doi:10.1363/4318811. PMID 21884387. Archived from the original on 7 January 2012.
- ^ "Populație". Romanian Statistical Yearbook (PDF). National Institute of Statistics. 2011-05-15. p. 62. Archived from the original (PDF) on 15 May 2011. Retrieved 2023-02-16.
- ^ أ ب Jones RK, Darroch JE, Henshaw SK (2002). "Contraceptive use among U.S. women having abortions in 2000-2001" (PDF). Perspectives on Sexual and Reproductive Health. 34 (6): 294–303. doi:10.2307/3097748. JSTOR 3097748. PMID 12558092. Archived (PDF) from the original on 15 June 2006.
- ^ Mosher, William; Jones, Jo; Abma, Joyce (2015). "Nonuse of contraception among women at risk of unintended pregnancy in the United States". Contraception. 92 (2): 170–176. doi:10.1016/j.contraception.2015.05.004. ISSN 0010-7824. PMC 6413311. PMID 25998937.
- ^ Dorman, Emily; Perry, Brian; Polis, Chelsea B.; Campo-Engelstein, Lisa; Shattuck, Dominick; Hamlin, Aaron; Aiken, Abigail; Trussell, James; Sokal, David (2018). "Modeling the impact of novel male contraceptive methods on reductions in unintended pregnancies in Nigeria, South Africa, and the United States". Contraception. 97 (1): 62–69. doi:10.1016/j.contraception.2017.08.015. ISSN 0010-7824. PMC 5732079. PMID 28887053.
- ^ Cohen SA (2008). "Abortion and Women of Color: The Bigger Picture". Guttmacher Policy Review. 11 (3). Archived from the original on 15 September 2008.
- ^ Pettus EW, Willingham L (1 February 2022). "Minority women most affected if abortion is banned, limited". Associated Press. Archived from the original on 1 February 2022. Retrieved 1 February 2022.
- ^ Strauss LT, Gamble SB, Parker WY, Cook DA, Zane SB, Hamdan S (November 2006). "Abortion surveillance--United States, 2003". Morbidity and Mortality Weekly Report. Surveillance Summaries. 55 (11): 1–32. PMID 17119534. Archived from the original on 2 June 2017.
- ^ Finer LB, Henshaw SK (2003). "Abortion incidence and services in the United States in 2000". Perspectives on Sexual and Reproductive Health. 35 (1): 6–15. doi:10.1363/3500603 (inactive 24 February 2024). PMID 12602752. Archived from the original on 22 January 2016.
{{cite journal}}: CS1 maint: DOI inactive as of فبراير 2024 (link) - ^ Department of Health (2007). "Abortion statistics, England and Wales: 2006". Archived from the original on 6 December 2010. Retrieved 12 October 2007.
- ^ Cheng L (1 November 2008). "Surgical versus medical methods for second-trimester induced abortion: RHL commentary". The WHO Reproductive Health Library. Geneva: World Health Organization. Archived from the original on 15 February 2009. Retrieved 10 February 2009. commentary on:
Lohr PA, Hayes JL, Gemzell-Danielsson K (January 2008). "Surgical versus medical methods for second trimester induced abortion". The Cochrane Database of Systematic Reviews (1): CD006714. doi:10.1002/14651858.CD006714.pub2. PMID 18254113. S2CID 205184764. - ^ أ ب ت ث ج ح "Abortions Later in Pregnancy". KFF (Kaiser Family Foundation). December 5, 2019.
- ^ Vaughn, Lewis (2023). Bioethics: Principles, Issues, and Cases (5th ed.). Oxford University Press. p. 328. ISBN 978-0-19-760902-6.
- ^ Finer LB, Frohwirth LF, Dauphinee LA, Singh S, Moore AM (September 2005). "Reasons U.S. women have abortions: quantitative and qualitative perspectives". Perspectives on Sexual and Reproductive Health. 37 (3): 110–118. doi:10.1111/j.1931-2393.2005.tb00045.x. PMID 16150658. Archived from the original on 7 January 2012.
- ^ Copelon R (1990). "From Privacy to Autonomy: The Conditions for Reproductive and Sexual Freedom". In Fried MG (ed.). From Abortion to Reproductive Freedom: Transforming a Movement. South End Press. pp. 27–43. ISBN 978-0-89608-387-5. Archived from the original on 26 January 2021. Retrieved 29 October 2020.
The prevalence of economically influenced abortions and the sterilization campaigns against poor, minority, and disabled women show us that autonomy is impossible without eradication of discrimination and poverty. Racism, sexism, and poverty can make the difference between abortions that reflect choice and those reflecting bitter necessity.
- ^ أ ب Oster E (September 2005). "Explaining Asia's "Missing Women": A New Look at the Data". Population and Development Review. 31 (3): 529–535. doi:10.1111/j.1728-4457.2005.00082.x. Archived from the original on 7 February 2019. Retrieved 5 February 2019.
Households have variously resorted to female infanticide and postnatal withholding of health care; and since the mid-1980s, when technology permitting fairly low-cost determination of the sex of fetuses became available, there has been a shift toward prenatal sex selection by means of induced abortion.
- ^ George J. Annas and Sherman Elias. "Legal and Ethical Issues in Obstetrical Practice". Chapter 54 in Obstetrics: Normal and Problem Pregnancies, 6th edition. Eds. Steven G. Gabbe, et al. 2012 Saunders, an imprint of Elsevier. ISBN 978-1-4377-1935-2
- ^ Doan 2007, p. 57.
- ^ أ ب Weisz B, Schiff E, Lishner M (2001). "Cancer in pregnancy: maternal and fetal implications". Human Reproduction Update. 7 (4): 384–393. doi:10.1093/humupd/7.4.384. PMID 11476351.
- ^ Mayr NA, Wen BC, Saw CB (June 1998). "Radiation therapy during pregnancy". Obstetrics and Gynecology Clinics of North America. 25 (2): 301–321. doi:10.1016/s0889-8545(05)70006-1. PMID 9629572.
- ^ Fenig E, Mishaeli M, Kalish Y, Lishner M (February 2001). "Pregnancy and radiation". Cancer Treatment Reviews. 27 (1): 1–7. doi:10.1053/ctrv.2000.0193. PMID 11237773.
- ^ Li WW, Yau TN, Leung CW, Pong WM, Chan MY (February 2009). "Large-cell neuroendocrine carcinoma of the uterine cervix complicating pregnancy". Hong Kong Medical Journal = Xianggang Yi Xue Za Zhi. 15 (1): 69–72. PMID 19197101.
- ^ Mould RF (1996). Mould's Medical Anecdotes. CRC Press. p. 406. ISBN 978-0-85274-119-1.
- ^ Himes NE (1963). Medical History of Contraception. Gamut Press. pp. 109–110.
- ^ Misra P (2006). Domestic Violence Against Women: Legal Control and Judicial Response. Deep & Deep Publications. pp. 79–80. ISBN 978-81-7629-896-4. Archived from the original on 9 July 2021. Retrieved 5 July 2021.
References in Atharva Veda show that abortion was known in the Vedic age.
- ^ Schenker JG (June 2008). "The beginning of human life : status of embryo. Perspectives in Halakha (Jewish Religious Law)". Journal of Assisted Reproduction and Genetics. 25 (6): 271–276. doi:10.1007/s10815-008-9221-6. PMC 2582082. PMID 18551364.
- ^ Rosner F (2001). Biomedical Ethics and Jewish Law. KTAV Publishing House. ISBN 978-0-88125-701-4. Archived from the original on 24 January 2023. Retrieved 27 July 2022 – via Google Books. Reprinted as Rosner F (7 June 2015). "The Beginning of Life in Judaism". My Jewish Learning. Archived from the original on 7 June 2015. Retrieved 27 July 2022.
- ^ Milgram G (23 January 2022). "When Does Life Begin? A Jewish View". Reclaiming Judaism. Archived from the original on 3 August 2022. Retrieved 30 June 2022.
- ^ "Judaism and Abortion" (PDF). National Council of Jewish Women. May 2019. Archived (PDF) from the original on 2022-10-09. Retrieved 27 July 2022.
- ^ Kestler-D'Amours J (17 June 2022). "Religious freedom: The next battleground for US abortion rights?". Al Jazeera. Archived from the original on 1 August 2022. Retrieved 27 July 2022.
- ^ أ ب ت ث ج Georgian E (1 July 2022). "The End of Roe in Historical Perspective". Clio and the Contemporary. Archived from the original on 27 July 2022. Retrieved 27 July 2022.
- ^ "Religions – Islam: Abortion". BBC. 9 July 2009. Archived from the original on 9 October 2011. Retrieved 10 December 2011.
- ^ Dabash R, Farzaneh RF (2008). "Abortion in the Middle East and North Africa" (PDF). Population Research Bureau. Archived (PDF) from the original on 6 October 2011.
- ^ Miles SH (2005). The Hippocratic Oath and the Ethics of Medicine. Oxford University Press. ISBN 978-0-19-518820-2.
- ^ Soranus (1991). Soranus' Gynecology. Translated by Temkin O; Eastman NJ; Edelstein L; Guttmacher AF. Johns Hopkins University Press. p. I, 19, 60. ISBN 978-0-8018-4320-4. Archived from the original on 15 October 2015. Retrieved 6 October 2015.
- ^ "Scribonius Largus and the Oath of Hippocrates". Encyclopaedia Romana. University of Chicago. Retrieved 27 July 2022.
- ^ Carrick P (2001). Medical Ethics in the Ancient World. Georgetown University Press. ISBN 978-0-87840-849-8.
- ^ Meyer HS (17 April 2002). "Ancient Ethics: Medical Ethics in the Ancient World". JAMA. American Medical Association. 287 (15): 2005–2006. doi:10.1001/jama.287.15.2005-JBK0417-3-1. S2CID 240484236.
- ^ Aristotele (1944). Aristotle, Politics. Translated by Rackham H. Harvard University Press. Archived from the original on 22 June 2011. Retrieved 21 June 2011 – via Perseus.
- ^ أ ب Noonan JT (1986). Contraception: A History of Its Treatment by the Catholic Theologians and Canonists (2nd ed.). Harvard University Press.
- ^ "Didache" (PDF). Legacy Icons. 9 September 2016. Archived (PDF) from the original on 8 November 2020. Retrieved 16 May 2022.
- ^ Joan Cadden, "Western medicine and natural philosophy", in Vern L. Bullough and James A. Brundage, eds., Handbook of Medieval Sexuality, Garland, 1996, pp. 51–80.
- ^ Cyril C. Means Jr., "A historian's view", in Robert E. Hall, ed., Abortion in a Changing World, vol. 1, Columbia University Press, 1970, pp. 16–24.
- ^ John M. Riddle, "Contraception and early abortion in the Middle Ages", in Vern L. Bullough and James A. Brundage, eds., Handbook of Medieval Sexuality, Garland, 1996, pp. 261–277, ISBN 978-0-8153-1287-1.
- ^ Pope Sixtus V (1588). "Effraenatam". Archived from the original on 26 May 2021. Retrieved 26 May 2021 – via The Embryo Project Encyclopedia.
- ^ Gershon L (13 February 2018). "What a 16th-Century Abortion Ban Revealed". JSTOR Daily. Archived from the original on 26 May 2021. Retrieved 26 May 2021.
- ^ "Apostolicae Sedis Moderationi". New Advent. Archived from the original on 16 May 2022. Retrieved 16 May 2022.
- ^ "Catechism of the Catholic Church – The fifth commandment". Vatican. 1992. Archived from the original on 14 May 2011. Retrieved 4 December 2019.
- ^ Masci, David (2020-05-30). "Where major religious groups stand on abortion". Pew Research Center. Archived from the original on 22 January 2023. Retrieved 2023-01-22.
- ^ Characteristics of U.S. Abortion Patients in 2014 and Changes Since 2008. Guttmacher. 10 May 2016. Archived from the original. You must specify the date the archive was made using the
|archivedate=parameter. https://www.guttmacher.org/report/characteristics-us-abortion-patients-2014. Retrieved on 25 February 2021. - ^ "8 key findings about Catholics and abortion". Pew Research Center. Archived from the original on 15 May 2022. Retrieved 15 May 2022.
- ^ Hull, N. E. H.; Hoffer, Williamjames; Hoffer, Peter Charles, eds. (2004). The abortion rights controversy in America : a legal reader. Chapel Hill: University of North Carolina Press. p. 17. ISBN 0-8078-2873-4. OCLC 53993049.
- ^ Reagan LJ (2022) [1997]. When Abortion Was a Crime: Women, Medicine and the Law in the United States, 1867–1973 (1st ed.). Berkeley: University of California Press. ISBN 978-0-520-38741-6.
- ^ Blakemore E (22 May 2022). "The complex early history of abortion in the United States". National Geographic. Archived from the original on 26 July 2022. Retrieved 26 July 2022.
But that view of history is the subject of great dispute. Though interpretations differ, most scholars who have investigated the history of abortion argue that terminating a pregnancy wasn't always illegal—or even controversial.
- ^ أ ب ت Hardin G (December 1978). "Abortion in America. The Origins and Evolution of National Policy, 1800–1900. James C. Mohr". The Quarterly Review of Biology. 53 (4): 499. doi:10.1086/410954.
The long silence had led us to assume that opposition to abortion had existed from time immemorial. Not so: most of the opposition to, and all of the laws against, abortion arose in the 19th century. Historian Mohr amply documents the earlier acceptance of abortion. ... In the 19th century even many of the feminists expressed horror at abortion, urging abstinence instead. Not so in the 20th century. In the 19th century the medical profession was fairly united against abortion; Mohr argues that this arose from the commercial competition between the 'regulars' (men with M.D.'s) and the irregulars (women without M.D.'s). ... A key role in generating prohibition laws was played by the press, ... . By 1900 the abortion-prohibition laws were immune to questioning, as they remained until the 1960's when feminists and a new breed of physicians combined to arouse the public to the injustice of the law. ... the Roe v. Wade decision of the Supreme Court ... essentially returned the practice of abortion to the permissive state ante 1820.
- ^ Acevedo ZP (Summer 1979). "Abortion in early America". Women Health. 4 (2): 159–167. doi:10.1300/J013v04n02_05. PMID 10297561.
This piece describes abortion practices in use from the 1600s to the 19th century among the inhabitants of North America. The abortive techniques of women from different ethnic and racial groups as found in historical literature are revealed. Thus, the point is made that abortion is not simply a 'now issue' that effects select women. Instead, it is demonstrated that it is a widespread practice as solidly rooted in our past as it is in the present.
- ^ أ ب ت Alford S (2003). "Is Self-Abortion a Fundamental Right?". Duke Law Journal. 52 (5): 1011–1029. JSTOR 1373127. PMID 12964572.
- ^ Dine R (8 August 2013). "Scarlet Letters: Getting the History of Abortion and Contraception Right". Center for American Progress. Archived from the original on 28 July 2022. Retrieved 26 July 2022.
- ^ Reagan LJ (2 June 2022). "What Alito Gets Wrong About the History of Abortion in America". Politico. Archived from the original on 23 June 2022. Retrieved 26 July 2022.
- ^ Root D (23 June 2022). "Alito's Leaked Abortion Opinion Misunderstands Unenumerated Rights". Reason. Archived from the original on 27 July 2022. Retrieved 27 July 2022.
- ^ Mohr JC (1978). Abortion in America: The Origins and Evolution of National Policy. Oxford University Press. pp. 35–36. ISBN 978-0-19-502616-0.
- ^ Paul M, Lichtenberg ES, Borgatta L, Grimes DA, Stubblefield PG, Creinin MD, Joffe C (2009). "Abortion and Medicine: A Sociopolitical History" (PDF). Management of Unintended and Abnormal Pregnancy (1st ed.). Oxford: John Wiley & Sons. ISBN 978-1-4443-1293-5. OL 15895486W. Archived (PDF) from the original on 19 January 2012.
- ^ Dannenfelser M (4 November 2015). "The Suffragettes Would Not Agree With Feminists Today on Abortion". Time. Archived from the original on 6 November 2015. Retrieved 4 November 2015.
- ^ أ ب Samuels A, Potts M (25 July 2022). "How The Fight To Ban Abortion Is Rooted In The 'Great Replacement' Theory". FiveThirtyEight. Archived from the original on 25 July 2022. Retrieved 26 July 2022.
- ^ أ ب Abdeltath R, Arablouei R, Caine J, Kaplan-Levenson L, Wu L, Yvellez V, et al. "Before Roe: The Physicians' Crusade". Throughline. NPR. Archived from the original on 26 July 2022. Retrieved 26 July 2022.
- ^ Poole, W. Scott (2009). Satan in America: The Devil We Know. Rowman & Littlefield. p. 86. ISBN 978-0-7425-6171-7. Retrieved 2023-03-20.
- ^ Wilson C (2 November 2020). "Nostalgia, Entitlement and Victimhood: The Synergy of White Genocide and Misogyny". Terrorism and Political Violence. Routledge. 34 (8): 1810–1825. doi:10.1080/09546553.2020.1839428. S2CID 228837398. Storer is cited at p. 4.
- ^ Lee CA (1838). "Report of a Trial for Murder". American Journal of the Medical Sciences. XXII: 351–353.
- ^ Benjamin Bailey, "Induction of abortion and premature labor", North American Journal of Homeopathy, vol. XI, no. 3 (1896), pp. 144–150.
- ^ Keith Simpson, Forensic Medicine, Edward Arnold Publishers, 1969 [first published 1947], pp. 173–174.
- ^ Bullough, V.L. (2001). Encyclopedia of Birth Control. ABC-CLIO E-Books. ABC-CLIO. p. 5. ISBN 978-1-57607-181-6. Archived from the original on 24 January 2023. Retrieved 2022-10-19.
- ^ Raphael, D. (2011). Being Female: Reproduction, Power, and Change. World Anthropology. De Gruyter. p. 30. ISBN 978-3-11-081312-8. Archived from the original on 24 January 2023. Retrieved 2022-10-19.
- ^ "Abortion Law, History & Religion". Childbirth By Choice Trust. Archived from the original on 8 February 2008. Retrieved 23 March 2008.
- ^ For sources describing abortion policy in Nazi Germany, see:
- Friedlander H (1995). The origins of Nazi genocide: from euthanasia to the final solution. Chapel Hill: University of North Carolina Press. p. 30. ISBN 978-0-8078-4675-9. OCLC 60191622. Archived from the original on 29 July 2016.
- Proctor RN (1988). Racial Hygiene: Medicine Under the Nazis. Harvard University Press. pp. 122–123, 366. ISBN 978-0-674-74578-0. OCLC 20760638.
- Arnot ML, Usborne C (1999). Gender and Crime in Modern Europe. New York: Routledge. p. 231. ISBN 978-1-85728-745-5. OCLC 186748539.
- DiMeglio PM (1999). "Germany 1933–1945 (National Socialism)". In Tierney H (ed.). Women's Studies Encyclopedia. Westport, Connecticut: Greenwood Press. p. 589. ISBN 978-0-313-31072-0. OCLC 38504469. Archived from the original on 15 October 2015.
- ^ Ye Hee Lee, Michelle (June 14, 2022). "In Japan, Abortion is Legal -- But Most Women Need Their Husband's Consent". Retrieved March 16, 2023.
- ^ Wingfield-Hayes, Rupert (August 31, 2022). "Abortion pill: Why Japanese women will need their partner's consent to get a tablet". BBC News. Retrieved March 15, 2023.
It was actually one of the first countries in the world to pass an abortion law, back in 1948. But it was part of the Eugenics Protection Law - yes, it really was called that. It had nothing to do with giving women more control over their reproductive health. Rather, it was about preventing "inferior" births. ... So, to this day, women who want an abortion must get written permission from their husband, partner, or in some cases their boyfriend. ... Unlike the US, Japanese views on abortion are not driven by religious belief. Instead, they derive from a long history of patriarchy and deeply traditional views on the role of women and motherhood.
- ^ Farrell C (2010). Abortion Debate. ABDO Publishing Company. pp. 6–7. ISBN 978-1-61785-264-0.
- ^ "WMA Declaration on Therapeutic Abortion". World Medical Association. Archived from the original on 28 October 2015. Retrieved 28 October 2015.
- ^ Farrell, p. 8
- ^ Joyce TJ, Henshaw SK, Dennis A, Finer LB, Blanchard K (April 2009). "The Impact of State Mandatory Counseling and Waiting Period Laws on Abortion: A Literature Review" (PDF). Guttmacher Institute. Archived from the original (PDF) on 16 March 2012. Retrieved 31 December 2010.
- ^ Phillips T (29 October 2015). "China ends one-child policy after 35 years". The Guardian. ISSN 0261-3077. Archived from the original on 1 December 2016. Retrieved 30 November 2016.
- ^ Buckley C (29 October 2015). "China Ends One-Child Policy, Allowing Families Two Children". The New York Times. ISSN 0362-4331. Archived from the original on 24 November 2016. Retrieved 30 November 2016.
- ^ "China to end one-child policy and allow two". BBC News. 29 October 2015. Archived from the original on 21 November 2016. Retrieved 30 November 2016.
- ^ Restivo SP, ed. (2005). Science, Technology, and Society: An Encyclopedia. Oxford University Press. p. 2. ISBN 978-0-19-514193-1. Archived from the original on 15 March 2015.
- ^ "European delegation visits Nicaragua to examine effects of abortion ban". Ipas. 26 November 2007. Archived from the original on 17 April 2008. Retrieved 15 June 2009.
More than 82 maternal deaths had been registered in Nicaragua since the change. During this same period, indirect obstetric deaths, or deaths caused by illnesses aggravated by the normal effects of pregnancy and not due to direct obstetric causes, have doubled.
- ^ "Nicaragua: 'The Women's Movement Is in Opposition'". Montevideo: Inside Costa Rica. IPS. 28 June 2008. Archived from the original on 6 June 2011.
- ^ "Surgical Abortion: History and Overview". National Abortion Federation. Archived from the original on 22 September 2006. Retrieved 4 September 2006.
- ^ Nations MK, Misago C, Fonseca W, Correia LL, Campbell OM (June 1997). "Women's hidden transcripts about abortion in Brazil". Social Science & Medicine. 44 (12): 1833–1845. doi:10.1016/s0277-9536(96)00293-6. PMID 9194245.
Two folk medical conditions, "delayed" (atrasada) and "suspended" (suspendida) menstruation, are described as perceived by poor Brazilian women in Northeast Brazil. Culturally prescribed methods to "regulate" these conditions and provoke menstrual bleeding are also described ...
- ^ Henshaw SK (1991). "The accessibility of abortion services in the United States" (PDF). Family Planning Perspectives. 23 (6): 246–52, 263. CiteSeerX 10.1.1.360.6115. doi:10.2307/2135775. JSTOR 2135775. PMID 1786805. Archived (PDF) from the original on 24 March 2016. Retrieved 25 October 2017.
- ^ Bloom M (25 February 2008). "Need Abortion, Will Travel". RH Reality Check. Archived from the original on 30 November 2008. Retrieved 15 June 2009.
- ^ Gomperts R (May 2002). "Women on waves: where next for the abortion boat?". Reproductive Health Matters. 10 (19): 180–183. doi:10.1016/S0968-8080(02)00004-6. PMID 12369324.
- ^ Best A (2005). "Abortion Rights along the Irish-English Border and the Liminality of Women's Experiences". Dialectical Anthropology. 29 (3–4): 423–37. doi:10.1007/s10624-005-3863-x. ISSN 0304-4092. S2CID 145318165.
- ^ Lambert-Beatty C (2008). "Twelve miles: Boundaries of the new art/activism". Signs: Journal of Women in Culture and Society. 33 (2): 309–27. doi:10.1086/521179. S2CID 147307705.
- ^ Banister, Judith. (16 March 1999). Son Preference in Asia – Report of a Symposium Archived 16 فبراير 2006 at the Wayback Machine. Retrieved 12 January 2006.
- ^ Reaney P. "Selective abortion blamed for India's missing girls". Reuters. Archived from the original on 20 February 2006. Retrieved 3 December 2008.
- ^ Sudha S, Irudaya RS (July 1999). "Female demographic disadvantage in India 1981-1991: sex selective abortions and female infanticide". Development and Change. 30 (3): 585–618. doi:10.1111/1467-7660.00130. PMID 20162850. S2CID 33446683. Archived from the original on 1 January 2003. Retrieved 3 December 2008.
- ^ "Sex Selection & Abortion: India". Library of Congress. 4 April 2011. Archived from the original on 27 September 2011. Retrieved 18 July 2011.
- ^ "China Bans Sex-selection Abortion". www.china.org.cn. Xinhua News Agency. March 22, 2003. Retrieved 2023-02-16.
- ^ Graham MJ, Larsen U, Xu X (June 1998). "Son Preference in Anhui Province, China". International Family Planning Perspectives. 24 (2): 72–77. doi:10.2307/2991929. JSTOR 2991929. Archived from the original on 6 January 2012.
- ^ أ ب ت "Preventing gender-biased sex selection" (PDF). UNFPA. Archived (PDF) from the original on 11 October 2011. Retrieved 1 November 2011.
- ^ "Prenatal sex selection" (PDF). Parliamentary Assembly of the Council of Europe. Archived from the original (PDF) on 3 October 2011. Retrieved 17 November 2015.
- ^ Das Gupta, Monica (2019). "Is banning sex-selection the best approach for reducing prenatal discrimination?". Asian Population Studies. 15 (3): 319–336. doi:10.1080/17441730.2019.1671015. PMC 8153244. PMID 34046078.
- ^ Smith GD (1998). "Single Issue Terrorism Commentary". Canadian Security Intelligence Service. Archived from the original on 15 October 2007. Retrieved 1 September 2011.
- ^ Wilson M, Lynxwiler J (1988). "Abortion clinic violence as terrorism". Terrorism. 11 (4): 263–273. doi:10.1080/10576108808435717. PMID 11618209.
- ^ National Abortion Federation (2017). "2017 violence and disruption statistics" (PDF). Archived (PDF) from the original on 28 July 2020. Retrieved 26 May 2019.
- ^ "The Death of Dr. Gunn". The New York Times. 12 March 1993. Archived from the original on 10 November 2016.
- ^ "Incidence of Violence & Disruption Against Abortion Providers in the U.S. & Canada" (PDF). National Abortion Federation. 2009. Archived (PDF) from the original on 13 June 2010. Retrieved 9 February 2010.
- ^ Borger J (3 February 1999). "The bomber under siege". The Guardian. London. Archived from the original on 22 February 2017.
- ^ أ ب Doan 2007, p. 2.
- ^ Spencer JB (1908). Sheep Husbandry in Canada. p. 114. OCLC 798508694.
- ^ "Beef cattle and Beef production: Management and Husbandry of Beef Cattle". Encyclopaedia of New Zealand. 1966. Archived from the original on 1 January 2009.
- ^ Myers B, Beckett J (2001). "Pine needle abortion" (PDF). Animal Health Care and Maintenance. Tucson: Arizona Cooperative Extension, University of Arizona. pp. 47–50. Archived from the original (PDF) on 28 July 2015. Retrieved 10 April 2013.
- ^ Kim IH, Choi KC, An BS, Choi IG, Kim BK, Oh YK, Jeung EB (July 2003). "Effect on abortion of feeding Korean pine needles to pregnant Korean native cows". Canadian Journal of Veterinary Research. Canadian Veterinary Medical Association. 67 (3): 194–197. PMC 227052. PMID 12889725.
- ^ أ ب Njaa BL, ed. (2011). Kirkbride's Diagnosis of Abortion and Neonatal Loss in Animals. John Wiley & Sons. ISBN 978-0-470-95852-0.
- ^ Overton R (March 2003). "By a Hair" (PDF). Paint Horse Journal. Archived from the original (PDF) on 18 February 2013. Retrieved 19 December 2012.
- ^ Adams KR, Fetterplace LC, Davis AR, Taylor MD, Knott NA (January 2018). "Sharks, rays and abortion: The prevalence of capture-induced parturition in elasmobranchs". Biological Conservation. 217: 11–27. Bibcode:2018BCons.217...11A. doi:10.1016/j.biocon.2017.10.010. S2CID 90834034. Archived from the original on 23 February 2019. Retrieved 30 July 2019.
- ^ "Herpesvirus in dog pups". petMD. Archived from the original on 9 November 2013. Retrieved 18 December 2012.
- ^ "Spaying Pregnant Females". Carol's Ferals. Archived from the original on 18 November 2012. Retrieved 17 December 2012.
- ^ Coates J (7 May 2007). "Feline abortion: often an unnerving necessity". petMD. Archived from the original on 21 January 2012. Retrieved 18 December 2012.
- ^ Khuly P (1 April 2011). "Feline abortion: often an unnerving necessity (Part 2)". petMD. Archived from the original on 18 November 2012. Retrieved 18 December 2012.
- ^ Schwagmeyer PL (1979). "The Bruce Effect: An Evaluation of Male/Female Advantages". The American Naturalist. 114 (6): 932–938. doi:10.1086/283541. JSTOR 2460564. S2CID 85097151.
- ^ McKinnon AO, Voss JL (1993). Equine Reproduction. Wiley-Blackwell. p. 563. ISBN 0-8121-1427-2. Archived from the original on 15 March 2015.
- ^ Berger J (5 May 1983). "Induced abortion and social factors in wild horses". Nature. 303 (5912): 59–61. Bibcode:1983Natur.303...59B. doi:10.1038/303059a0. PMID 6682487. S2CID 4259800.
- ^ Pluhácek J, Bartos L (April 2000). "Male infanticide in captive plains zebra, Equus burchelli" (PDF). Animal Behaviour. 59 (4): 689–694. doi:10.1006/anbe.1999.1371. PMID 10792924. S2CID 10961845. Archived from the original (PDF) on 18 July 2011.
- ^ Pluhacek, Jan; Bartoš, Luděk (2005). "Further evidence for male infanticide and feticide in captive plains zebra, Equus burchelli" (PDF). Folia Zoologica. 54 (3): 258–262. Archived from the original (PDF) on 22 February 2012. Retrieved 12 April 2009.
- ^ Kirkpatrick JF, Turner JW (1991). "Changes in Herd Stallions among Feral Horse Bands and the Absence of Forced Copulation and Induced Abortion". Behavioral Ecology and Sociobiology. 29 (3): 217–19. doi:10.1007/BF00166404. JSTOR 4600608. S2CID 32756929.
- ^ Agoramoorthy G, Mohnot SM, Sommer V, Srivastava A (1988). "Abortions in free ranging Hanuman langurs (Presbytis entellus) – a male induced strategy?". Human Evolution. 3 (4): 297–308. doi:10.1007/BF02435859. S2CID 84849590.
المراجع
- Coppens C (1907). . In Herbermann C (ed.). Catholic Encyclopedia. Vol. 1. New York: Robert Appleton Company.
- Devereux G (1976). A Study of Abortion in Primitive Societies. International Universities Press. ISBN 978-0-8236-6245-6.
- Doan AE (2007). Opposition and Intimidation: The abortion wars and strategies of political harassment. University of Michigan.
- Ganatra B, Tunçalp Ö, Johnston HB, Johnson BR, Gülmezoglu AM, Temmerman M (March 2014). "From concept to measurement: operationalizing WHO's definition of unsafe abortion". Bulletin of the World Health Organization. 92 (3): 155. doi:10.2471/BLT.14.136333. PMC 3949603. PMID 24700971.
- Hartmann B (1995). Reproductive Rights and Wrongs: The Global Politics of Population Control. South End Press. ISBN 978-0-89608-491-9.
- Koblitz AH (2014). Sex and Herbs and Birth Control: Women and Fertility Regulation Through the Ages. Kovalevskaia Fund. ISBN 978-0-9896655-0-6.
- Riddle JM (1997). Eve's Herbs: A History of Contraception and Abortion in the West. Harvard University Press.
- Sedgh G, Bearak J, Singh S, Bankole A, Popinchalk A, Ganatra B, et al. (July 2016). "Abortion incidence between 1990 and 2014: global, regional, and subregional levels and trends". Lancet. 388 (10041): 258–267. doi:10.1016/S0140-6736(16)30380-4. PMC 5498988. PMID 27179755.
- No label or title -- debug: Q124418995, Wikidata Q124418995
- UN (2002). Abortion Policies: A Global Review 3 vols. Population Division, Department of Economic and Social Affairs, United Nations. Archived from the original on 11 January 2005. Retrieved 28 June 2017.
- WHO (2005). The World Health Report 2005: Make every mother and child count. Geneva: World Health Organization. ISBN 92-4-156290-0. Archived from the original on 13 April 2005.
- WHO (2012). Safe abortion: technical and policy guidance for health systems (PDF) (2nd ed.). Geneva: World Health Organization. ISBN 978-92-4-154843-4. Archived (PDF) from the original on 16 January 2015. Retrieved 2 November 2014.
- WHO (2016). "Health worker roles in providing safe abortion care and post-abortion contraception". Archived from the original on 29 March 2019. Retrieved 8 January 2017.
وصلات خارجية
| مراجع مكتبية عن إجهاض |
- WHO fact sheet on abortion
- Safe abortion: Technical & policy guidance for health systems, World Health Organization (2015)
- First-trimester abortion in women with medical conditions. US Department of Health and Human Services
- CS1 الإنجليزية الأمريكية-language sources (en-us)
- Articles with dead external links from August 2021
- CS1 maint: DOI inactive as of فبراير 2024
- Short description is different from Wikidata
- Articles with hatnote templates targeting a nonexistent page
- Articles incorporating a citation from the 1913 Catholic Encyclopedia with Wikisource reference
- إجهاض
- تكاثر بشري