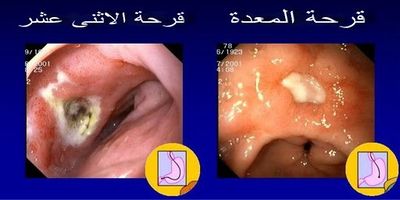
قرحة هضمية
ساهم بشكل رئيسي في تحرير هذا المقال
|
| قرحة هضمية | |
|---|---|
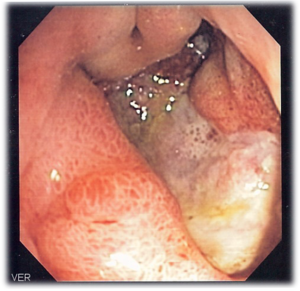 | |
| قرحة هضمية عميقة | |
| التبويب والمصادر الخارجية | |
| التخصص | طب الجهاز الهضمي |
| ICD-10 | K25.-K27. |
| ICD-9-CM | 531-534 |
| DiseasesDB | 9819 |
| eMedicine | med/1776 ped/2341 |
| Patient UK | فشل عرض الخاصية P1461: لم يتم العثور على الخاصية P1461. قرحة هضمية |
| MeSH | D010437 |
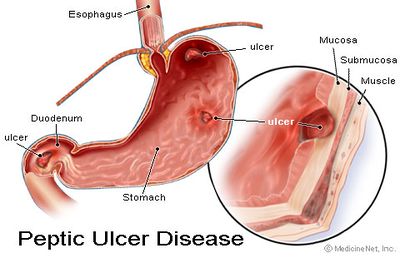
القرحة الهضمية Peptic Ulcer هي تآكل في الغشاء المخاطي المبطن لجدار المعدة أو الجزء الأول من الأمعاء الدقيقة (المسمى بالاثني عشر) وأحياناً أسفل المرئ. وتكون غالبا حامضية الوسط مما يجعلها مؤلمة. حوالي 80% من القرحات تصاحبها إصابة بالملوية البوابية، وهي بكتريا عصوية الشكل تعيش في بيئة المعدة الحامضية. ما يقارب 20% فقط من الحالات المصابة بالقرحة تقصد الطبيب (ليست بالحالة الخطيرة إذا تم اكتشافها في وقت مبكر وممكن علاجها جراحيا). بعض الأدوية قد تسبب ظهور القرحة أو تزيدها سوءاً مثل الأسبرين ومضادات الالتهاب غير الستيروئيدية ([[Non-Steroidal Anti-Inflammatory Drugs ([[NSAID. خلافا للاعتقاد السائد فإن القرحات التي تظهر في الاثنى عشر تفوق عدداً تلك التي تظهر في المعدة. حوالي 4% من قرحات المعدة تسببها أورام سرطانية لذا فإنه من الأفضل أخذ عدة عينات من المعدة للتأكد من خلوها من أي أورام سرطانية. أما قرحات الاثنى عشر فهي بشكل عام حميدة.
خلفية
تقع المعدة في المنطقة المسماة بالمراق الأيسر، وهي الزاوية اليسرى العليا من البطن تحت القفص الصدري مباشرة. وتقوم المعدة بوظيفتين أساسيتين: مزج الطعام وتقسيمه إلى أجزاء صغيرة، وإفراز العصارات الهاضمة التي تبدأ بالتدفق حتى من منظر الطعام أو رائحته، إذ يفرز الدماغ مادة الأستيل كولين التي تحرض المعدة على إفراز نحو نصف جالون إلى ثلاثة أرباع الجالون من عصارات المعدة يومياً. ويعد حمض كلور الماء المركز من أهم مكونات هذه العصارة. وبإمكان هذا الحمض المركز أن يذيب المعدة نفسها لولا المخاط القلوي اللزج mucus الذي يغطي ويحمي جدارها من الداخل. ويساعد حمض دهني يسمى البروستاگلاندين على ترميم وبناء هذه الطبقة وحمايتها من الجروح الكيميائية والفيزيائية. [1]
القرحة
 مقالة مفصلة: قرحة
مقالة مفصلة: قرحة
مصطلح طبي يعني الجرح المفتوح، أي تآكل جزء من الأنسجة وتسمى حسب موقعها. فإذا وقعت في الغشاء المخاطي للجهاز الهضمي سميت بالقرحة الهضمية. وتكون عادة دائرية الشكل وبيضاء اللون يرافقها بعض الاحمرار (احتقان) على حوافها.
الأعراض والعلامات
- ألم في البطن: ألم في رأس المعدة، وله علاقة وثيقة بأوقات وجبات الطعام. بعد حوالي 3 ساعات من تناول الوجبة (عادة قرحة الاثنى عشر تصبح بعد تناول الطعام أقل تهيجاً بينما قرحة المعدة تثار في نفس الحالة).
- انتفاخ في البطن.
- تقيؤ المساء (اندفاع اللعاب بعد سلسلة من التقيؤات لتخفيف الحمض في المريء).
- غثيان مع تقيؤ.
- فقدان الشهية للطعام وبالتالي فقدان الوزن.
- قيء دموي: وهو يحدث نتيجة نزيف في القرحة المعدية أو نتيجة تضرر أو تدمير خلايا المريء بسبب عملية التقيؤ المستمرة.
- براز أسود (شديد السواد ذو رائحه كريهة نتيجة أكسدة الحديد من الهيموجلوبين).
- نادرا ماتؤدي القرحة إلى ثقب في المعدة أو الإثني عشر وهذا يسبب ألم شديد ويتطلب جراحة عاجلة.
المضاعفات
- من أهمها حدوث نزيف في المعدة والأمعاء؛ علما بأن النزيف الكثيف المفاجئ قد يسبب خطرًا على حياة الشخص كونه يحدث نتيجة تضرر أحد الأوعية الدموية بسبب القرحة.
- الثقب الذي تسببه القرحة كثيراً ما يؤدي إلى نتائج مأساوية، فالتآكل الذي تسببه القرحة لجدار المعدة والأمعاء يؤدي إلى تدفق محتويات كل من المعدة والأمعاء إلى التجويف البطني abdominal cavity. إذا كان الثقب في السطح الأمامي للمعدة فإنه يؤدي إلى التهاب الصفاق الحاد peritonitis ، وأول ما سوف يشعر به المريض هو ألم قوي ومفاجئ في البطن.أما إذا كان الثقب في سطح المعدة الخلفي فإنه يؤدي إلى التهاب البنكرياس pancreatitis ،ويشع الألم في هذه الحالة إلى الظهر غالباً.
- قد تمتد القرحة إلى الأعضاء المجاورة كالكبد والبنكرياس.
- الانتفاخ والندبات التي تسببها القرحة تؤدي إلى ضيق أول جزء في الأمعاء الدقيقة(الاثنى عشر) وانسداد في مخرج المعدة وغالبا ما يصاحب ذلك تقيؤ شديد.
الفيسيولوجيا المرضية
حتى نهاية القرن العشرين كان يشتبه في عوامل كتدخين التبغ، فئات دم معينة والتوابل كمسبب للقرحة، بينما ظهر أنها في الحقيقة ذات تأثير وأهمية ضئيلة في حدوث القرحة المعدية. المسبب الرئيسي في حدوث القرحة (%90 من حالات قرحة الاثنى عشر و%60 من قرحة المعدة) هو الالتهاب المزمن الناتج عن الملوية البوابية التي تستعمر الغشاء المخاطي.وبالرغم من تولد الأجسام المناعية ضد البكتريا فإن الجهاز المناعي لا يستطيع طردها من الجسم.لذا فقد تسبب البكتريا التهاب معدي مزمن (التهاب معدي النوع B) مما ينتج عنه خلل في إنتاج هرمون الگاسترين من المكان المصاب بالالتهاب في المعدة يظهر كزيادة في إفرازه. بالمقابل، يقوم هرمون المعدة الگاسترين بتحفيز إنتاج الحمض المعدي بواسطة الخلايا الجدارية، فيتآكل الغشاء المخاطي بفعل الحمض مما ينتج عنه تكون القرحة. أحد الأسباب المهمة الأخرى هو استخدام مضادات الالتهاب غير الستيروئيدية. يقوم الغشاء المخاطي المعدي بحماية نفسه من تأثير حمض المعدة عن طريق إفراز طبقة من المخاط والتي تقوم بروستاگلاندينات معينة Prostaglandins باستحثاث إفرازه. تقوم مضادات الالتهاب الغير ستيروئيدية NSAIDs بتثبيط عمل أنزيم الأكسجة الحلقية 1(سيكلو أكسجيناز)(Cyclooxygenase 1 (cox-1، والذي يقوم بدور مهم في عمل هذه البروستاگلاندينات. يقوم نوع جديد من مضادات الالتهاب الغير ستيروئيدية (celecoxib، rofecoxib) بتثبيط النوع 2 فقط من الإنزيم (cox-2) ذي الأهمية الأقل في عمل الغشاء المخاطي المعدي وتنخفض نسبة حدوث القرحة المعدية المصاحبة لاستخدام مضادات الالتهاب الغير ستيروئيدية إلى النصف مع استخدامه. تؤدي هرمونات الگلوكوكورتيكويد Glucocorticoids إلى ضمور الأنسجة الطلائية Epithelial Tissues. ودورهم في عملية تكون القرحة المعدية صغير إلى حد ما. هناك جدال حول دور التوتر النفسي في نشوء القرحة. لكن المؤكد أن الحروق وإصابات الرأس تؤدي إلى نشوئها (قرحة الشدة stress ulcer)، وقد تم تسجيلها لدى حالات على جهاز التنفس الاصطناعي. يؤدي التدخين إلى تصلب الشرايين وتشنج الأوعية الدموية مما يؤدي إلى نقص في التروية الدموية ينتج عنه قرحة نتيجة قصور دموي ischemia. كما يعرف عن الإفراط في استخدام المسهلات أنه يؤدي إلى نشوء القرحة الهضمية. يلعب التاريخ العائلي دورا في ظهور قرحة الاثني عشر، خصوصا إذا ترافق مع فصيلة الدم O. بينما لا تلعب الوراثة عاملا مهما في قرحة المعدة. يسبب ورم الگاسترينوما Gastrinomas أو متلازمة زولنجر إلسون (Zollinger Ellison syndrome)، وهو ورم نادر يسبب إفرازه لهرمون الغاسترين، ظهور القرحة بأعداد كبيرة وبصورة يصعب علاجها.
التشخيص
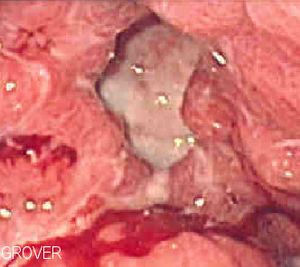
يتم التأكد من وجود القرحة الهضمية فعلا في الأشخاص المتوقع إصابتهم بها عن طريق استخدام المنظار المريئي المعدي الاثنى عشري (EGD)، أحد أنواع المناظير(المجاويف) الذي يعرف أيضا بالمنظار المعدي، من خلاله يتم تحديد موقع القرحة ودرجة خطورتها، كما أنه يرشد إلى التشخيص البديل في حال عدم وجودها. ويتم تشخيص الإصابة بالملوية البوابية بالطرق التالية:
- فحص الزفير باليوريا، ولا يتطلب استخدام المنظار.
- عملية الزرع المباشرة للبكتيريا الموجودة بالعينة المستخرجة باستخدام المنظار.
- الاكتشاف المباشر لنشاط إنزيم اليورييز (Urease) في العينة المستخرجة.
- قياس مستوى الأجسام المضادة (الأضداد) في الدم (لا يتطلب استخدام المنظار). ما يزال وصف العلاج المبيد للبكتيريا اعتماداً على النتيجة الإيجابية لوجود الأجسام المضادة في الدم فقط دون استخدام المنظار موضع جدل.
يجب ألا تغفل احتمالية وجود أحد المسببات الأخرى للقرحة، كالسرطانات الخبيثة (السرطان المعدِي)، وتحديداً في حالات تقرح الانحناء الأكبر للمعدة. كما أن السرطان نفسه غالبا يكون نتيجة تابعة للإصابة المزمنة بالملوية البوابية.
إذا ثُقبت القرحة الهضمية، فإن الهواء يتسرب من داخل الجهاز الهضمي - الذي يحتوي على كمية من الهواء دائما- إلى التجويف الصفاقي الذي لا يحتوي على الهواء عادة مما يؤدي إلى وجود غازات حرة في التجويف. فإذا ما وقف المريض منتصبا - كما في وضعية تصوير الصدر بالأشعة السينية- فإن الغاز يصعد إلى الأعلى ويشغل موقعا تحت الحجاب الحاجز. تبعا لذلك، فإن رؤية الغازات في التجويف الصفاقي في صور الأشعة السينية المأخوذة للصدر لشخص منتصب أو المأخوذة للبطن في حال الاستلقاء على الجنب دليل على وجود قرحة هضمية مثقوبة.
التشخيص التفريقي للقرحة
- قرحة هضمية
- التهاب معدي
- سرطان المعدة
- مرض الارتجاع المريئي
- التهاب البنكرياس
- التهاب المرارة
- مَغْصٌ مَرارِيّ
- أَلَمٌ رَجِيْع (مثل التهاب التامور، ذات الجنب واحتشاء عضلة القلب)
المظهر كما يرى بالعين المجردة
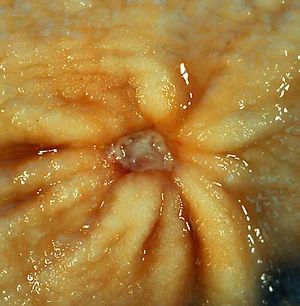
ينحصر وجود القرحة المعدية غالبا على الانحناء الأصغر فيها ويُرى كعيب " ثقب" دائري أو بيضاوي الشكل يتراوح قطره من 2 إلى 4 سنتيمترات في جدار المعدة متميز بقاعدة مصقولة وملساء وحواف قائمة الانحدار، لكن هذه الحواف لا تكون مرتفعة أو غير متناسقة كما تكون حواف الثقوب في سرطانات المعدة المتقرحة. يظهر على الغشاء المخاطي المحيط أيضا طيات شعاعية بسبب الندوب الموجودة في الجدار.
المظهر كما يرى تحت المجهر
القرحة المعدية خلل في الطبقة المخاطية من أنسجة المعدة يخترق النسيج العضلي في الطبقة المخاطية كما يخترق الطبقة العضلية الأصلية، ينتج بسبب هجوم إنزيم الببسين الحمضي acid-pepsin على الأنسجة. تظهر حواف القرحة قائمة الانحدار يتجلى فيها مظهر التهاب المعدة المزمن. في المرحلة النشطة للإصابة بالقرحة تبدي قاعدتها أربعة أطواق كما يلي : طوق مكون من المادة المفرزة الالتهابية، ثم طوق من التنكرز الشبيه بالتليف، ثم النسيج المتحبب، ثم نسيج ليفي. وقد يظهر ضمن النسيج الليفي أوعية دموية سميكة الجدار أو تحتوي على تخثرات دموية.
التشخيص التفاضلي للألم حول المعدة
تصنيف القرحة الهضمية
من الممكن أن تحدث القرحة في أعضاء مختلفة من أعضاء الجسم، منها:
- المعدة (تسمى القرحة المعدية).
- الاثنى عشر (تسمى قرحة الاثنى عشر أو القرحة العفجية).
- المريء(تسمى قرحة المرئ).
- ردب مِكَلْ (كيس صغير أو نتوء يوجد في الجزء الأخير من الأمعاء الدقيقة (المعي اللفائفي) بعد الولادة، كأثر أو بقايا من القناه السُريّة المساريقية. يعتبر من أكثر تشوهات الجهاز الهضمي حدوثا، ويوجد لدى 2%من العامة تقريبا ويكون أكثر لدى الذكور من الإناث.
قرحة الإثنى عشر
قرحة الإثنى عشر أو القرحة العفجية، تتوضع عادة في البصلة وهي المنطقة الأولى من الإثنى عشر. غالباً تكون وحيدة، ولكن قد تكون ثنائية بشكل قرحتين متقابلتين kissing ulcers أو متعددة. وتكون سطحية في الطبقة المخاطية من جدار العفج، أو عميقة في الحالات الأشد تخترق الطبقة العضلية والجدار مؤدية إلى نزف ومن ثم انثقاب كامل في الجدار. وتدل معظم الدراسات أن نسبة إصابة الرجال أكثر من النساء.
الأسباب
تحدث القرحة بعوامل عدة أهمها:
- جرثومة الملوية البوابية Helicobacter pylori (HP): وقد أصبح معروفاً أن هذه الجرثومة تسبب من 50 إلى 90% من قرحات العفج، حسب البلدان، إذ تزداد نسبة الإصابة بها في البلدان النامية. تعيش الملوية البوابية عادة بشكل كامن ضمن طبقة المخاط القلوي الذي يغطي أنسجة بطانة المعدة ويحميها، إلا أنها تأكل أحياناً الأنسجة الهضمية مسببة قرحة، وخاصة عند الأشخاص الذين أتلفوا مسبقاً بطانة المعدة ببعض المواد كدخان التبغ والكحول مما يسهل على الجرثوم اكتساح الأنسجة التالفة. وتشير الإحصائيات إلى أن شخصاً واحداً من بين كل 6 أشخاص مخموجين بهذه الجرثومة يصابون لاحقاً بالقرحة. ويزداد احتمال إيواء الجسد لها مع التقدم بالعمر بمعدل 1% كل سنة. وتدل الإحصائيات أن 20% من الأمريكيين يلتقطون العدوى في العشرينيات من عمرهم و60% يصابون بها في الستينيات. أما في سورية فإن نسبة إصابة الأصحاء بهذه الجرثومة تقدر بنحو 56.6%. وفي الإمارات بقرابة 88.7%. وعلى الرغم من عدم وضوح كيفية الانتشار لكن يبدو أن الانتقال يتم من شخص إلى آخر بالاحتكاك المباشر أو بالماء الملوث، وخاصة مع وجود عادات غذائية وصحية سيئة. وأهم عوامل الخطر: انخفاض مستوى الحياة الاجتماعي والاقتصادي، والعيش ضمن تجمعات مزدحمة، ووجود طفل في المنزل، والتعرض لقيء شخص مصاب.
- استخدام مضادات الالتهاب غير الستيروئيدية non-steroidal anti-inflammatory: وأهمها الأسبرين، والإيبوبروفين، والنابروكسين، والفولتارين وغيرها، والتي تعاكس عمل البروستاغلاندين الذي من دون حمايته تتآكل بطانة المعدة بفعل حمض المعدة المركز الموجود في عصارة المعدة، مما يؤدي إلى ظهور القرحات والسحجات والنزوف. وقد وجد أن نحو 20% ممن يتعاطون أدوية مضادات التهاب غير ستيروئيدية بانتظام يصابون لاحقاً بالقرحة.
- التدخين: يزيد النيكوتين الموجود بالتبغ من كمية حمض المعدة ونسبة تركيزه؛ مما يزيد احتمال حدوث القرحة ويُؤخر شفاءها.
- الكحول: قد يعرض الكحول بطانة المعدة للتآكل؛ مما يسبب إتعابها ونزفها.
- وقد لوحظت زيادة بسيطة في نسب حدوث القرحة عند أصحاب زمرة الدم فئة O.
الأعراض
الشكوى الرئيسة للقرحة العفجية عادة هو الألم الذي ينجم عن تأثير حموضة المعدة العالية على القرحة. ويتوضع عادة بمنطقة الشرسوف epigastric (أعلى ومنتصف البطن)، وقد يكون الألم في أعلى الظهر في المنطقة المقابلة للشرسوف. ويكون بشكل ناخز أو عاصر، وقد يوقظ المريض من نومه لشدته خاصة في الصباح الباكر؛ لأن المعدة تكون فارغة من الطعام ويكون تركيز الحمض فيها عالياً. ومن صفات الألم المميزة أنه يخف بعد الطعام ويزداد على الجوع وبعد تناول حمض من الحموض والبهارات أو الكحول والدخان. ومن صفات ألم القرحة أنه يحدث موسمياً بمعدل مرتين سنوياً، ويكون ذلك غالباً في الخريف والربيع. وقد يتظاهر الألم بشكل عسرة هضم dyspepsia أو غثيان.
المضاعفات
قد يحدث نزف من القرحة العميقة في الحالات المتطورة، ويتظاهر بشكل براز (تغوط) أسود بلون الزفت. وفي الحالات الشديدة بشكل إقياءات غامقة اللون مثل طحل القهوة. وقد تتطور إلى انسداد في البواب (مخرج المعدة) في بعض الحالات الشديدة، مؤدية إلى انحباس الطعام في المعدة وإقياءات غزيرة. وأخيراً قد تتظاهر بالانثقاب خاصة بعد تناول أدوية آلام المفاصل فتسبب حالة بطن حادة تحتاج عادة إلى جراحة إسعافية.
التشخيص
كان التصوير بالباريوم (وهو مادة سائلة بيضاء معدنية يتناولها المريض عن طريق الفم ويظهر انعكاسها بالتصوير بأشعة إكس Xـrays) هو الإجراء المتبع في تشخيص القرحة، إذ يعكس وجود ما يسمى العش القرحي، وهو تجمع للباريوم في حفرة القرحة بشكل دائرة. ولكن في أوائل السبعينيات بدأ استخدام التشخيص بالمنظار الضوئي وهو أنبوب رفيع مرن مؤلف من أكثر من 40ألف ليف زجاجي كلها فائقة النقاوة مع كاميرا في رأس الأنبوب. يدخل المنظار من الفم على الريق بعد صيام عن الطعام يدوم نحو 8ساعات وتتم دراسة المري والمعدة والعفج. وميزة هذه الطريقة، إضافة إلى أنها تجرى بالتخدير الموضعي، أنها تمكن من الرؤية المباشرة للقرحة وأخذ خزعات منها لنفي السرطان ومعالجة بعض مضاعفاتها من خلال المنظار كالنزف والانسداد. وقد بات ممكناً توثيق النتائج documents بالأجهزة المتطورة (منظار فيديو) على شريط فيديو أو أخذ صورة مباشرة. وثمة اختبارات أخرى تستخدم في تحديد وجود جرثومة الملوية البوابية وهي: الفحص بالمجهر لخزعة من المعدة تؤخذ في أثناء التنظير ورؤية الجرثومة مباشرة، أو فحص هذه الخزعة على وسط جيلاتيني مكون من مادة اليوريا، ففي حال وجود الجرثومة تحلل هذه المادة وتغير لونها وتسمى هذه الطريقة اختبار اليوريا urea test. تقدر حساسية sensitivity هذا الفحص بنحو 90%، ويعطي جواباً سريعاً في نصف ساعة. وهناك اختبار النَفَس breath test الذي تقدر حساسيته أيضاً بنحو 90%، وهو يكشف عن وجود الجرثومة بالنفخ في كيس مغلق بعد تناول سائل من دون طعم يحوي على كربون مشع يشكل جزءاً من مادة اليوريا التي تتحلل في حال وجود الجرثوم في المعدة وتخرج ذرة الكربون بشكل ثاني أكسيد الكربون في عينة النفس. وميزة هذا التحليل أنه يجرى من دون حاجة للتنظير ويفيد عادة في المتابعة بعد المعالجة للتأكد من القضاء على الجرثوم. وأخيراً تحليل الدم لكشف أضداد الجرثوم والذي لايميز عادة بين الإصابة السابقة والحالية مما يفقده فعاليته.
العلاج
تعتمد استراتيجية العلاج على القضاء على الملوية البوابية أولاً، وتخفيض تركيز حموضة المعدة ثانياً مما يساعد على تخفيف الألم ويسرع في شفاء القرحة، وأخيراً على علاج المضاعفات. وقد بات القضاء على الجرثومة سهلاً باستخدام طرائق خاصة لاستعمال الصادات تؤمن القضاء على الجرثومة خلال 10أيام بنسبة قد تصل إلى 93%، وأهم هذه الصادات هو الجمع بين الأموكساسيللين والكلاريثرومايسين مدة عشرة أيام.
وأما تخفيض الحموضة فقد تطور على مراحل عديدة فقد استخدمت بالسابق المعلقات القلوية مثل المالوكس الذي يساعد على تخفيف الألم سريعاً بتعديله حموضة المعدة مباشرة، إلا أن مفعول هذه المركبات قصير المدة لذلك انحصر استخدامها في الحالات التي يُطلب فيها تخفيف الألم المزعج سريعاً. وبعدها استخدمت مضادات مستقبلات الهيستامين التي تحصر إفراز الحمض في المعدة مثل السيميتيدين (تاگاميت) والرانيتيدين (زانتاك) والفاموتيدين والنيزاتيدين. والأفضل حالياً استخدام مثبطات مضخة البروتونproton pump inhibitors (PPI) الموجودة داخل الخلايا المفرزة للحمض في المعدة مثل الأومبرازول، ولانزوبرازول، وبانتوبرازول، وإيزوبرازول وأخيراً ميزوبرازول. ويبدو أن هذه الأدوية تثبط أيضاً الملوية البوابية. وتزول القرحة عادة خلال أسبوعين، ويتابع العلاج مدة شهر للتأكد من الشفاء التام.
وقد أصبح بالإمكان حديثاً علاج معظم المضاعفات تنظيرياً، مثل وضع مشابيك (كليبسات) agraffe معدنية على الوعاء النازف عبر المنظار الضوئي أو حقن مواد مصلِّبة تغلق الوعاء النازف. وكذلك يمكن إجراء توسيع للبواب المسدود بوساطة بالون خاص عبر المنظار أيضاً. وعلى الرغم من أنه أصبح من النادر إحالة مريض قرحة العفج إلى الجراحة، إلا أنه لا يمكن الاستغناء عنها لعلاج معظم حالات الانثقاب.
الإنذار
تزول 90% من قرحات العفج خلال 1 إلى 3أشهر. ويقلل علاج الجرثومة من نسبة عودة القرحة. وعندما يصعب شفاء القرحة، لابد من البحث عن أسباب مثل تناول الأدوية المؤذية أو الإصابة بأمراض أخرى مثل داء كرون Crohn أو متلازمة زولنجر أليسون Zollinger أو السرطان.
الوقاية ودور المريض
إن أهم وسائل الوقاية هي الابتعاد عن العوامل المخرشة للمعدة كالكحول والتدخين. وفي حال الاضطرار إلى استعمال أدوية الالتهاب غير الستيروئيدية يمكن استخدام أدوية تساعد على حماية الأنسجة المبطنة للمعدة، مثل سولكرات حيث تشكل طبقة غلاف حامية، أو استخدام دواء ميزوبريستول cytotec وهو بروستاغلاندين مصنّع يقوم محل البروستاغلاندين الأصلي المعطَل بالأدوية الالتهابية. وأخيراً وبالرغم من أنه لم يعد لحمية الطعام والتوتر النفسي الأهمية في حدوث القرحة كما كان يظن بالسابق، إلا أنه ينصح بالابتعاد عن المخرشات مثل الحمض والبهارات للتخفيف من الألم، والتخفيف من التوتر النفسي الذي يبطئ عملية الهضم مما يؤدي إلى بقاء الحمض والطعام فترة أطول في المعدة.
القرحة المعدية
ينطبق الحديث عن قرحة المعدة إلى حد بعيد على ما ذكر في قرحة العفج، ولكن يجب تمييز الفروق الآتية:
- من حيث المسببات فإضافة إلى الملوية البوابية، بات معروفاً أن الأدوية (مضادات الالتهاب غير السيتروئيدية)، والشدة stress والقلس (الارتداد) الصفراوي من الإثنى عشري إلى المعدة هي من أهم مسببات قرحة المعدة.
- تقع قرحة المعدة عادة على الانحناء الصغير، وغالباً ما تكون وحيدة وكبيرة.
- على الرغم من أن طبيعة ألم قرحة المعدة يشابه ألم القرحة العفجية، إلا أنه يأتي في العادة بعد الطعام مباشرة على عكس قرحة العفج التي يخف الألم بها بعد الطعام.
- إن علاج قرحة المعدة عادة أطول من علاج القرحة العفجية فهو يتطلب 2 إلى 3أشهر.
- إن لقرحة المعدة قابلية التطور إلى سرطان معدة في حال إهمالها، وخاصة إذا تجاوزت الـ 10مم، لذلك لابد من متابعتها بالتنظير الضوئي المتكرر وأخذ خزعات للتأكد عيانياً من شفاء القرحة على نحو كامل.
العلاج
يعالج المرضى الأصغر سنا ممن يعانون من أعراض مشابهة لأعراض القرحة غالبا بمضادات الحموضة antacids أو مضادات إفراز الهستامين 2 H2 antagonists قبل استخدام المنظار المريئي المعدي الاثنى عشري EGD. تقوم مركبات بزموت المتنوعة Bismuth compounds بتقليل العضيات أو حتى القضاء عليها نهائيا. قد يُصرف للمرضى المعالَجين بمضادات الالتهاب غير الستيروئيدية أدوية بروستاگلاندين انالوگ (prostaglandin analogue (Misoprostol لكي تمنع حدوث القرحة والتي تعتبر من العوارض الجانبية لاستخدام مضادات الالتهاب غير الستيروئيدية. إذا وجدت عدوى بالملوية البوابية فان العلاج الأمثل هو أخذ نوعين من المضادات الحيوية (مثلا: Erythromycin، Ampicillin، Amoxicillin، Tetracycline، Metronidazole) ومثبّط لمضخّات البروتونات المعويّة (proton pump inhibitor (PPI .التركيبة الأكثر كفاءة هي باستخدام Amoxicillin + Metronidazole + Pantoprazole. يتم استخدام جرعة عالية ولمدة طويلة من مثبّط لمضخّات البروتونات في حالة عدم وجود البكتريا. تؤدي المعالجة المضادة للعدوى بالملوية البوابية عادة إلى شفاء القرحة وانصراف الأعراض. في حال معاودة العدوى، يمكن معاودة العلاج بأنواع أخرى من المضادات الحيوية، مثبطات مضخات البروتونات، التدخل الجراحي (قطع العصب المبهم) في الحالات الغير مصحوبة بمضاعفات. في حال حدوث ثقب في الجدار المعدي، يتوجب التدخل الجراحي الفوري لإيقاف النزيف عن طريق الكي أو الحَقن.
الضغط النفسي والقرحة
بالرغم من أن الاكتشاف الذي يقرر أن 80% من حالات الإصابة بالقرحة سببها الإصابة بالبكتيريا، فإن هذه العدوى البكتيرية لا توضح كل أنواع القرحة، كماأن الأبحاث مستمرة النظر إلى الإجهاد أو الضغط النفسي كسبب ممكن.حيث قام الباحثون بالتحقيق في الطريقة التي يمكن بها للضغط النفسي أن يزيد من الإصابة ببكتيريا Helicobacter pylori (هذه البكتيريا هي سبب الإصابة بالقرحة).فعلى سبيل المثال فإن البكتيريا،Helicobacter pylori تعيش في بيئية حامضية، وكما هو مثبت بأن الضغط النفسي يزيد من إنتاج حامض المعدة.ولذلك فإن معرفة سبب القرحة الهضمية سوف يقدم مساهمة مهمّة للمثال النفسي الحيوي للأمراض (biopsychosocial model of disease).
كما أوضحت دراسة على مرضى القرحة في مستشفى thai بأن الإجهاد والضغط المزمن له علاقة وثيقة بخطر الإصابة بالقرحة الهضمية؛ كما أوضحت أنه إذا صاحب هذا الإجهاد عدم انتظام في أوقات وجبات الطعام فإن ذلك يعتبر عامل خطر مهم للإصابة بهذه القرحة الهضمية.
القرحة وبائياً
نسبة تفشي الملوية البوابية في البلاد الغربية تطابق الفئة العمرية المُتفَشى فيها (بمعنى 20% في عمر العشرين و 30% في عمر الثلاثين، 80% في عمر الثمانين وهكذا). أعلى نسبة تفش موجودة في دول العالم الثالث. انتقالها يتم عن طريق الطعام الملوث، المياه الجوفية الملوثة، وعن طريق لعاب الإنسان (كالتقبيل أو مشاركة أدوات الطعام). لكن وفقاَ ً لعيادة مايو Mayo Clinic فانه لا يوجد دليل على انتقال البكتريا عن طريق التقبيل. يؤدي عدد ضئيل من الحالات المصابة بعدوى بالملوية البوابية إلى تكون قرحة وعدد كبير من الحالات سيصاب بألم، عدم ارتياح أو التهاب في المعدة.
القرحة تاريخياً
في العام 1997، قامت مراكز مكافحة الأمراض واتقائها بالتعاون مع منظمات حكومية ومنشآت أكاديمية وصناعية بإطلاق حملة تثقيفية وطنية لتوعية العاملين في القطاع الصحي والمستهلكين بالعلاقة بين الملوية البوابية والقرحة الهضمية. عززت هذه الحملة من المعلومات المنتشرة عن القرحة كونها عدوى قابلة للعلاج وأن صحة المريض قبالة للتحسن بشكل كبير والحد من صرف الأموال على علاج القرحة عن طريق نشر معلومات حول العدوى بالملوية البوابية. UWA in Perth، Western Australia. John Lykoudis وهو طبيب عام من اليونان، كان يعالج مرضاه من قرحة المعدة باستخدام المضادات الحيوية زمنا قبل أن يُعرف أن البكتريا هي المسبب الرئيسي لها.
الهامش
- ^ فائز صندوق. "القرحة المعدية والعفجية". الموسوعة العربية. Retrieved 2012-02-28.
- ^ "WHO Disease and injury country estimates". World Health Organization. 2009. Retrieved Nov. 11, 2009.
{{cite web}}: Check date values in:|accessdate=(help)
المصادر
- ويكيبيديا، الموسوعة الحرة.
وصلات خارجية
- Endoscopy Video of a deep gastric ulcer
- Gastric Ulcer Radiology and Endoscopy from MedPix