انصمام رئوي
| الانصمام الرئوي Pulmonary embolism | |
|---|---|
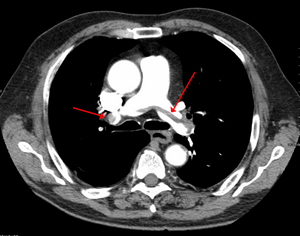 | |
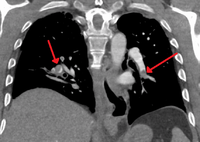
| Chest spiral CT scan with radiocontrast agent showing multiple filling defects both at the bifurcation ("saddle" pulmonary embolism) and in the pulmonary arteries. | |
| التخصص | علم الدم، طب القلب، طب الرئة |
| الأعراض | ضيق التنفس ألم الصدر، السعال المدمم[1] |
| المضاعفات | الإغماء، انخفاض ضغط الدم بشكل غير طبيعي، الوفاة المفاجئة[2] |
| البداية المعتادة | كبار السن[3] |
| عوامل الخطر | السرطان، الراحة المطولة في الفراش، التدخين، السكتة، بعض الأمراض الوراثية، العلاج بالإستروجين، الحمل، البدانة، بعد الجراحة[3] |
| الطريقة التشخيصية | حسب الأعراض، D-dimer, CT pulmonary angiography, lung ventilation/perfusion scan[4] |
| العلاج | مسيلات الدم مثل الهپارين أو الوارفارين[5] |
| التردد | ~450.000 سنوياً (الولايات المتحدة)، 430.000 (أوروپا)[6][7][8] |
| الوفيات | 50.000–200.000 سنوياً (الولايات المتحدة)[7][9] |
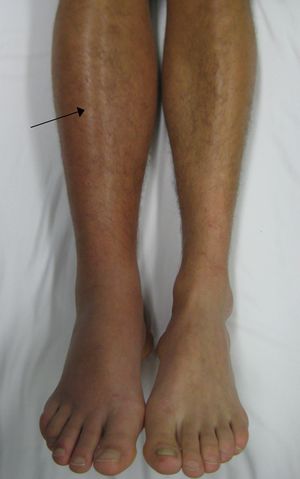
الانصمام الرئوي Pulmonary embolism (PE)، هو انسداد في أحد شرايين الرئة بمادة انتقلت من مكان آخر في الجسم عبر تيار الدم (الانصمام).[6] قد تتضمن أعراض الانصمام الرئوي ضيق التنفس، ألم الصدر، خاصة عند الشهيق، والسعال المدمم.[1] كما قد تظهر أعراض جلطة دموية في الساق، حيث تكون الساق حمراء، دافئة، متورمة، ومؤلمة.[1] وتشمل أعراض الانصمام الئروي انخفاض مستويات الأكسجين في الدم، تسارع التنفس، سرعة دقات القلب، [[وأحياناً حمى متوسطة.[10] يمكن أن تؤدي الحالات الشديدة إلى الإغماء، انخفاض غير طبيعي في ضغط الدم، والموت المفاجئ.[2]
عادة ما ينتج الانصمام الرئوي عن جلطة في الساق تنتقل إلى الرئة.[6] خطر الجلطات الدموية يتزايد جراء الإصابة بالسرطان، الراحة المطولة في الفراش، التدخين، السكتة، بعض الأمراض الوراثية، العلاج بالإستروجين، الحمل، البدانة وبعد إجراء أنواع معينة من الجراحات.[3] وهناك نسبة صغيرة من الحالات ترجع إلى الانصمام الهوائي، الدهني، أو الانصمام بالسائل السلوي.[11][12] يعتمد التشخيص على العلامات والأعراض بالإضافة إلى نتائج الفحوصات.[4] إذا كان الخطر المنخفض، فإن تحليل الدم المعروف باسم D-dimer سيحدد الحالة.[4] وفي حالات أخرى يجب اللجوء إلى CT pulmonary angiography، lung ventilation/perfusion scan، أوالموجات فوق الصوتية على الساقين للتأكد من التشخيص.[4] يُعرف الانصمام الرئوي مع التخثر الوريدي العميق deep vein thrombosis بالخثار الوريدي venous thromboembolism.[13]
تشمل الجهود للوقاية من الانصمام الرئوي بدء الحركة بأقصى سرعة بعد الجراحة، تمرين الساقين أثناء فترة الجلوس، واستخدام مسيلات الدم بعد إجراء بعض أنواع الجراحات.[14] من أدوية التخثر الشائعة لهذا الغرض الهپارين {{إنج1|Heparin]} أو الوارافرين Warafarin.[5] عادة ما يوصى بهذا لستة أشهر أو أكثر.[15] قد تتطلب الحالات الخطرة اانحلال الخثرة thrombolysis استخدام الأدوية مثل منشط الپلازمينوجين النسيجي tissue plasminogen activator، أو قد يستلزم الجراحة مثل استئصال الخثرة الرئوية pulmonary thrombectomy.[5] إذا لم تكن مسيلات الدم مناسبة، قد يستخدم مرشح الوريد الأجوف السفلي vena cava filter.[5]
يؤثر الانصمام الرئوي على حوالي 430.000 شخص سنوياً في أوروپا.[8] في الولايات المتحدة، يصاب ما بين 300.000 و600.000 شخص سنوياً،[6][7] التي تؤدي إلى وفاة ما بين 50.000 [7] و200.000 سنوياً.[9] المعدلات متشابهة بين الذكور والإناث.[3] ويشيع المرض بين الأشخاص الأكبر سناً.[3]
العلامات والأعراض
أعراض الانصمام الرئوي تشمل ما يلي:
حوالي 15% من الوفيات المفاجئة تحدث نتيجة الانصمام الرئوي.
عوامل الخطر
العوامل التي تزيد من احتمالية الإصابة بالانصمام الرئوي هي: قلة الحركة نتيجة جراحة أو كسر أو حادث أو أي إعاقة حركية، والتدخين، وموانع الحمل المحتوية على هرمون الاستروجين، وحالات الأهبة التخثرية الجينية منها والمكتسبة.
الأسباب الكامنة
الانسداد الرئوي يتسبب بفقدان مناطق فَاعِلة بِالسَّطْح الرئوي واحتشاء يتبعه زيادة في مساحة الحَيِّزُ السنخي الهَامِد مما يؤدي إلى: نَقْصُ تَأَكْسُجِ الدَّم فَرْطُ التَّهْوِيَة. وكما أن الانسداد الرئوي يقلل من مساحة المقطع العرضي للأوعية الدموية الرئوية فإنه يؤدى إلى زيادة المقاومة الوعائية الرئوية، التي بدورها، تزيد من الحُمُولَة التِلْوِيَّة للبطين الأيمن، التي إذا ما استمرت في الارتفاع ستسبب فشل البطين الأيمن، بالإضافة إلى ذلك، فإن آليات انعكاسية وخِلْطِية تساهم في زيادة انقباض الشرايين الرئوية وزيادة المقاومة الوعائية فيها.
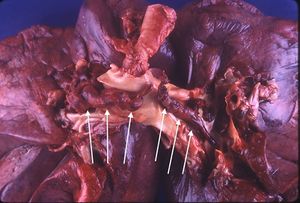
الخثار الوريدي العميق، الذي يتكون في الأوردة وينتقل إلى شرايين الرئة هو السبب الأكثر شيوعاً، وفي حالات نادرة يكون الانصمام الرئوي نتيجة بصمة من الدهن أو نقي العظم أو السائل السلوي (الصاء).
التشخيص
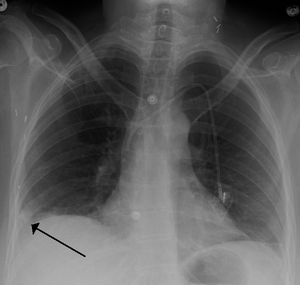
يتم من خلال الأعراض المذكورة آنفاً وعن طريق الفحوصات الشعاعية كصورة الصدر الشعاعية, والتصوير الطبقي المحوري أو من خلال الصور النووية للرئتين، والفحوصات المخبرية الأخرى التي تساعد في التشخيص تعداد الدم الكامل وسرعة تجلط الدم، كما تجرى بعض التحاليل الدموية كإجراء وقائي ومنها فحص وظائف الكبد والكلى ومعدلات الشوارد وسرعة تسفل الدم. ومسح التهوية والتروية الرئوي هو شكل من التصوير الشعاعي التشخيصي هدفه تقييم التروية والتهوية في الرئتين ويستخدم في تشخيص الانصمام الرئوي. التصوير فوق الصوتي أو التخطيط التصواتي لأوعية الساق الدموية مهم لتقييم وجود أي خثار في أوردة الساق، يعد الإثبات بالإصابة بالخثار الوريدي العميق / جلطة الساق دليلاً هاماً على القابلية العالية للإصابة بالانصمام الرئوي. تخطيط القلب الكهربائي هو إجراء روتيني لأي مريض يأتي بألم في الصدر ويستخدم لإثبات أو نفي وجود احتشاء العضلة القلبية أو الذبحة الصدرية، كما لوحظ وجود 3 علامات كلاسيكية على تخطيط القلب الكهربائي في حالات الانصمام الرئوي وهي: موجة S كبيرة على القطب الأول I موجة Q كبيرة على القطب الثالث III موجة T معكوسة على القطب الثالث III ,7-8 ,3-5.[16]
اختبارات الاحتمال
أهم طريقة لتشخيص الحالة هي الصورة السريرية، أكثر الطرق واستعمالها هي ما يعرف بـ"حرز ويلز" [17] ومعايير هذا الحرز هي:
- الاشتباه بالإصابة بالخثار الوريدي العميق / جلطة الساق. (3 نقاط)
- احتمالية التشخيص البديل هي أقل من احتمالية تشخيص الانصمام الرئوي. (3 نقاط)
- تسرع القلب. 1.5 نقطة
- استيقاف (عدم الحركة) أو أي عمل جراحي خلال الأسابيع الأربعة الماضية. (1.5 نقطة)
- تاريخ سابق بالإصابة بالخثار الوريدي العميق أو الانصمام الرئوي. (1.5 نقطة)
- نفث الدم. (1 نقطة)
- خبث سرطاني. (1 نقطة)
التفسير التقليدي
- إذا كان المجموع (الحرز) أكتر من 6 نقاط: فالقابلية عالية (59 %)[18][19]
- إذا كان المجموع (الحرز) من 2-6 نقاط: فالقابلية متوسطة (29 %)
- إذا كان المجموع (الحرز) أقل من 2 نقطة: فالقابلية منخفضة (19 %)
التفسير البديل
- إذا كان المجموع أكثر من 4 نقاط فالقابلية جيدة ويجب إجراء الفحوصات الشعاعية لتأكيد التشخيص.
- إذا كان المجموع دون 4 نقاط فالقابلية منخفضة وينصح بإجراء فحص D-Dimer للتأكد من انتفاء وجود المرض.
تحاليل الدم
من أهم التحاليل المخبرية المستخدمة في تشخيص الانصمام الرئوي فحص مستوى D-Dimer في الدم، وجود مستوى طبيعي ل D-Dimer في الدم كافٍ لنفي تشخيص الانصمام الرئوي [20]، من الفحوصات المخبرية الأخرى المستخدمة في تشخيص الانصمام الرئوي: تعداد الدم الكامل وسرعة تجلط الدم، كما تجرى بعض التحاليل الدموية كإجراء وقائي ومنها فحص وظائف الكبد والكلى ومعدلات الشوارد وسرعة تسفل الدم.
التصوير بالأشعة
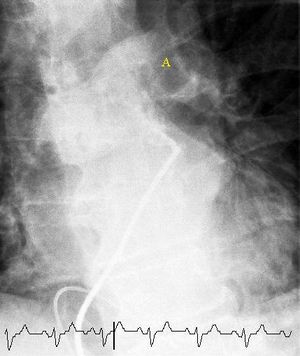
أفضل تصوير شعاعي متاح لتشخيص الانصمام الرئوي هو تخطيط الأوعية الدموية في الرئة، ولكن نظرً لكون هذا الإجراء باضعاً (Invasive) وينطوي على بعض المضاعفات الجانبية فإن استخدامه يبقى محدوداً.
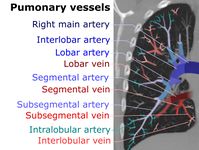
On CT scan, pulmonary emboli can be classified according to level along the arterial tree.
CT pulmonary angiography showing a "saddle embolus" at the bifurcation of the main pulmonary artery and thrombus burden in the lobar arteries on both sides.
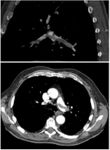
مسح التهوية/التروية الرئوي
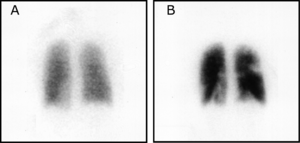
(A) After inhalation of 20 mCi of Xenon-133 gas, scintigraphic images were obtained in the posterior projection, showing uniform ventilation to lungs.
(B) After intravenous injection of 4 mCi of Technetium-99m-labeled albumin, scintigraphic images shown here in the posterior projection. This and other views showed decreased activity in multiple regions.
مسح التهوية والتروية الرئوي هو شكل من التصوير الشعاعي التشخيصي هدفه تقييم التروية والتهوية في الرئتين ويستخدم في تشخيص الانصمام الرئوي، مبدأ عمله هو كالتالي:
- الجزء المتعلق بالتهوية يتم من خلال جعل المريض يستنشق هواء يحتوي على غاز الزينون أو التكنيشيوم.
- الجزء المتعلق بالتروية يتم فحصه من خلال حقن المريض بالتكنيشيوم أو أي صبغة مشعة.
- يتم تصوير الصدر بكاميرا غاما عقب ذلك.
استخدام هذه التقنية أقل شيوعاً من الالتصوير الطبقي المحوسب للرئة وذلك لعدم توفر هذه التقنية في كل المستشفيات كما أن دقة الالتصوير الطبقي المحوسب للرئة أصبحت أعلى، تستخدم هذه التقنية حالياً في حالات الحمل والحساسية للصبغات المشعة أو اليود المشع.[21]
تخطيط كهربائية القلب
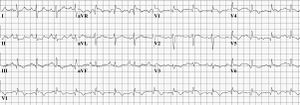
تخطيط القلب الكهربائي هو إجراء روتيني لأي مريض يأتي بألم في الصدر ويستخدم لإثبات أو نفي وجود احتشاء العضلة القلبية أو الذبحة الصدرية، كما لوحظ وجود 3 علامات كلاسيكية على تخطيط القلب الكهربائي في حالات الانصمام الرئوي وهي:
- موجة S كبيرة على القطب الأول I
- موجة Q كبيرة على القطب الثالث III
- موجة T معكوسة على القطب الثالث III
تظهر هذه العلامات لدى 20% من حالات الانصمام الرئوي ولكنها قد تظهر أيضاً في أمراض صدرية أخرى مما يجعلها غير دقيقة الأمر الذي يقلل من أهميتها التشخيصية.[22][23]
التصوير الطبقي المحوسب
التصوير الطبقي المحوسب للرئة والمصحوب باستخدام الصبغة المشعة في الوريد أصبح واسع الانتشار والاستخدام في تشخيص المرضى المشتبه بإصابتهم بالانصمام الرئوي، لهذا النوع من التصوير حساسية تبلغ 83% ودقة نوعية تصل إلى 96%.[24].[25]
تخطيط صدى القلب
الوقاية
تبدأ الوقايةُ من الانصمام الرئوي بالوقاية من التخثر الوريدي العميق. ومن المهمِّ معرفةُ ما إذا كان الشخص معرضاً لخطر الإصابة بالتخثر الوريدي العميق، واتِّخاذ خطوات تخفِّف من خطر الإصابة به. للوقايةِ من الإصابة بالتخثر الوريدي العميق والانصمام الرئوي، من المهمِّ تحريكُ عضلات الساقين عندَ الجلوس لفترة طويلة في أثناء السفر. ومن الضَّروري لمريض الجراحة أو لطريح الفراش النهوضُ من السرير والمشي حالما يستطيع. كما يُمكن أيضاً تناولُ أدوية تمنع حُدوثَ الخثرات بعدَ أنواع معيَّنة من الجراحة، وذلك وفقَ توصية الطبيب. ويجب الحرصُ على الالتزام بتعاليم الطبيب للتأكُّد من فعَّالية ما تقوم به في الوقاية من الخثرات. إذا كان المريضُ قد أُصيبَ من قَبلُ بالخُثار الوريدي العميق أو بالانصمام الرئوي، فمن الممكن اتِّخاذ خطوات أخرى للوقاية من تشكُّل خَثرات دموية جديدة. يجب مراجعةُ الطبيب بصورة منتظمة. كما يجب ارتداءُ الجوارب الضاغطة للوقاية من التورُّم المُزمن في الساقين بسبب الخُثار الوريدي العميق، وذلك تبعاً لتوصيات الطبيب. يجب الاتِّصالُ بالطبيب فوراً في حال ملاحظة أيِّ عرض من أعراض الانصمام الرئوي أو الخُثار الوريدي العميق.[27]
العلاج
العلاج عادة يكون عن طريق استخدام العقاقير المضادة للتخثر كالهيپارين والوارفرين، مع العلاج للحالة المسببة كاستخدام مرشح الوريد الأجوف السفلي، وحالات الانصمام الرئوي القاتلة تحدث في حوالي 26% من الحالات. والعلاج يتضمن أيضاً التدخل الجراحي في حالات الانصمام الرئوي الحادة يكون عبر استئصال الخثرة من شرايين الرئة وقد تراجع استخدام هذا الحل الجراحي نظراً لخطورته ونتائجه غير المشجعة، ويبقى استعمال هذا الحل مجدياً في حالات الانصمام الرئوي المزمنة والتي تسبب ارتفاع ضغط الدم الرئوي.وفي بعض الحالات يتم وضع المصفاة عادة من خلال الولوج عبر الوريد الودجي أو الوريد الفخذي ويتم تثبيت المصفاة في الوريد الأجوف السفلي قبل نقطة الالتقاء مع الوريد الكلوي. ومن الممكن استخدام انزيمات إحلال الخثرة في الحالات بالغة الخطورة من الانصمام الرئوي في حال كان التدخل الجراحي متعذراً أو غير ممكن، من المضاعفات الخطرة للعلاج حصول نزيف أو جلطة دماغية.
مضادات التخثر
في غالبية الحالات تكون مضادات التخثر عماد العلاج، الهيبارين والهيبارين ذو الوزن الجزيئي المنخفض يكونان العقار المستخدم في البداية ثم يحول المريض إلى العلاج بالوارفرين، معظم حالات الانصمام الرئوي تستدعي الادخال للمستشفى بهدف المراقبة والعلاج ويستوجب العلاج بالعقاقير مضادة التخثر المتابعة عبر فحوصات سرعة تجلط الدم وعدد الصفائح الدموية والفحص العالمي المعادل روبية هندية، عند العلاج بالوارفرين يجب ابقاء مستوى روبية هندية بين 2-3 وبين 2.5-3.5 في حال كان المريض قد تعرض لحالة انصمام رئوي أو خثار وريدي عميق سابقاً.
- يعطى المريض الهيبارين داخل المستشفى في المرحلة المبكرة من العلاج.
- يتم استبدال الهيبارين بالوارفرين خلال الأيام الخمسة الأولى من العلاج.
- قد يضطر المريض إلى الاستمرار على الهيبارين وعدم التحويل إلى الوارفرين في حالة الحمل أو الحساسية لعقار الوارفرين.
- يستمر العلاج بالعقاقير المضادة للتخثر لمدة 3-6 أشهر في حال عدم وجود إصابة سابقة بالانصمام الرئوي أو الخثار الوريدي العميق، وفي حال وجود إصابة سابقة بأي منهم يكون العلاج بمضادات التخثر لازماً مدى الحياة.
احلال التخثر
يتم استخدام انزيمات إحلال الخثرة في الحالات بالغة الخطورة من الانصمام الرئوي في حال كان التدخل الجراحي متعذراً أو غير ممكن، من المضاعفات الخطرة للعلاج حصول نزيف أو جلطة دماغية.[28]
مرشح الوريد الأجوف السفلي
يتم وضع مصفاة في الوريد الأجوف السفلي عندما يكون العلاج بمضادات التخثر غير ممكن، يتم وضع المصفاة عادة من خلال الولوج عبر الوريد الودجي أو الوريد الفخذي ويتم تثبيت المصفاة عادة في الوريد الأجوف السفلي قبل نقطة الالتقاء مع الوريد الكلوي.[29]
الجراحة
التدخل الجراحي في حالات الانصمام الرئوي الحادة يكون عبر استئصال الخثرة من شرايين الرئة وقد تراجع استخدام هذا الحل الجراحي نظراً لخطورته ونتائجه غير المشجعة، ويبقى استعمال هذا الحل مجدياً في حالات الانصمام الرئوي المزمنة والتي تسبب ارتفاع ضغط الدم الرئوي.
علم الأوبئة
مآل المرض
التكهن يعتمد على عاملين الأول على السبب والأمراض الكامنة, والثاني على سرعة التشخيص والعلاج المناسب. حوالي 10٪ من المرضى الذين يصابون بالانسداد الرئوي يموتون في غضون الساعة الأولى من حدوث الحالة, وحوالي 30٪ تموت بعد ذلك بسبب انْصِمام راجِع أو متكرر, ويمكن تقسيم وفيات الانسداد الرئوي الحاد إلى تصنيفين أو نوعين: الانسداد الرئوي الجسيم والانسداد الرئوي المحدود , وفيات لمرضى الانسداد الرئوي الجسيم عادة تتراوح بين 30٪ و 60٪، وغالبية الوفيات تحدث في الساعات الأولى من التشخيص والعلاج. أما الانسداد الرئوي المحدود وهو الأكثر شيوعا فمعدل الوفيات يكون عادة أقل من 5٪ في غضون الستة أشهر الأولى من العلاج المضاد للتخثر. ومعدل الجلطات الدموية الراجعة أو المتكررة أقل من 5٪ خلال هذه الفترة. مع ذلك، تصل إلى 30٪ بعد 10 سنوات الإصابة الأولى.
التعايش مع المرض
ينبغي التأكيد على أهمية الإلتزام بالنظام العلاجي والتأكد مرارا وتكرارا من تطبيقه بشكل صحيح ويجب تعليم المريض حول ما يجب القيام به في حال وجود أي مضاعفات خاصة النزف. جراء استخدام الوارفارين أو الهيبارين بعد خروجه من المستشفى، وينبغي تنبيهه بشأن التداخلات والتفاعلات المحتملة بين هذه الأدوية وغيرها من الأدوية التي قد يضطر المريض لاستخدامها لاحقاً.
معدل الوفاة المتوقع
المصادر
- ^ أ ب ت "What Are the Signs and Symptoms of Pulmonary Embolism?". NHLBI. July 1, 2011. Archived from the original on 9 March 2016. Retrieved 12 March 2016.
{{cite web}}: Unknown parameter|deadurl=ignored (|url-status=suggested) (help) - ^ أ ب Goldhaber SZ (2005). "Pulmonary thromboembolism". In Kasper DL, Braunwald E, Fauci AS, et al. (eds.). Harrison's Principles of Internal Medicine (16th ed.). New York, NY: McGraw-Hill. pp. 1561–65. ISBN 0-07-139140-1.
- ^ أ ب ت ث ج "Who Is at Risk for Pulmonary Embolism?". NHLBI. July 1, 2011. Archived from the original on 15 February 2016. Retrieved 12 March 2016.
{{cite web}}: Unknown parameter|deadurl=ignored (|url-status=suggested) (help) - ^ أ ب ت ث "How Is Pulmonary Embolism Diagnosed?". NHLBI. July 1, 2011. Archived from the original on 7 April 2016. Retrieved 12 March 2016.
{{cite web}}: Unknown parameter|deadurl=ignored (|url-status=suggested) (help) - ^ أ ب ت ث "How Is Pulmonary Embolism Treated?". NHLBI. July 1, 2011. Archived from the original on 9 March 2016. Retrieved 12 March 2016.
{{cite web}}: Unknown parameter|deadurl=ignored (|url-status=suggested) (help) - ^ أ ب ت ث "What Is Pulmonary Embolism?". NHLBI. July 1, 2011. Archived from the original on 12 March 2016. Retrieved 12 March 2016.
{{cite web}}: Unknown parameter|deadurl=ignored (|url-status=suggested) (help) - ^ أ ب ت ث Rahimtoola A, Bergin JD (February 2005). "Acute pulmonary embolism: an update on diagnosis and management". Current problems in cardiology. 30 (2): 61–114. doi:10.1016/j.cpcardiol.2004.06.001. PMID 15650680.
- ^ أ ب Raskob, GE; Angchaisuksiri, P; Blanco, AN; Buller, H; Gallus, A; Hunt, BJ; Hylek, EM; Kakkar, A; Konstantinides, SV; McCumber, M; Ozaki, Y; Wendelboe, A; Weitz, JI; ISTH Steering Committee for World Thrombosis, Day (November 2014). "Thrombosis: a major contributor to global disease burden". Arteriosclerosis, Thrombosis, and Vascular Biology. 34 (11): 2363–71. doi:10.1161/atvbaha.114.304488. PMID 25304324.
- ^ أ ب Kumar V, Abbas AK, Fausto N, Mitchell RN (2010). Basic Pathology. New Delhi: Elsevier. p. 98. ISBN 978-81-312-1036-9.
- ^ Tintinalli, Judith E. (2010). Emergency Medicine: A Comprehensive Study Guide (Emergency Medicine (Tintinalli)) (7 ed.). New York: McGraw-Hill Companies. p. 432. ISBN 0-07-148480-9.
- ^ "What Causes Pulmonary Embolism?". NHLBI. July 1, 2011. Archived from the original on 7 April 2016. Retrieved 12 March 2016.
{{cite web}}: Unknown parameter|deadurl=ignored (|url-status=suggested) (help) - ^ Pantaleo, G; Luigi, N; Federica, T; Paola, S; Margherita, N; Tahir, M (2014). "Amniotic fluid embolism: review". Current Pharmaceutical Biotechnology. 14 (14): 1163–7. doi:10.2174/1389201015666140430161404. PMID 24804726.
- ^ "Other Names for Pulmonary Embolism". July 1, 2011. Archived from the original on 16 March 2016. Retrieved 12 March 2016.
{{cite web}}: Unknown parameter|deadurl=ignored (|url-status=suggested) (help) - ^ "How Can Pulmonary Embolism Be Prevented?". NHLBI. July 1, 2011. Archived from the original on 7 April 2016. Retrieved 12 March 2016.
{{cite web}}: Unknown parameter|deadurl=ignored (|url-status=suggested) (help) - ^ "Living With Pulmonary Embolism". July 1, 2011. Archived from the original on 7 April 2016. Retrieved 12 March 2016.
{{cite web}}: Unknown parameter|deadurl=ignored (|url-status=suggested) (help) - ^ انسداد رئوي، الطبي
- ^ Neff MJ (2003). "ACEP releases clinical policy on evaluation and management of pulmonary embolism". American family physician. 68 (4): 759–60. PMID 12952389.
- ^ Stein PD, Woodard PK, Weg JG, Wakefield TW, Tapson VF, Sostman HD, Sos TA, Quinn DA, Leeper KV, Hull RD, Hales CA, Gottschalk A, Goodman LR, Fowler SE, Buckley JD (2007). "Diagnostic pathways in acute pulmonary embolism: recommendations of the PIOPED II Investigators". Radiology. 242 (1): 15–21. doi:10.1148/radiol.2421060971. PMID 17185658.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ^ Yap KS, Kalff V, Turlakow A, Kelly MJ (2007). "A prospective reassessment of the utility of the Wells score in identifying pulmonary embolism". Med. J. Aust. 187 (6): 333–6. PMID 17874979.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ^ Bounameaux H, de Moerloose P, Perrier A, Reber G (1994). "Plasma measurement of D-dimer as diagnostic aid in suspected venous thromboembolism: an overview". Thromb. Haemost. 71 (1): 1–6. PMID 8165626.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ^ JAMA. 298 (23). doi:10.1001/jama.298.23.2743. PMID 18165667.
{{cite journal}}: Missing or empty|title=(help); Unknown parameter|السنة=ignored (help); Unknown parameter|الصفحات=ignored (help); Unknown parameter|العنوان=ignored (help); Unknown parameter|المؤلف=ignored (help) - ^ J Am Med Assoc. 104.
{{cite journal}}: Missing or empty|title=(help); Unknown parameter|السنة=ignored (help); Unknown parameter|الصفحات=ignored (help); Unknown parameter|العنوان=ignored (help); Unknown parameter|المؤلف=ignored (help) - ^ Am. J. Cardiol. 86 (7). doi:10.1016/S0002-9149(00)01090-0. PMID 11018210.
{{cite journal}}: Missing or empty|title=(help); Unknown parameter|السنة=ignored (help); Unknown parameter|الشهر=ignored (help); Unknown parameter|الصفحات=ignored (help); Unknown parameter|العنوان=ignored (help); Unknown parameter|المؤلف=ignored (help) - ^ Schaefer-Prokop C, Prokop M (2005). "MDCT for the diagnosis of acute pulmonary embolism". European radiology. 15 Suppl 4: D37–41. PMID 16479644.
- ^ Stein PD, Fowler SE, Goodman LR; et al. (2006). "Multidetector computed tomography for acute pulmonary embolism". N. Engl. J. Med. 354 (22): 2317–27. doi:10.1056/NEJMoa052367. PMID 16738268.
{{cite journal}}: Explicit use of et al. in:|author=(help)CS1 maint: multiple names: authors list (link) - ^ أ ب "UOTW #2 Answer - Ultrasound of the Week". Ultrasound of the Week. Archived from the original on 12 January 2017. Retrieved 27 May 2017.
{{cite web}}: Unknown parameter|deadurl=ignored (|url-status=suggested) (help) - ^ موسوعة الملك عبدالله بن عبدالعزيز العربية للمحتوى الصحي
- ^ Cochrane Database Syst Rev (2). doi:10.1002/14651858.CD004437.pub2. PMID 16625603.
{{cite journal}}: Missing or empty|title=(help); Unknown parameter|السنة=ignored (help); Unknown parameter|الصفحات=ignored (help); Unknown parameter|العنوان=ignored (help); Unknown parameter|المؤلف=ignored (help) - ^ N Engl J Med. 338 (7). doi:10.1056/NEJM199802123380701. PMID 9459643.
{{cite journal}}: Missing or empty|title=(help); Unknown parameter|السنة=ignored (help); Unknown parameter|الصفحات=ignored (help); Unknown parameter|العنوان=ignored (help); Unknown parameter|المؤلف=ignored (help)
وصلات خارجية
| Classification | |
|---|---|
| External resources |