عظم
| ' | |
|---|---|
 عظمة تعود إلى العصر الجليدي الپليستوسيني لنوع منقرض من الفيلة. | |
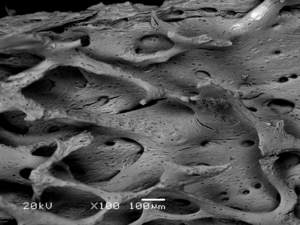
 مسح بالمجهر الإلكتروني لعظمة بتكبير 10.000. | |
| Identifiers | |
| MeSH | D001842 |
| TA98 | A02.0.00.000 |
| TA2 | 366, 377 |
| TH | TH {{{2}}}.html HH3.01.00.0.00001 .{{{2}}}.{{{3}}} |
| FMA | 5018 |
| المصطلحات التشريحية | |
العظم bone، هو عضو صلب يشكل جزء من الهيكل العظمي الفقري. تقوم العظام بدعم وحماية الكثير من أعضاء الجسم، وتنتج خلايا الدم الحمراء والبيضاء، تخزين المعادن وذلك التميكن من الحركة. النسيج العظمي هو أحد أنواع الأنسجة الضامة الكثيفة. يأخذ العظام أشكال وأحجام متنوعة ولديه بنية داخلية وخارجية معقدة. تتميز العظام بوزنها الخفيف مع قوتها وصلابتها، وتقوم بوظائف متعددة. النسيج العظمي المتمعدن هو واحداً من نوعين - القشري والاسفنجي ويمنحها الصلابة والبنية الخارجية ثلاثية الأبعاد الشبيهة بالمرجان. يشتمل العظم على أنواع أخرى من الأنسجة ومنها النخاع، البطانة، السمحاق، الأعصاب، الأوعية الدموية والغضاريف.
العظم هو نسيج نشط يتكون من خلايا مختلفة. تعمل بانيات العظم على تخليق ومعدنة العظم؛ وتقوم الخلايا والناقضات العظمية باستيعاب النسيج العظمي. للمادة الممعدنة للنسيج العظمي محتوى عضوي يتكون بصفة رئيسية من الكولاجين ومحتوى غير عضوي من المعادن العظمية التي تتكون من عدة أملاح.
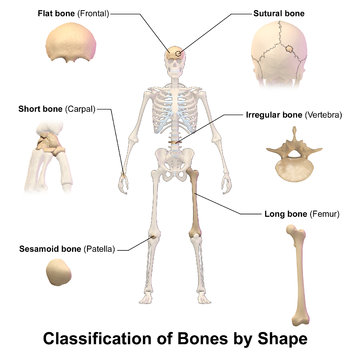
عند ميلاده، يحتوي جسم الإنسان على أكثر من 270 عظمة،[1] لكن الكثير منها تندمج معاً أثناء النمو، مخلفة 206 عظمة منفصة في جسم الإنسان البالغ؛[2] ولا يشمل هذا العظام السمسمية. أكبر عظمة في الجسم هي عظمة الفخذ وأصغر عظمة هي الركاب داخل الأذن الوسطى.
. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . .
التركيب
يتكون العظم من عناصر خلوية وخلالية وتدعى أيضاً بالمادة الأساسية، تشمل العناصر الخلوية على الخلايا بانية العظم والخلايا العظمية والخلايا ناقضة العظم، وتتوضع المادة الخلالية بين الخلايا، وتحتوي على مواد عضوية organic تمثل الألياف الغرائية فيها نسبة 95%، وتعطي العظم صفة القوة والمرونة، وتحتوي أيضاً على مواد غير عضوية تمثل ثلثي وزن العظم وتتكون من85% فوسفات الكلسيوم و10% فحمات الكلسيوم وكمية قليلة من فلور الكلسيوم وفلور المغنيزيوم، وتأخذ في النهاية شكل بلورات الآبيتيت المائعة التي تعطي العظم صفة القساوة والصلابة، وتجعله قادراً على تحمل ما يرتكز عليه من عضلات وأوتار وثقل، ومنع الضرر والأذى بالأعضاء الحيوية، فالجملة العصبية المركزية من دماغ ونخاع شوكي تكون محفوظة في داخل القحف والقناة الفقرية، والقلب والرئتان في جوف الصدر، ومركز تصنيع الدم في نقي العظام. إن هذه الوظائف الميكانيكية للعظم لا تقلل من أهميته الرئيسة التي تتصف بأنه المخزن الأساسي الذي يزود الدم بشوارد الكلسيوم، لتبقى نسبه ثابتة، وتقوم بوظيفتها الحيوية في عملية التخثر الدموي والتقلص العضلي وعمل الخمائر والترابط الخلوي ونفوذية الغشاء الخلوي.
التركيب الطبقي
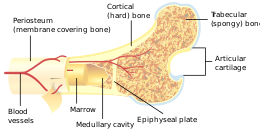
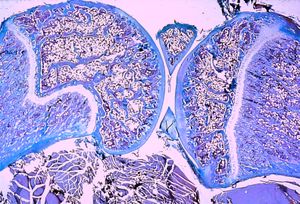
يُمَيَّزُ في العظم نوعان: العظم الاسفنجي spongy bone، والعظم الكثيف dense bone ويشاهدان سوياً في عظم واحد. ففي العظم الطويل يتمركز العظم الاسفنجي في منطقة المشاشة epiphysis والعظم الكثيف في الجدل diaphysis وعلى سطح المشاشة، أما في العظام المسطحة فيكون العظم الاسفنجي في الوسط والعظم الكثيف في السطوح الخارجية.
يستر العظم طبقة تدعى السمحاق periosteum، تتشكل من ورقة خارجية مكونة من ألياف ضامة وداخلية مؤلفة من عناصر خلوية لها القدرة على التحول إلى خلايا عظمية في أثناء النمو وفي حالات ترميم العظم. لايُشاهد السمحاق في السطوح المفصلية والرَضَفة patella وفي مناطق ارتكاز الأوتار والأربطة.
تبطن السطوح الداخلية للعظم طبقة تدعى السمحاق الداخلي endosteum، وتتألف من نسيج شبكي كثيف وعناصر مكونة للدم.
العظم القشري
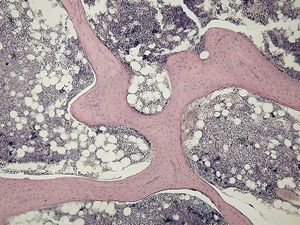
العظم الاسفنجي
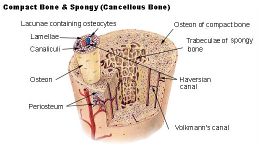
يشاهد العظم الإسفنجي مجهرياً على شكل حجب عظمية (ترابيق) trabeculae متشابكة بعضها ببعض على نحو عشوائي تاركة فيما بينها فراغات مملوءة بالعناصر الدموية، أما في العظم الكثيف فيلاحظ أن الكتلة الخلوية أقل من المادة الخلالية المتكلسة وتدعى بمطرِق العظم bone matrix. تتوضع العناصر الخلالية على شكل طبقات أو صفاحات lamella منظمة ومتساوية المسافة فيما بينها تاركة فجوات صغيرة (جوبات) lacuna تحصر في داخلها الخلايا العظمية ويخرج منها قنيات canaliculi يتصل بعضها ببعض حتى تصل إلى نقي العظم bone marrow لتستمد منه التغذية، وتأخذ الصفاحات العظمية ثلاثة نماذج من التوضع: توضع دائري حول أقنية وعائية طويلة وتسمى بالنظام الهاڤرسي Haversian system، وصفاحات خلالية interstitial system تتوضع ما بين وحدات الصفاحات الهاڤرسية، وصفاحات محيطية دائرية circumferential lamellae تتوضع تحت طبقة السمحاق وتحيط بالعظم دون انقطاع.
تدعى الأقنية الطويلة بالأقنية الهاڤرسية Haversian canals، وتمر فيها الأوعية الدموية، تتصل هذه الأقنية فيما بينها بأقنية معترضة مائلة تدعى أقنية فولكمان Volkman‘s canals توفر الاتصال بدءاً من محيط العظم، إلى قناة النقي في مركز العظم.
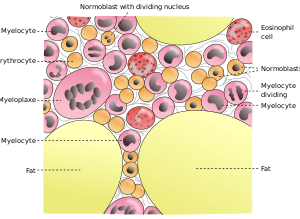
النخاع
التكوين
الخلايا
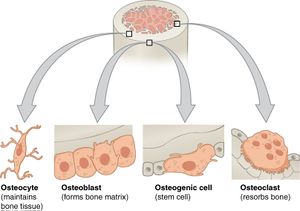
هناك أربعة طرز من الخلايا تتواجد في العظم. أ – الخلايا مولدة العظم Estrogenic (or Ostroprogenitor) Cells: تنشا هذه الخلايا من خلايا ميزنكيمية إبتدائية، وهي توجد ففي السمحاق الخارجي والسمحاق الداخلي وبطانة قنوات هافرس. وتبدو الخلايا مولد العظم مغزلية الشكل ، تحتوي على أنوية باهتة الصباغة بيضاوية.
ب – خلايا أوستيوبلاست The Osteoblasts:
تنشأ هذه الخلايا من الخلايا مولدة العظم ، وقد تكون خلايا الأوستيوبلاست طبقة طلائية من خلايا مكعبانية على أسطح العظم النامي.
وخلية الأوستيوبلاست مكعبانية الشكل أو بيضاوية الشكل تحتوي على نواة كبيرة لامركزية وسيتوبلازم قاعدي كثيف الصباغة، ويحمل سطح الخلية زوائد سيتوبلازمية تلامس خلايا الأوستيوبلاست المجاورة، وتكون ما يعرف بإسم "إرتباطات الفجوة".
وخلايا الأوسيتوبلاست مسئولة عن تخليق وإفراز المكونات العضوية لموجد العظم ، كما أن هذه الخلايا تظهر نشاط لإنزيم الفوسفاتيز القاعد، الذي يللعب دورا في ترسيب إملاح الكالسيوم في الموجد.
ج – خلايا الأوستيوسايت The Osteosytes :
هذه خلايا عطمية ناضجة تنشأ من خلايا الأوسيتوبلاست، وتطمر في موجد العظم حيث تقع داخل تجاويف صغيرة "فجوات". وخلايا الأوستيوبلاست مبططة وتوائم الفجوات التي تتواجد داخلها. وأنويتها مبططة والسيتوبلازم بها قاعدي باهت الصباغة. وتمتد من خلايا الأوستيوبلاست تفرعات سيبتوبلازمية خلال الموجد في ممرات تسمى "قنيات"، تمتد خارجة من المحافظ. وتتلامس تفرعات خلايا الأوستيوسايت المتجاورة مع بعضها البعض.
وتفرز هذه الخلايا مادة ضرورية للمحافظة على موجد العظم.
د – الخلايا هادمة العظم The Osteoclasts : من المحتمل أن الخلايا هادمة العظم تنشأ عن طريق إندماج خلايا طراز من خلايا الدم البيضاء، المعروف بإسم مونوسايت Monosytes. والخلايا هادمة العظم كبيرة عملاقة عديدة الأتنوية، لها سيتوبلازم حامضي باهت الصباغة، ذو مظهر رغوي بسبب وجودة كثير من الفجوات. ولسطح الخلايا المواجه لموجد العظم تجاعيد غير منتظمة، تعرف بإسم "الحافة الفرجونية" أو الحافة المتعضنة. وتوجد الخلايا هادمة العظم في إنخفاضات على سطح العظم تعرف بإسم "فجوات هاوشبHowship’s Lacunae ". وتسهم الخلايا هادمة العظم بنشاط في تآكل وإمتصاص العظم، وهي العملية المرتبطة بالتشكيل المستمر للعظم.
الخلايا الخارجية
يوجد العظم على هيئتين حسب النظام البنائي للكولاجين الذي سيشكل هيئة العظم وهما:
1 – العظم المنسوج Woven Bone:
هو هيئة غير ناضجة من العظم تتميز بالتعضي العشوائي "المنسوج" لألياف الكولاجين به. ويتعبر العظم المنسوج أول عظم يتكون خلال النمو الجنيني ، وكذل خلال عملية إلتئام العظم.
2 – العظم الصفائحي Lamellar Bone:
هو عظم كامل التكوين يتميز بالتعضي المنتظم لألياف الكولاجين به، في صفائج متوازية أو متمركزة. ويصنف العظم الصفائجي إلى عظم كثيف "عاجي" يبدو صلبا، وعظم شكبي "إسفنجي" بدو على صورة حواجز عظمية متفرعة غير منتظمة الشكل. ويظهر طرازا العظم الصافئحي في القطاع الطولي لعظم طويل مثل الفخذ. وتسمى قصبة العظم الطويل "ساق العظم" ، ويطلق على كل من طرفي التمفصل المنتفخين إسم "كردوس ". ويتكون ساق العظم من أسطوانة مجوفة سميكة الجدران من العظم الكثيف ، لها بطانة من طبقة رقيقة من العظم الإسنفجي. وبساق العظم تجويف مركزي ممتلئ بنخاع العظم. ويتكون الكردوس بصفة أساسية من عظم إسفنجي يحاط بطبقة رقيقة من عظم كثيف ، يغطي بحماية لسطحه من غضروف زجاجي يسمى "غضروف مفصلي". ويتميز العظم الإسفنجي للكردوس بوجود نخاع عظم أحمر. ويغلف السطح الخارجي للعظم بغشاء من نسيج ضام غني بالإمداد الدموي، يعرف بإسم "السمحاق الخارجي" تتصل به العضلات والأوتار والأربطة. ويغلف السطح الداخلي للعظم بغشاء رقيق يسمى "السمحاق الداخلي".
. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . .
الأنواع
العظم الكثيف
توضح الدراسات المجهرية لقطاع عرضي في ساق عظم طويل منزوعة الكالسيوم أن العظم الكثيف يتكون من أربعة أنظمة صفائحية، هي:
1 – الصفائح المحيطية الخارجية The Outer Circumferential Lamellae: وهذه عدة طبقات من صفائح عظمية وتكون الجزء الخارجي من العظم الكثيف، وتقع تحت السمحاق الخارجي مباشرة. وتنشأ حزم من ألياف كولاجينية من السمحاق الخارجي ، وتتخلل الصفائح المحيطية الخارجية وكذا مادة العظم ، وبهذا تعمل على تثبيت السمحاق الخارجي بالعظم الواقع أسفله بإحكام.
2 – الصفائح المحيطية الداخلية Inner Circumferential Lamellae:
وهذه صفائح عطمية تكون الجدار الداخلي للعظم الطويل، وهي تجاور المسحاق الداخليا لذي يحيط بتجويف نخاع العظم.
3 – أنظمة هاڤرس Haversian Systems:
وهذه وحدات تشبه الأعمدة من عظم صفائحي، تتجه بإمتداد المحور الطولي للعظم ، وتقع بين الصفائح المحيطية الخارجية والداخلية.
ويتكون كل نظام هفرسي من طبقات عظمية "[صفائح عظمية]" متمركزة معا حول قناة هافرس ، التي تحتوي على نسيج ضام رقيق وأوعية دموية وأوعية ليفية وأعصاب.
وتقع خلايا الأوستيوسايت في فجوات لوزية الشكل ، مرتبة في حلقات متمركز داخل الصفائح الدموية. ويخرج من حول كل فجوة من القنيات التيت تحتوي على زوائد سيتوبلازمية دقيقة لخلايا الأسيتوسايت ، لكي تتشابك مع تلك الخاصة بالفجوات المجاورة ، وتفتح بعض القنيات في قنوات هافرس وتجويف نخاع العظم.
وتوفر القينات ممرات لدوران السائل خارج خلوي وإنتشار مواد التحول الغذائب بين التجاويف والأوعية الدموية بقنوات هافرس. وتتصل قنوات هافرس بعضها ببعض بكل من اسلمحاق الخارجي وتجويف نخاع العظم عن طريق "قنوات فولكمان" ، التي تتجه مائلة على قنوات هافرس خلال موجد العظم.
وعلى عكس قنوات هافرس .. فإن قنوات فولكمان لا تحاط بصفائح عظمية متمركزة معا ، وتمر الأوعية الدموية والأعصاب من السمحاق الخارجي والسمحاق الداخلي ، لتصل إلى قنوات هافرس عن طريق قنوات فولكمان.
4 – الصفائح البينية Interstitial Lamellae:
هذه مناطق صغيرة مثلثة أو غير منتظمة الشكل من الصفائح العظمية، تملأ الحيزات بين أنظمة هافرس.
السمحاق الخارجي
يتكون السمحاق الخارجي The Periosteum من طبقتين ليستا منفصلتين تماما عن بعضهما.
أ – الطبقة الليفية الخارجية Outer Fibrous Layer تتكون من نسيج ضام ليفي كثيف وأوعية دموية وألياف عضلية.
ب – الطبقة مولدة العظم الداخلي Inner Fibrous Layer تتكون هذه الطبقة من ألياف كولاجين أكثر تكفككا ، ومن الخلايا مولدة العظم وخلايا فيبروبلاست.
السمحاق الداخلي
السمحاق الداخلي Endosteum، يماثل هذا السمحاق الطبقة الداخلية مولدة العظم في السمحاق الخارجي. وتوجد بها خلايا مولدة العظم وخلايا أوستيوبلاست ،والخلايا الأولى هي المسئولة عن نمو العظم وتشكيله المستمر وكذا إصلاح كسور العظم.
المصطلحات
التطور
إن العظم - بما يتمتع به من طاقة كامنة وفعالية دائمة ـ يستطيع في حالات الكسور ترميم نفسه بتشكيل عظم جديد في منطقة الكسر أكثر قوة وصلابة من العظم الأساسي، كما أن الفعالية العظمية تساعد المتخصصين في الجراحة العظمية على إجراء العمليات التصنيعية التي تساعد على إصلاح التشوهات العظمية.
للتغذية والفيتامينات والهرمونات أثرٌ كبير في نمو العظام ونضوجها وأي نقص أو زيادة فيها يعرضها إلى حالات مرضية مختلفة.
ويعتمد نمو الهيكل العظمي، أكثر من غيره من الأنسجة، على المواد الغذائية الغنية بالمعادن والفيتامينات، ويسبب سوء التغذية نقص الكلسيوم أو الفوسفور اللذين يؤديان إلى تخلخل rarefaction العظام واحتمال كسرها. هذا وللفيتامين D دور مهم في امتصاص الكلس من الأمعاء، وإن نقصه يقلل من نسبة وجوده ووجود الفوسفات في المصورة الدموية ويسبب هذا النقصان داء الرخد rickets عند الأطفال محدثاً تشوهات عظمية كتقوس الساقين والشكل الزورقي للصدر وتغير أبعاد أقطار الحوض الذي قد يسبب صعوبة الولادة عند النساء، ويؤدي نقص الكلس عند الكهول إلى تلين العظام osteomalacia التي تعرض صاحبها إلى الكسور التلقائية، وإلى قصر القامة نتيجة لتحدب الظهر وتقوس الساقين.
أما نقص الفيتامين C فيؤدي إلى تبدلات في النسيج المتوسطي تنقص فيها العناصر الليفية الغرائية في المادة الخلالية للعظم مما يؤخر نمو العظم واندمال كسوره.
يؤخر عوز الفيتامين A من سرعة نمو الهيكل العظمي، واتساع جوف القحف والقناة الفقرية، مما يجعلهما غير متناسبين مع نمو الدماغ والنخاع الشوكي فيسبب إصابات عصبية خطيرة في المستقبل، وتؤدي زيادة تناول الفيتامين A قبل البلوغ إلى تكلس مبكر لغضاريف الاتصال ومن ثمَّ إلى توقف النمو طولاً.[3]
إن الهرمونات وخاصة هرمون الدريقات (جارات الدرق) parathyroid hormone يؤثر في ثبات نسبة الكلس في الدم، لأن نقصه يسبب سحب الكلس من الدم ليتوضع على العظام، وتؤدي زيادته إلى امتصاص الكلس من العظام وارتفاع نسبته في الدم مسبباً تليناً عظمياً ومن ثمَّ كسوراً تلقائية.
أما هرمون النمو الذي يفرزه الفص الأمامي من الغدة النخامية pituitary فإن زيادته تؤخر التحام غضاريف الاتصال مسبباً داء العملقة gigantism ونقصه يسرع من التحامها فيؤدي إلى القصر وإلى داء القزامة dwarfism التي تشاهد أيضاً في قصور هرمون الدرق.
ولنشاط الهرمونات الجنسية أثر في نمو العظم ونضوجه، فارتفاعها يسبب البلوغ المبكر، ومن ثَمَّ تعظم غضاريف الاتصال على نحو مبكر أيضاً.
التعظم داخل الغشاء
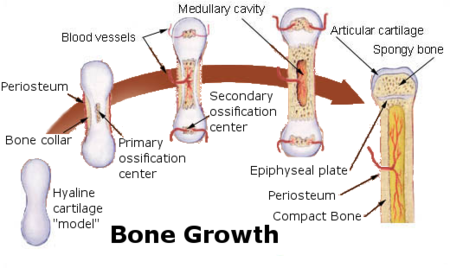
يتم تشكل العظم إما بطريقة التعظم الغشائي intramembranous bone formation عن طريق تشرب النسيج اللحمي المتوسطي mesenchymal tissue بالمواد الكلسية، ويُشَاهَدُ في بعض عظام القحف، أو بطريقة التعظم الغضروفي intracartilaginous bone formation، وذلك على حساب تشرب الغضروف الزجاجي hyaline cartilage بالمواد الكلسية، بعد مراحل من التبدلات الخلوية، يتوقف العظم عن النمو في سن معينة بعد البلوغ، وذلك بتعظم غضاريف الاتصال التي تتوضع ما بين المشاشة وجسم العظم، وبإنغلاقها وتعظمها يتوقف النمو طولاً.
تتضمّن عملية التعظم داخل العشاء إستبدال أغشية الأنسيجة الرابطة الصفائحية بالنسيج العظمي. العظام المتكونة بهذا الأسلوب تدعى عظام داخل الغشاء. و تشمل بعض العظام المستوية في الجمجمة وبعض العظام الغير منتظمة. عظام المستقبل تشكّل أولا كأغشية من أنسجة رابطة. تهاجر خلايا الأوستيوبلاستس إلى هذه الأغشيةِ وتحيط نفسها بهيكل شبكي عظمي. خلايا الأوستيوبلاستس المحاطة بالهيكل الشبكي تسمى أوستوسايتس.
التعظم الغضروفي
طريقة تعظّم الغضروفي تتم عن طريق إستبدال الغضاريف بالنسيج العظمي. أغلب العظام في الهيكل العظمي تتشكّل بهذا الإسلوب. تدعى هذه العظام بعظام الغضروف. في هذه العملية، العظام تشكّل أولا كقوالب من الغضاريف. أثناء الشهرِ الثالث بعد التلقيح، الأوعية الدموية و خلايا الأوستيوبلاستس تخترق perichondrium المحيط بقوالب الغضاريف و تتحول perichondrium إلى periosteum. حيث تشكل خلايا الأوستيوبلاستس ياقة من العظم المضغوط حول diaphysis. في نفس الوقت، الغضروف في مركز diaphysis يبدأ بالتحلل. و تخترق خلايا الأوستيوبلاستس الغضروف المتحلل وتستبدله بعظم الإسفنجي. هذا يشكّل نواة أساسية للتعظّم. تنتشر عملية التعظّم من هذه النواة إلى نهايات العظام. بعد تشكل العظم الإسفنجي في diaphysis، تقوم خلايا أوستيوكلاستس بتحطيم قسم من العظمَ المشكل حديث لفتح تجاويف medullary.
الغضروف في epiphyses يواصل النمو لإعطاء المجال للعظم النامي لأخذ مزيد من الطول. لاحقاً، عادة بعد الولادةِ، تنشأ مراكز تعظّم ثانويَة في epiphyses. التعظّم في epiphyses مشابه للذي يحصل في diaphysis إلا أن العظمِ الإسفنجيِ لا يحطّم لتَشكيل تجاويف medullary. عندما يكتمل التعظّم الثانوي، الغضاريف تستبدل بالعظم كليا ماعدا في منطقتين. مساحة من الغضروف تبقى على سطح epiphysis مشكلة الغضروف المفصلي، أما المنطقة الأخرى من بقايا الغضروف فتقع بين epiphysis وdiaphysis. و هذه تسمى طبقة epiphyseal أو منطقة النمو.
الوظيفة
| وظائف العظام |
|---|
ميكانيكية
|
تخليقية
|
أيضية
|
العظام الطويلة تكون متصلة بالعضلات الهيكلية بالأوتار. ترتيط العظام بعضها ببعض بواسطة المفاصل والتي ترتبط بلأربطة. يوجد نخاع العظم الاحمر في المادة الخلوية للعظم الاسفنجي، مما يسمح للعظم من انتاج خلايا الدم الحمراء. وأيضاً يوجد نخاع العظم في ساق العظام، ويقوم بتوليد خلايا الدم البيضاء.
. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . .
الميكانيكية
التخليقية
الأيضية
الاستبدال
حجم العظم
الأهمية السريرية
الكسور
كسور العظام من الاشياء الشائعة التي تحصل للعظم. تُشفى العظام بطريقة طبيعية، لكن اذا لم يُراقب العظم اثناء مرحلة الشفاء، سينتج خلل في نمو العظم مرة ثانية.
الأورام
تُقسم الأورام إلى أورام عظمية سليمة وأورام عظمية خبيثة.
المظهر السريري
- العمر: تظهر بعض الأورام السليمة في الطفولة أو اليفع، وتنتخب بعض الأورام الخبيثة الأعمار الصغيرة، فورم أوينغ Ewing’s tumor والورم العظمي العفلي osteosarcoma يظهران عند الأطفال واليفعان، وأما الورم الليفي العفلي fibrosarcoma والورم الغضروفي العفلي chondrosarcoma فإنهما يصيبان الأعمار المتوسطة ما بين 40 إلى 50 سنة من العمر، في حين أن الورم النقوي العديد يظهر في الأعمار المتقدمة فوق 60 إلى 70 سنة من العمر.
بعض الأورام السليمة لا عرضية، وكذلك فإن الأورام الخبيثة قد تبقى لا عرضية إذا كان سيرها بطيئاً، ولا تظهر الأعراض إلا بعد ازدياد حجم الورم وضغطه على الأعضاء المجاورة.
- الألم: هو من أكثر الأعراض شيوعاً نتيجة النمو السريع للورم والضغط على النسج المجاورة أو تطوره أو حدوث كسر جهدي، ويكون الورم صغيراً في بعض الأورام، لكنه مؤلم جداً إذا كان محاطاً بصلابة عظمية، كما هو الحال في الورم العظمي العظماني.
- التورم: غالباً ما يكون هو العرضَ الذي يراجع من أجله المريض طبيبه شاكياً من كتلة مؤلمة يزداد حجمها بالتدريج.
الأعراض العصبية: تظهر عندما يكبر الورم ويضغط على الأعصاب المجاورة ويمططها.
الكسور المرضية: يجب أن يتحرى وجود الورم عند حدوث كسر نتيجة رض بسيط عند شخص متقدم في السن، ولا يتم تشخيصه كسراً نتيجة نقص الكثافة العظمية إلا بعد إجراء الفحوص المناسبة كلها، ويجب عند الشك بوجود ورم، فحصُ الأوعية اللمفية في الناحية، وفحص البطن والصدر، وفحص الكتلة ليتم تعيين موضعها ومعرفة إذا ما كانت محددة أو منتشرة، قاسية أو لينة، مؤلمة أو غير مؤلمة، ومعرفة إذا ما كان الجلد ملتصقاً عليها أم غير ملتصق وهل هو محمر أو ساخن أو طبيعي.
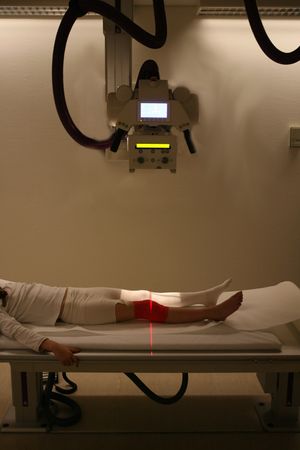
التصوير الشعاعي: هو من الفحوص الأساسية في تشخيص الورم فهو يعطي فكرة عن مكان وجوده وحجمه وتركيبه داخلياً وخارجاً، وهل ثمة ارتكاس سمحاقي أم لا، ففي الأورام السليمة يكون الورم محدوداً وخارج العظم السليم، أو في شكل كيسة محدودة بصلابة أو في شكل منطقة شافة، كما هي الحال في الورم الليفي. أما في الأورام الخبيثة فيكون الورم منتشراً إلى النسج الرخوة، مع وجود انحلال عظمي وتخريب للنسج العظمية وارتكاس سمحاقي وتوضع طبقات عظمية جديدة. وإذا أجريت صور شعاعية عدة في أزمنة متقاربة يُلاحظ نمو الورم ومهاجمته للنسج المجاورة، وفي حالة الشك بوجود الورم يُجرى التصوير الطبقي المحوسب (CT) أو التصوير بالرنين المغنطيسي (MR) اللذان يظهران الأورام الصغيرة الحجم والأورام اللاعرضية.
الفحوص المخبرية: الفحوص المخبرية ضرورية لنفي الالتهاب، والأمراض الاستقلابية وفقر الدم. فارتفاع سرعة التثفل والفوسفاتاز القلوية يساعدان على التفريق بين الأورام السليمة والخبيثة، ورحلان البروتينات ووجود بروتين بنس جونس Bence Jones يساعدان على تشخيص الورم النقوي العديد، أما ارتفاع الفوسفاتاز الحامضة فيدل على وجود سرطان البروستات (الموثة).
الخزعة: عند الشك بوجود ورم عظمي فإن الخزعة العظمية هي من أهم الفحوص المخبرية الواجب إجراؤها، وتؤخذ من حدود الورم (أي يؤخذ جزء من المنطقة المشتبه بها، وجزء من العظم السليم)، أما في الأورام السليمة فتجرى خزعة استئصالية، إذ يستأصل الورم كاملاً ويرسل إلى الفحص النسيجي.
التشخيص التفريقي: تتشابه الأورام سريرياً وشعاعياً مع الورم الدموي والخمج، والكسور الجهدية، والتكلس العضلي، لذا يجب تفريقها بالفحوص النوعية المتممة.
- معالجة الأورام السليمة: تستأصل الأورام السليمة جراحياً استئصالاً كاملاً كالورم العظمي، والورم العظمي الغضروفي، وترسل إلى التشريح المرضي. ولايحدث عادة نكس فيها.
- معالجة الأورام الخبيثة: تختلف المعالجة حسب الورم، وحسب زمن اكتشافه وشدة خباثته. ويلجأ غالباً إلى البتر ومن ثم المعالجة الكيمائية أو المعالجة الشعاعية، وذلك حسب نوع الورم، فبعض الأورام تتأثر بالمعالجة الكيميائية وبعضها يتأثر بالمعالجة الشعاعية.
- الانتقالات السرطانية للعظم: تتوضع الأورام الانتقالية عادة في الأقسام الغنية بالنقي، مثل: أجسام الفقرات والأضلاع والحوض والنهاية العلوية لعظمي الفخذ والعضد، وفي كثير من الحالات لا يُكْشَفُ الانتقال السرطاني إلا بعد حدوث كسر مرضي، إذ يبدو العظم مؤتكلاً دون ارتكاس سمحاقي.
المعالجة: يتم تثبيت الكسور المرضية بوساطة مثبتات داخلية، أو بالجبائر حسب نوع الكسر، مع إعطاء المسكنات اللازمة، وتطبيق المعالجة الشعاعية أحياناً.
وفيما يأتي ذِكْرٌ لبعض أهم الأورام السليمة:
ـ الورم العظمي osteoma: هو ورم سليم يتوضع في عظام الجمجمة خاصة، وهو كثافة عظيمة، ولايتظاهر بأي عرض، ولاحاجة لمعالجته.
ـ الورم العظمي العظماني: هو ورم سليم، يتصف بتشكل بؤرة صغيرة من نسيج نظير العظمي في قشر أحد العظام الطويلة يحيط بها عظم كثيف، ويصيب غالباً الأطفال واليفعان، والعرض الوحيد للورم هو الألم الذي يشتد ليلاً ويخف باستعمال الأسبيرين. وتكون المعالجة باستئصال الورم وما يحيط به من عظم متصلب.
ـ الورم العظمي الغضروفي osteochondroma: ينمو في منطقة غضروف الاتصال ويتألف من جزع عظمي مغطى بغضروف، وهو ورم سليم، والمعالجة المفضلة هي الاستئصال الجراحي.[4]
ـ الورم الغضروفي: وهو ورم سليم يتوضع في العظام الصغيرة وخاصة عظام اليد، ومن الممكن تحوله إلى ورم خبيث، وتكون المعالجة بالتجريف والتطعيم العظمي.
ـ ورم ذو الخلايا العرطلة: هو ورم سليم، إلا أنه يبدي ميلاً للنكس بعد الاستئصال والتحول إلى ورم خبيث، ويتوضع في المشاشات ويحدث عند الشباب في مقتبل العمر، والمعالجة تتم بتجريف الورم من خلال نافذة في العظم، وبعد ذلك إملاء الفراغ إما باسمنت طبي أو طعوم عظمية.
ـ الكيسة الوحيدة: وهي سليمة، وتتوضع في المشاشات عند اليفعان، وخاصة في النهاية العلوية للعضد والفخذ، وتكون عادة مملوءة بسائل، وهي غير عرضية، وتُكْتَشَفُ عند حدوث كسر مرضي، وتتم المعالجة بتجريف الكيسة ووضع طعوم عظمية.
ـ كيسة أم الدم العظمية: وهي سليمة تتوضع في المشاش عند الأطفال واليفعان، وتكون الكيسة مملوءة بالأوعية الدموية، وتتم المعالجة بتجريف الكيسة أو استئصالها.
السرطان
-الورم العظمي العفلي: هو من أخبث الأورام العظمية ويصيب الشباب. يتوضع في مشاش العظام الطويلة حول الركبة ويهاجم النسج الرخوة المجاورة للعظم، وينتقل عن طريق الدم، ويتوضع في الرئتين خاصَّةً، ويتظاهر بألم مع وجود تورم في الناحية، وحرارة خفيفة موضعة، والمعالجة هي البتر في مكان بعيد عن الورم.
- الورم الغضروفي العفلي: هو من الأورام الخبيثة التي تتوضع في مشاش العظام الطويلة والحوض، ويصيب الأشخاص بين 30 إلى 60 سنة من العمر، ويتظاهر بألم وانتباج في ناحية الورم، وهو بطيء السير، وتكون المعالجة بالبتر أو الاستئصال الواسع.
- الورم الليفي العفلي: هو ورم خبيث، نادراً ما يكون بدئياً، يظهر عند الشباب، ويصيب الفخذ والظنبوب، وهو يخرب العظم، ويحل محله، ثم يمتد للنسج الرخوة، وتكون المعالجة ببتر الطرف.
- ورم أوينگ: وهو ورم خبيث، يصييب الأطفال، ويتوضع في جسم العظام الطويلة، ويؤدي إلى تخريب عظمي مع ارتكاس سمحاقي شديد، ويتظاهر بألم مع تورم في الناحية وحرارة موضعية خفيفة، وإنذار المرض سيء جداً. وتكون المعالجة بتطبيق الأشعة، ثم إجراء البتر.
أمراض مؤلمة
- التهاب العظام، هو التهاب في العظام أو النخاع العظمي بسبب عدوى بكتيرية.
- تكون العظم الناقص
- انحلال العظم و الغضروف
- إلتهاب المفاصل
- التهاب الفقار المقسط
- التسمم الهيكلي بالفلور، هو مرض عظمي سببه تراكم زائد للفور في العظام. في الحالات المتقدمة من المرض، يتسبب التسمم الهيكلي بالفلور بآلام وإصابات بالعظام والمفاصل.
هشاشة العظام
الجنف
الجنف scoliosis هو انحناء العمود الفقري نحو الجانب، وله أشكال عدة: الجنف الأساسي، والجنف التالي لآفة عضوية (كالفقرة النصفية، وشلل الأطفال)، والجنف المرافق لفتق النواة اللبية، وهو مؤقت يزول بشفاء الإصابة، والجنف التالي لقصر أحد الطرفين السفليين، وأهم هذه الأشكال هو الجنف الأساسي الذي يظهر في الطفولة أو في سن اليفع، ويزداد تدريجياً حتى يكتمل النمو العظمي، ويكون التشوه الأولي موضَّعاً إما في الناحية الظهرية، وهو الأسوأ إنذاراً، أو في الناحية القطنية، وهو أقل تشويهاً، وأقلّ إنذاراً، ويترافق الانحناء الأولي مع انحناء معاوض في الفقرات أعلاه، وفي أسفله. ونتيجة هذا التشوه ودوران الفقرات حول محورها العمودي؛ فإن القفص الصدري يتشوه وتندفع الأضلاع إلى أحد الجانبين مشكِّلةً منظراً مشوهاً.
يشكل الجنف الأساسي 80% من حالات الجنف، وتصاب به الإناث أكثر من الذكور، وهو نادر الحدوث جداً تحت الثلاث سنوات، وقليلاً ما يشاهد بين 4 ـ 9 سنوات من العمر، ويظهر عادة بعد سن العاشرة، وأحياناً يكون أسرياً أي يُصاب به عدة أفراد من العائلة، وعند فحص المريض يجب تعريته وفحصه وهو واقف. ويظهر تشوه الأضلاع بوضوح في أثناء الانحناء نحو الأمام، ومن الأمام يظهر تباين في شكل الصدر بالطرفين، كما يُلاَحَظُ مَيْلُ الحوض لأحد الجهتين. ويكون الطرفان السفليان متساويين عند قياسهما، ولكن يبقى تشوه العمود الفقري ثابتاً في أثناء الحركة. وغالباً ما يشتكي الطفل من ألم ظهري، ولابد من فحص وظائف القلب والرئتين، وتؤكد الصورة الشعاعية البسيطة الأمامية الخلفية والجانبية التشخيص، وتبيِّن الانحناء الأساسي والمعاوض ودوران الفقرات، وقد يحتاج الأمر أحياناً إلى إجراء تصوير طبقي محوري محوسب (CT) لإظهار تشوُّه الفقرات وانضغاط النخاع الشوكي.
يجب مراقبة نمو الأطفال، وحين ظهور أي تشوه يراقب تطوره كل ستة أشهر بإجراء صورة شعاعية، وفحص المريض سريرياً، وتجرى المعالجة الفيزيائية لتقوية العضلات الظهرية والمحافظة على مرونتها، وتستعمل الأجهزة والمشدات كمشد ميلواكي لمنع ازدياد انحناء العمود الفقري، أما إذا زاد الانحناء فوق 30 درجة والمريض في عمر 10 سنوات فأكثر فإن المعالجة الجراحية مستطبة لتصحيح التشوه وتثبيت الفقرات.
الحدب
الحدب kyphosis: يُطلق الحدب على الانحناء الخلفي الشديد للعمود الفقري، وقد يأخذ الانحناء شكل قوس يشمل عدداً كبيراً من الفقرات، ويُدعى في مثل هذه الحالة بالظهر المدور، وهو طبيعي عندما يكون خفيفاً وقابلاً للإصلاح، ويترافق عادة وتشوَّهاتٍ أخرى كالقدم المسطحة، ويحتاج هذا النوع من الحدب إلى معالجة فيزيائية، وتدريب المريض على كيفية إصلاح الوضعية. قد يكون الحدب معاوضاً لإصابة أخرى كالتشوه الانعطافي الثابت في المفصل الوركي، وفي هذا النوع يستطيع المريض تصحيح التشوه إرادياً. وهناك شكل آخر للحدب الثابت يتبدل فيه شكل الفقرات، ومن أكثر أسبابه نقص الكثافة العظمية في الفقرات الظهرية، التي يصيبها تشوه وتصبح اسفينية الشكل نتيجة الكسور الانضغاطية التي تحدث في الفقرات الظهرية، وتترافق بآلام ظهرية. يكون عمر المريض في هذه الإصابة أكثر من60 إلى 70 سنة، ويكون العلاج في معالجة نقص الكثافة العظمية.
وهناك تشوه يشكل تزوي خلفي حاد وموضع. ومن أهم أسباب هذا التشوه انهدام فقرة أو تزويها خلفياً. أو يكون السبب كسراً انضغاطياً في الفقرة، أو إصابة العمود الظهري بالسل، وفيه تنهدم الفقرة وتؤدي إلى حدبة.
ويؤدي داء الفقار اللاصق مع الزمن إلى الحدب، وكذلك فإن أورام العمود الفقري وخاصة الانتقالية قد تؤدي إلى الحدب إذا حدث تشوه في شكل الفقرات أو انهدامها، وفي جميع هذه الحالات تكمن المعالجة في معالجة السبب.
التهاب العظم والنقي
التهاب العظم والنقي osteomyelitis: تصل الجراثيم الممرضة إلى العظم عن طريق الدم قادمة من بؤرة خمجية في مكان ما بالجسم، ويُدعى هذا الالتهاب التهاب العظم والنقي الدموي المنشأ، أو تدخل الجراثيم من الخارج عن طريق الجروح، كما في الكسور المفتوحة أو بعد العمليات الجراحية، وأهم الجراثيم المقيحة المسببة لالتهاب العظم هي المكورات العنقودية والعقدية والمكورات الرئوية، ويكون الالتهاب حاداً أو مزمناً.
- الالتهاب الحاد: غالباً ما يحدث عند الأطفال، ويمكن أن يحدث عند البالغين، فبعد رض بسيط على العظم تنتقل الجراثيم بوساطة الدم من بؤرة التهابية في الجسم، كالتهاب اللوزات وتتوضع في مشاشة العظم التي يكون جريان الدم فيها بطيئاً، فتتشكل بؤرة التهابية، لاتلبث أن تتوسع وتضغط على قشر العظم وتثقبه، فتنتشر تحت السمحاق حيث ينفجر القيح وينتقل إلى النسج الرخوة، ليحدث الخراج الذي يتنوسر إلى خارج الجلد، وتنقطع التروية عن جزء من العظم نتيجة ضغط الخراج على الأوعية الدموية داخل العظم، وتصاب الأوعية بالتهاب الأوعية المخثر الخمجي، فيتموت جزء من العظم، وينفصل عن العظم الحي ليشكل ما يُدعى بالوشيظ sequestrum، كما يرتكس السمحاق لتكون القيح تحته.
أعراض المرض وعلاماته: يشكو الطفل من ارتفاع درجة الحرارة، مع ألم شديد في الطرف وعدم القدرة على استعماله، ويحدث ألم شديد فوق العظم المصاب قريباً من المفصل في الجس مع حرارة موضعة ووذمة، وينتبج المفصل المجاور مع تحدد جزئي في الحركة، وفي مرحلةٍ متقدمةٍ يجس المجمع القيحي تحت الجلد. تكون الصورة الشعاعية في الأيام الأولى من الإصابة طبيعية، وبعد أسبوعين من البدء يظهر الارتكاس السمحاقي.
يكون زرع الدم إيجابياً إذا أجري في المراحل الباكرة من المرض، وترتفع سرعة التثفل، ويزداد عدد الكريات البيض مع ارتفاع كثيرات النوى في الصيغة.
المعالجة: يجب أن تبدأ المعالجة الفعالة في أسرع وقت ممكن، وتتضمن:
- تحسين الحالة العامة، فالطفل في حاجة إلى راحة تامة، مع إعطاء المسكنات المناسبة، وإن تجرثم الدم وارتفاع الحرارة يسببان التجفاف لدى الطفل فيجب إعاضة السوائل.
- إراحة الطرف المصاب بوضع جبائر، أو التمديد لإراحة الطرف من جهة، ومنع حدوث الخلوع في المفاصل المجاورة.
- إجراء زرع الدم لمعرفة الجرثوم المسبب، ويبدأ مباشرة بإعطاء صادة واسعة الطيف، وعند الحصول على نتيجة زرع الدم والتحسس تُعطى الصادة المناسبة، مع الانتباه إلى عمر المريض وحالته العامة، ووظيفة الكلية، وكمية الدواء، وتحسس المريض له.
- التداخل الجراحي، إذا أعطيت الصادة باكراً، فنادراً ما تدعو الحاجة إلى العمل الجراحي، ولكن إذا استمر ارتفاع الحرارة مع وجود انتباج ووذمة وألم موضع، وبقاء الحالة الانسمامية عند المريض من دون تحسن مدة 24 ساعة من إعطاء الدواء، ينصح بالتداخل الجراحي تحت التخدير العام، وإجراء شق في الناحية وفي النسج الرخوة، فإذا وُجِدَ قيح يُّفَجَّرُ، أما إذا لم يُتكوَّن فتجرى ثقوب عدة بالعظم لإخراج القيح من داخله، وبعد العمل الجراحي تعاد الجبيرة ويُسْتَمَرُّ في إعطاء الصادة.َ
المضاعفات:
- انتان الدم: وقد أصبح نادراً في الوقت الحاضر، لوجود الصادات الفعالة وإعطائها باكراً.
- انتقال الخمج إلى مفاصل وعظام أخرى، أو إلى الرئة والدماغ، وأحياناً تتكون بؤر التهابية عدة في الجسم، فيجب دوماً فحص المريض جيداً والانتباه إلى هذه المضاعفات.
- انتقال الخمج إلى المفصل المجاور، وهذا يحدث عند الأطفال الصغار، لأن الغضروف غير تام النمو ليشكل حاجزاً يمنع انتقال الخمج، ولأن المشاشة ضمن المحفظة المفصلية، كما هي الحال في النهاية العلوية للفخذ.
- تخرب غضروف الاتصال، ومن ثم حصول اضطراب في نمو العظم الطولاني.
- التحول إلى ذات عظم ونقي مزمن، إذا لم تعالج الحالة باكراً أو لم تتحسن بالمعالجة، فإن ذات العظم والنقي الحاد يتحولان إلى مزمن.
التهاب العظم والنقى المزمن
التهاب العظم والنقي المزمن chronic osteomyelitis: إن أغلب الحالات من التهاب العظم والنقي المزمن تتلو التهاب العظم والنقي الحاد، إلا أنه من الممكن أن يكون الالتهاب تحت الحاد أو مزمناً منذ البداية كما هي الحال بعد العمليات الجراحية. وإن الجراثيم المسببة للالتهاب المزمن هي الجراثيم المسببة للحاد نفسها.
يحدث الالتهاب في المشاشة العليا والسفلى من العظام الطويلة، ويمكن أن يشمل العظم كاملَه، فتحدث في العظم أجواف محتوية على قطع عظمية متموتة تسمى الشظايا، وهذه الأجواف تكون مفتوحة على الجلد عبر نواسير مزمنة، ويصبح العظم صلباً وكثيفاً وقاسياً، وتشكل الشظايا أجساماً غريبة تتعلق بها الجراثيم، ولايتوقف الالتهاب والتنوسر إلا باستئصال هذه الشظايا.
الأعراض: يشكو المريض من ألم وترفع حروري مع وجود ناسور في الجلد، وفي الحالات المزمنة يصبح الجلد ثخيناً. قد يكون الناسور مستمراً أو متقطعاً، وقد يندمل لفترة من الزمن ثم يعود فينفتح، ويسبق انفتاحه ترفع حروري وألم موضع وتشكل خراج ثم تنوسره. تُظْهِرُ الصورة الشعاعية البسيطة تَضَخُّمَ العظم مع مناطق من نقص الكثافة، وأجواف تحتوي على شظايا عظمية، ومناطق من زيادة الكثافة العظمية.
الفحوص المخبرية في أثناء الهجمة الحادة: ترتفع سرعة التثفل وتعداد الكريات البيض، ويجب (بين الحين والآخر) إجراء زرع القيح والتحسس، لأن الجراثيم تتغير، أو تصبح معندة على الصادة المستعملة.
المعالجة: نادراً ما يشفى التهاب العظم والنقي المزمن باستعمال الصادات، ولكنها ضرورية لمنع انتشار الخمج لمناطق العظم السليم ولمنع حدوث السورات exacerbations الالتهابية، وإذا تشكلت الشظايا وأجواف قيحية مع نز قيحي مستمر من النواسير؛ فلابد من التداخل الجراحي لاستئصال الشظايا العظمية المتموتة وتجريف الأجواف من القيح. ويجب بعد العمل الجراحي إراحة المريض والاستمرار في إعطاء الصادات. ولايعني العمل الجراحي دوماً نهاية الالتهاب والشفاء التام، بل قد ينغلق الناسور وتهدأ الحالة لفترة من الزمن، ثم تعاود هجمة التهابية جديدة.
المجتمع والثقافة
علم العظام
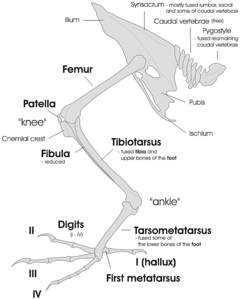
حيوانات أخرى
انظر أيضاً
هذا المقال يستخدم مصطلحات التشريح؛ لنظرة عامة، انظر مصطلحات التشريح.
المصادر
- ^ Steele, D. Gentry; Claud A. Bramblett (1988). The Anatomy and Biology of the Human Skeleton. Texas A&M University Press. p. 4. ISBN 0-89096-300-2.
{{cite book}}: CS1 maint: multiple names: authors list (link) - ^ Mammal anatomy : an illustrated guide. New York: Marshall Cavendish. 2010. p. 129. ISBN 9780761478829.
- ^ مصطفى مسرابي. "العظم (تشريح وفيزيولوجية ـ)". الموسوعة العربية. Retrieved 2015-04-28.
- ^ وليد صدقي. "العظم (أمراض ـ)". الموسوعة العربية. Retrieved 2015-04-26.
الهوامش
- Katja Hoehn; Marieb, Elaine Nicpon (2007). Human Anatomy & Physiology (7th Edition). San Francisco: Benjamin Cummings. ISBN 0-8053-5909-5.
{{cite book}}: CS1 maint: multiple names: authors list (link) - Bryan H. Derrickson; Tortora, Gerard J. (2005). Principles of anatomy and physiology. New York: Wiley. ISBN 0-471-68934-3.
{{cite book}}: CS1 maint: multiple names: authors list (link) - Britton, the editors Nicki R. Colledge, Brian R. Walker, Stuart H. Ralston ; illustated by Robert (2010). Davidson's principles and practice of medicine (21st ed. ed.). Edinburgh: Churchill Livingstone/Elsevier. ISBN 978-0-7020-3085-7.
{{cite book}}:|edition=has extra text (help);|first=has generic name (help)CS1 maint: multiple names: authors list (link) CS1 maint: ref duplicates default (link) - Deakin, Barbara Young ... ; drawings by Philip J.; et al. (2006). Wheater's functional histology : a text and colour atlas (5th ed. ed.). [Edinburgh?]: Churchill Livingstone/Elsevier. ISBN 978-0-443-068-508.
{{cite book}}:|edition=has extra text (help); Explicit use of et al. in:|first=(help)CS1 maint: multiple names: authors list (link) CS1 maint: ref duplicates default (link) - Hall, Arthur C. Guyton, John E. (2005). Textbook of medical physiology (11th ed. ed.). Philadelphia: W.B. Saunders. ISBN 978-0-7216-0240-0.
{{cite book}}:|edition=has extra text (help)CS1 maint: multiple names: authors list (link) CS1 maint: ref duplicates default (link) - Harrison's principles of internal medicine (17th ed. ed.). New York [etc.]: McGraw-Hill Medical. 2008. ISBN 978-0-07-147692-8.
{{cite book}}:|edition=has extra text (help);|first1=has generic name (help);|first1=missing|last1=(help); Explicit use of et al. in:|first1=(help)CS1 maint: multiple names: authors list (link)
وصلات خارجية
- Educational resource materials (including animations) by the American Society for Bone and Mineral Research
- Review (including references) of piezoelectricity and bone remodelling
- A good basic overview of bone biology from the Science Creative Quarterly
- Usha Kini and B. N. Nandeesh. "Ch 2: Physiology of Bone Formation, Remodeling, and Metabolism". In Ignac Fogelman, Gopinath Gnanasegaran, Hans van der Wall, (ed.). Radionuclide and hybrid bone imaging (PDF). Berlin: Springer. pp. 29–57. ISBN 978-3-642-02399-6.
{{cite book}}: CS1 maint: extra punctuation (link) CS1 maint: multiple names: editors list (link)
occipital bone: Foramen magnum - Squama occipitalis (Inion - Nuchal lines - Planum occipitale - Planum nuchale - Cruciform eminence - Internal occipital protuberance - Sagittal sulcus - Internal occipital crest)
Lateral parts (Occipital condyle - Hypoglossal canal - Condyloid fossa - Condylar canal - Jugular process - Jugular tubercle) - Basilar part (Pharyngeal tubercle)
parietal bone: Parietal eminence - Temporal line - Parietal foramen
frontal bone: Squama frontalis (Frontal suture - Frontal eminence - Superciliary arches - Glabella - Supraorbital foramen - Zygomatic process - Sagittal sulcus - Frontal crest - Foramen cecum)
Pars orbitalis (Ethmoidal notch - Lacrimal fossa - Trochlear fovea - Posterior ethmoidal foramen - Anterior ethmoidal foramen - Frontal sinus - Frontonasal duct)
temporal bone: Squama temporalis (Articular tubercle - Suprameatal triangle - Mandibular fossa - Petrotympanic fissure) - Mastoid portion (Mastoid foramen
Mastoid process - Mastoid notch - Occipital groove - Sigmoid sulcus - Mastoid antrum)
Petrous portion (Facial canal - Hiatus of the facial canal - Internal auditory meatus - Subarcuate fossa - Carotid canal - Aqueduct of cochlea - Jugular fossa - Inferior tympanic canaliculus - Mastoid canaliculus - Styloid process - Stylomastoid foramen - Petrosquamous suture) - Tympanic part (Suprameatal spine) - Zygomatic process
sphenoid bone: Body Superior surface (Ethmoidal spine, Chiasmatic groove, Optic foramen, Sella turcica, Fossa hypophyseos, Middle clinoid process, Dorsum sellae, Posterior clinoid processes, Petrosal process, Clivus)
Lateral surface (Carotid groove - Sphenoidal lingula) - Anterior surface (Sphenoidal sinuses)
Great wings (Spine, Foramen rotundum, Foramen ovale, Foramen Vesalii, Foramen spinosum, Infratemporal crest, Sulcus tubae auditivae) -
Small wings (Superior orbital fissure, Anterior clinoid process, Optic foramen)
Pterygoid processes (Pterygoid fossa, Scaphoid fossa, Lateral pterygoid plate, Medial pterygoid plate, Pterygoid canal, Pterygoid hamulus) - Sphenoidal conchae
ethmoid bone: Cribriform plate (Crista galli) - Perpendicular plate - Labyrinth (Ethmoid sinus) - Lateral surface Lamina papyracea - Uncinate process - Medial surface Middle nasal concha - Superior meatus - Superior nasal concha - Middle meatus
Ilium: Arcuate line - Wing - gluteal lines (Posterior, Anterior, Inferior) - Fossa - Tuberosity - Crest - iliac spines (Anterior superior - Anterior inferior - Posterior superior - Posterior inferior)
Ischium: Body (Ischial spine, Lesser sciatic notch) - Superior ramus (Tuberosity of the ischium) - Inferior ramus
Pubis: Superior ramus (Pubic tubercle, Pubic crest, Obturator crest) - Inferior ramus (Pectineal line)
Compound: Obturator foramen - Acetabulum - Acetabular notch - Greater sciatic notch - Iliopectineal eminence - Ischiopubic ramus - Pubic arch - Lesser pelvis (Pelvic inlet, Pelvic brim, Pelvic outlet) - Greater pelvis