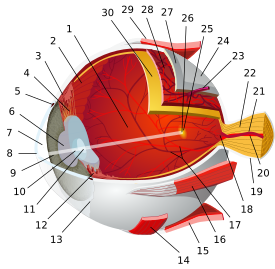
بطانة القرنية
| بطانة القرنية | |
|---|---|
 Vertical section of human cornea from near the margin. (Corneal endothelium is #5, labeled at bottom right.) | |
| Details | |
| المُعرفات | |
| اللاتينية | epithelium posterius corneae |
| MeSH | D004728 |
| TA98 | A15.2.02.022 |
| FMA | 312267 |
| المصطلحات التشريحية | |
بطانة القرنية (إنگليزية: Corneal endothelium)، هي طبقة واحدة من الخلايا البطانية على السطح الداخلي للقرنية . يواجه الغرفة المتكونة بين القرنية والقزحية.
بطانة القرنية متخصصة، مسطحة، المقتدرة الغنية بالخلايا التي تبطن السطح الخلفي للقرنية ومواجهة الغرفة الأمامية للعين . تتحكم بطانة القرنية في نقل السوائل والمذاب عبر السطح الخلفي للقرنية وتحافظ على القرنية في حالة الجفاف قليلاً المطلوبة للشفافية البصرية.
علم الأجنة والتشريح
بطانة القرنية مشتق بشكل جنيني من القمة العصبية . يتم تحقيق الخلوية البطانية الكلية للقرنية بعد الولادة (حوالي 300000 خلية لكل قرنية) في وقت مبكر من الثلث الثاني من الحمل. بعد ذلك ، تنخفض كثافة الخلايا البطانية بسرعة (ولكن ليس العدد المطلق للخلايا) ، حيث تنمو قرنية الجنين في مساحة السطح,[1] يحقق الكثافة النهائية البالغة لحوالي 2400-3200 خلية / مم². يتناقص عدد الخلايا البطانية في القرنية المطورة بالكامل مع تقدم العمر حتى سن البلوغ المبكر ، وتستقر في حوالي 50 عامًا من العمر.[2]
البطانة الطبيعية للقرنية هي طبقة واحدة من الخلايا ذات الحجم المنتظم ذات الشكل السداسي في الغالب. يعطي نموذج رصف قرص العسل هذا أكبر كفاءة ، من حيث المحيط الكلي ، لتعبئة سطح القرنية الخلفي بخلايا منطقة معينة. يتم توصيل بطانة القرنية ببقية القرنية من خلال غشاء دسميه ، وهو طبقة لا خلوية تتكون في الغالب من الكولاجين الرابع.
الفسيولوجيا
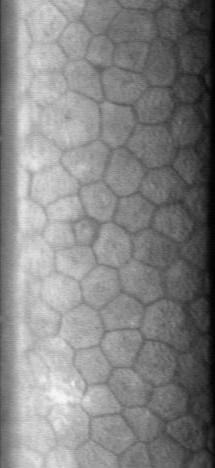
تتمثل الوظيفة الفسيولوجية الرئيسية لبطانة القرنية في السماح بتسرب المواد المذابة والمغذيات من الخلط المائي إلى الطبقات السطحية للقرنية مع ضخ المياه في نفس الوقت في الاتجاه المعاكس ، من السدى إلى الطبقة المائية. يتم وصف هذه الوظيفة المزدوجة لبطانة القرنية من خلال "فرضية تسرب المضخة". نظرًا لأن القرنية غير وعائية ، مما يجعلها شفافة على النحو الأمثل ، يجب أن تحدث تغذية ظهارة القرنية والخلايا القرنية السدوية وبطانة القرنية من خلال انتشار الجلوكوز والمواد المذابة الأخرى من الخلط المائي عبر بطانة القرنية. تقوم بطانة القرنية بعد ذلك بنقل الماء من السطح المواجه للسدي إلى السطح المائي المواجه لسلسلة مترابطة من المبادلات الأيونية النشطة والسلبية. من الأهمية بمكان لهذه العملية التي تحركها الطاقة دور مضخة الصوديوم والبوتاسيوم و أنهيدراز الكربونيك . تنتقل أيونات البيكربونات المتكونة بفعل الأنهيدراز الكربوني عبر غشاء الخلية ، مما يسمح للماء بالتتبع بشكل سلبي.
آليات وذمة القرنية
تكون الخلايا البطانية للقرنية بعد الانقسام الفتيلي ونادراً ما تنقسم ، إن وجدت ، في القرنية البشرية بعد الولادة. يؤدي جرح بطانة القرنية ، مثل الصدمة أو الإصابات الأخرى ، إلى التئام الطبقة الأحادية البطانية عن طريق انزلاق الخلايا البطانية المجاورة وتضخمها ، بدلاً من الانقسام الفتيلي. يمكن أن يؤدي فقدان الخلايا البطانية ، إذا كان شديدًا بدرجة كافية ، إلى انخفاض كثافة الخلايا البطانية إلى ما دون المستوى المطلوب للحفاظ على انحراف القرنية. تختلف كثافة عتبة الخلايا البطانية اختلافًا كبيرًا بين الأفراد ، ولكنها تتراوح عادةً في نطاق 500-1000 خلية / مم². عادةً ما يكون فقدان كثافة الخلايا البطانية مصحوبًا بزيادة في تغير حجم الخلية (تعدد احجام الخلايا) وتغير شكل الخلية (تعدد الأشكال). يمكن أن تحدث وذمة القرنية أيضًا نتيجة ضعف وظيفة البطانة بسبب التهاب داخل العين أو أسباب أخرى. يؤدي الترطيب الزائد في سدى القرنية إلى تعطيل التباعد الدوري المنتظم عادة لليفات الكولاجين من النوع الأول ، مما يؤدي إلى تشتت الضوء. بالإضافة إلى ذلك ، يمكن أن يؤدي ترطيب القرنية المفرط إلى وذمة في الطبقة الظهارية للقرنية ، مما يؤدي إلى عدم انتظام في واجهة الهواء والغشاء المسيل للدموع الحرجة بصريًا. يساهم كل من تشتت الضوء اللحمي وعدم انتظام الظهارة السطحية في تدهور الأداء البصري للقرنية ويمكن أن يضر حدة البصر.
أسباب مرض بطانة الأوعية الدموية
تشمل الأسباب الرئيسية لفشل بطانة الأوعية الدموية الصدمات البطانية غير المقصودة من جراحة داخل العين (مثل جراحة الساد ) وحثل فوكس . تشمل الأسباب الجراحية لفشل بطانة الأوعية الدموية كلاً من الصدمات الحادة أثناء العملية وكذلك الصدمات المزمنة بعد الجراحة ، مثل من عدسة داخل مقلة موضعها خاطئ أو جزء نووي محتجز في الغرفة الأمامية.. تشمل عوامل الخطر الأخرى الزرق ضيق الزاوية والشيخوخة والتهاب قزحية العين .
تم وصف مرض نادر يسمى ضمور القرنية البطاني المرتبط بـ X في عام 2006.
علاج مرض البطانة
لا يوجد علاج طبي يمكن أن يعزز التئام الجروح أو تجديد بطانة القرنية. في المراحل المبكرة من وذمة القرنية ، تسود أعراض عدم وضوح الرؤية وآلام العين العرضية ، بسبب الوذمة والتقرح (الفقاعات) في ظهارة القرنية. يمكن أحيانًا الحصول على التخفيف الجزئي لهذه الأعراض من خلال تقطير قطرات محلول ملحي موضعي مفرط التوتر ، واستخدام العدسات اللاصقة اللينة للضمادة ، و / أو تطبيق الوخز بالإبر الدقيقة اللحمية الأمامية. في الحالات التي يتطور فيها فشل غير قابل للشفاء في بطانة القرنية ، تحدث وذمة القرنية الشديدة ، والعلاج الفعال الوحيد هو استبدال بطانة القرنية المريضة من خلال النهج الجراحي لزرع القرنية .
تاريخياً ، كان رأب القرنية المخترق ، أو زرع القرنية بكامل سمكه ، هو العلاج المفضل لفشل بطانة الأوعية الدموية الذي لا رجعة فيه. في الآونة الأخيرة ، تم تطوير تقنيات جديدة لزراعة القرنية لإتاحة المزيد من الاستبدال الانتقائي لبطانة القرنية المريضة. هذا النهج ، المسمى برأب القرنية الداخلي ، هو الأنسب لعمليات المرض التي تشمل حصريًا أو في الغالب بطانة القرنية. يُفضل رأب القرنية المخترق عندما تنطوي عملية المرض على ضرر لا يمكن إصلاحه ليس فقط لبطانة القرنية ، ولكن أيضًا لطبقات القرنية الأخرى. بالمقارنة مع رأب القرنية كامل السُمك ، ترتبط تقنيات رأب القرنية بأوقات تعافي أقصر ، ونتائج بصرية محسنة ، ومقاومة أكبر لتمزق الجرح. على الرغم من أن الأدوات والتقنيات الجراحية الخاصة برأب القرنية لا تزال قيد التطور ، إلا أن أحد الأشكال الشائعة لرأب القرنية في الوقت الحاضر هو رأب القرنية البطاني دسميه (الآلي) (DSEK [أو DSAEK]). في هذا النوع من رأب اقرنية الداخلي، البطانة المضيف المريضة وما يرتبط بها من غشاء دسميه يتم إزالتها من القرنية المركزية، وفي مكانها والمطعمة طبقة تحصد خصيصا من الأنسجة المانحة صحية. تتكون هذه الطبقة من السدى الخلفي ، وغشاء دسميه ، والبطانة التي تم تشريحها من أنسجة القرنية المتبرع بها جثثًا ، عادةً باستخدام أداة ميكانيكية (أو "آلية").
تشمل طرق الفحص في الاستبدال الجراحي للبطانة القرنية عملية رأب القرنية البطانية لغشاء دسميه (DMEK) ، حيث يتكون النسيج المتبرع فقط من غشاء دسميه والبطانة ، والعلاج باستبدال الخلايا البطانية للقرنية ، حيث يتم زرع الخلايا البطانية المزروعة في المختبر.[3][4] تهدف هذه التقنيات ، على الرغم من أنها لا تزال في مرحلة نمو مبكرة ، إلى تحسين انتقائية نهج الزرع من خلال القضاء على وجود الأنسجة اللحمية الخلفية من الأنسجة المطعمة..
المصادر
- ^ Murphy, C; Alvarado, J; Juster, R; Maglio, M (March 1984). "Prenatal and postnatal cellularity of the human corneal endothelium. A quantitative histologic study". Investigative Ophthalmology & Visual Science. 25 (3): 312–22. PMID 6698749.
- ^ Wilson, R S; Roper-Hall, M J (1982). "Effect of age on the endothelial cell count in the normal eye". British Journal of Ophthalmology. 66 (8): 513–515. doi:10.1136/bjo.66.8.513. PMC 1039838. PMID 7104267.
- ^ Parikumar, P (2018). "Human corneal endothelial cell transplantation using nanocomposite gel sheet in bullous keratopathy". Am J Stem Cells. 7 (1): 18–24. PMC 5840311. PMID 29531856.
- ^ Kinoshita, S (2018). "Injection of Cultured Cells with a ROCK Inhibitor for Bullous Keratopathy". N Engl J Med. 378 (11): 995–1003. doi:10.1056/NEJMoa1712770. PMID 29539291.
قراءات إضافية
- Yanoff, Myron; Cameron, Douglas (2012). "Diseases of the Visual System". In Goldman, Lee; Schafer, Andrew I. (eds.). Goldman's Cecil Medicine (24th ed.). Elsevier Health Sciences. pp. 2426–42. ISBN 978-1-4377-1604-7.
{{cite book}}: External link in|chapterurl=|chapterurl=ignored (|chapter-url=suggested) (help)