اضطراب الذاكرة
قد تحدث اضطرابات الذاكرة Memory disorders نتيجة تضرر التراكيب العصبية التشريحية التي تعيق تخزين واستجماع الذكريات. قد تصبح اضطرابات الذاكرة أكثر تقدماً، لتشمل مرض ألزايمر، أو قد تكون معتدلة لتتضمن اضطرابات مباشرة عن إصابات الرأس.
قائمة اضطرابات الذاكرة
الإصابة الدماغية المكتسبة (ABI)
العمه
العمه Agnosia هو عدم القدرة على التعرف على بعض الأشياء، الأشخاص أو الأصوات. ينتج العمه نتيجة تضرر المخ (وخاصة الفصوص القذالية والجدارية) أو نتيجة الإصابة بالاضطرابات العصبية. يختلف العلاج تبعاً لموقع وسبب التضرر. يعتمد التعافي على خطورة الاضطراب أو خطورة تضرر المخ.[1] هناك الكثير من الأنوع من التشخيصات الأكثر تخصصاً للعمه، وتشمل: العمه البصري الترابطي associative visual agnosia، عمه التجسيم astereognosis، العمه السمعي auditory agnosia، العمه اللفظي السمعي auditory verbal agnosia، عمى التعرف على الوجوه prosopagnosia، عمه التعرف على الشبيه simultanagnosia، العمه الطبوغرافي topographical disorientation، العمه البصري visual agnosia، وغيرها.
مرض ألزايمر
مرض ألزايمر هو مرض تنكسي وقاتل يصيب المخ، حيث تُفقد الاتصالات الخلوية بخلايا المخ. يعتبر مرض ألزايمر من أكثر أنواع الخرف شيوعاً.[2] عالمياً، يصاب بمرض ألزايمر حوالي 1-5% من السكان.[3] تقع النساء بشكل غير متناسب ضحايا لمرض ألزايمر، مع وجود أدلة تشير إلى أن النساء المصابات بمرض ألزايمر يظهرن ضعفاً إدراكياً أكثر حدة مقارنة بالذكور المصابين بالمرض، بالإضافة إلى معدل أسرع من التدهور السلوكي.[4]
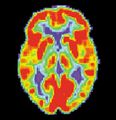
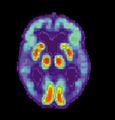
مسح PET لمخ غير مصاب - الصورة مقدمة من مركز الإحالة والتوعية بمرض ألزايمر التابع للمعهد الوطني للشيخوخة بالولايات المتحدة.
مسح PET لمخ مصاب بمرض ألزايمر - الصورة مقدمة من مركز الإحالة والتوعية بمرض ألزايمر التابع للمعهد الوطني للشيخوخة بالولايات المتحدة.
فقدان الذاكرة
فقدان الذاكرة Amnesia، هي حالة عقلية لا قياسية تتأثر فيها الذاكرة والتعلم بشكل لا يتناسب تماماً مع الوظائف السلوكية الأخرى لدى المريض الذي يبدي انتباهاً واستجابة.[5] هناك نوعين من فقدان الذاكرة: فقدان الذاكرة التقدمي Anterograde amnesia وفقدان الذاكرة الرجعي retrograde amnesia، والذي يظهر تضرراً في الفص الصدغي الأوسط أو الحـُصيني. يظهر المصابون بفقدان الذاكرة التقدمي صعوبة في التعلم والاحتفاظ بالمعلومات بعد تلف المخ. بشكل عام، يحتفظ المصابون بفقدان الذاكرة الركعي بذكريات حول تجاربهم الشخصية أو في سياق المعلومات الدلالية المستقلة.[6]
تلف المخ
عادة ما تحدث إصابة المخ الرضية Traumatic brain injury نتيجة تلف المخ بسبب قوة خارجية، وقد تؤدي إلى حالات فقدان الذاكرة تبعاً لخطورة الإصابة.[8] قد تؤدي إصابات الرأس إلى فقدان مؤقت أو مستمر في الذاكرة. في بعض الأحيان قد تحدث حالة فقدان الذاكرة ما بعد الصدمة post-traumatic amnesia بدون فقدان ذاكرة تراجعي، لكن هذا يكون أكثر شيوعاً في حالات الآفات المخترقة. يرتبط التلف في المناطق الصدغية الجبهية أو الأمامية بشكل غير متناسب مع فقدان الذاكرة التراجعي. أوضحت الدراسات أن مرضى فقدان الذاكرة ما بعد الصدمة قد أظهروا فقداناً سريعاً للمعلومات التي تعلموها. من ناحية أخرى، بعد فقدان الذاكرة ما بعد الصدمة، كانت معدلات النسيان طبيعية.[8]
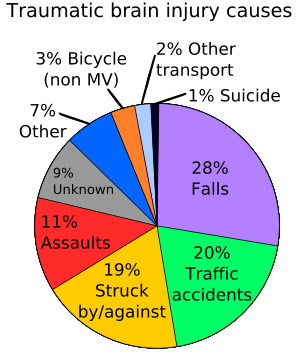
كما لوحظ في القسم المذكور أعلاه عن إصابات المخ الرضية، يمكن أن تترافق مع ضعف الذاكرة ومرض ألزايمر. ومع ذلك، فيما يتعلق بالشيخوخة، فإنه يشكل تهديدات أخرى كذلك. هناك أدلة تدعم معدل حالات السقوط الكبير بين كبار السن، ويعتبر هذا هو السبب الرئيسي للوفاة المرتبطة بمرض فقدان الذاكرة ما بعد الصدمة بين الحالات التي تتراوح أعمارهم بين 75 سنة وأكثر.[9] عند النظر للمخطط على يمين الصفحة، يظهر أن السقوط يشكل فقط 28% من إجمالي أسباب فقدان الذاكرة ما بعد الصدمة، وهذا يعني أن كبار السن يشكلون نسبة 28% تقريباً من الحالات. وهناك عامل آخر مرتبط بفقدان الذاكرة ما بعد الصدمة والمرحلة العمرية وهو العلاقة بين وقت حدوث الإصابة وعمر الحالة في ذلك الوقت. يقدر أن كبار السن هم الأكثر حاجة للمساعدة في حالات فقدان الذاكرة ما بعد الصدمة.[9]
في بعض الحالات، أفاد بعض الأشخاص بأنهم يتمتعون بذاكرة يقظة بشكل خاص للصور أو الأصوات التي رأوها أو سمعوها قبل الإصابة مباشرة، عند استعادة الوعي، أو خلال الفترة الفاصلة الواضحة بين الإصابة وظهور فقدان الذاكرة ما بعد الصدمة. نتيجة لذلك، ظهر الجدل مؤخراً ما إذا كانت إصابات الرأس وفقدان الذاكرة الشديد تستبعد إمكانية حدوث أضطراب الكرب ما بعد الصدمة Posttraumatic stress disorder.
الخرف
يشير الخرف Dementia إلى إلى فئة كبيرة من الاضطرابات التي تتميز بالتدهور التدريجي لقدرة التفكير والذاكرة حيث يتضرر الدماغ. يمكن تصنيف الخرف على أنه معكوس (مثل مرض الغدة الدرقية ) أو متعذر العكس (على سبيل المثال مرض األزهايمر). .[10] يوجد حاليًا أكثر من 35 مليون شخص مصاب بالخرف في جميع أنحاء العالم. يبلغ عدد المصابين بالخرف في الولايات المتحدة وحدها 3.8 مليون شخص. [11]
بينما تظهر الدراسات أن هناك جوانب "طبيعية" للشيخوخة ، مثل شيب الشعر وتغيرات في الرؤية ، هناك تغييرات مثل نسيان كيفية القيام بأشياء لا تعتبر "طبيعية" .[11] أهمية فهم أن التغييرات التي تتم ملاحظتها بشكل متكرر وملحوظة بشكل يومي فيما يتعلق بأحباء كبار السن أمر حتمي. في حين يمكن اعتبار ضعف الإدراك المعتدل جزءًا طبيعيًا من الشيخوخة ، يجب ملاحظة الاختلافات .
في إحدى الدراسات التي أجراها ج. شاجام لوحظ ان داء السكري وفرط الضغط لا يعتبران جزء من الشيخوخة الطبيعية..سيتم تصنيفهما تحت ضعف الإدراك المعتدل .[11] مع هذا ، من المهم التمييز بين الاختلافات مع ما يمكن أن يكون ضارًا وما هو غير ضار. من الصعب تشخيص الخرف بدقة نظرًا لأن معظم الناس لا يدركون ما الذي يبحثون عنه وأيضًا لأنه لا يوجد اختبار محدد يمكن تقديمه كأداة تشخيصية.[11]
ما هو أكثر وضوحا هو أن الأعراض بين الخرف ، والخرف المرتبط بالزهايمر و پاركنسن تميل إلى تجاوز مرض واحد فقط .[11] في حين أن هناك أشكالًا مختلفة من الخرف ، فإن الخرف الوعائي كما يبدو مرتبط بتحذيرات الأوعية الدموية. . [12]
هذا النوع من الخرف ليس تدهوراً بطيئاً ولكنه تغير مفاجئ وغير متوقع بسبب نوبة قلبية أو سكتة دماغية [13] مما يقلل بشكل كبير الدم إلى الدماغ .[12] وقد أظهرت الأبحاث أن ارتفاع ضغط الدم المستمر يمكن أن يساهم في انهيار الحاجز الدموي الدماغي .[12] يعمل الحاجز الدموي الدماغي (BBB) بمثابة "حارس بوابة" للدماغ عن طريق منع الماء والمواد الأخرى. تظهر دراسات مختلفة أنه مع تقدم الدماغ في العمر ، يبدأ حاجز الدم في الدماغ في الانهيار ويصبح مختلاً .[12] [14]هناك طرق مختلفة لقياس ترقق الحاجز الدموي الدماغي وأكثر الطرق المألوفة معه هي التصوير ، وهذا يتألف من التقاط صور للدماغ باستخدام الأشعة المقطعية أو التصوير بالرنين المغناطيسي أو التصوير المقطعي بالإصدار البوزيتروني.[12]
تشير الأبحاث السابقة أيضًا إلى أنه مع الشيخوخة وترقق BBB ، حدثت أيضًا تغيرات سلوكية داخل قسم الدماغ المعروف باسم الحُصين. هذا يظهر علاقة بين الشيخوخة وترقق ال BBB وتأثيراتها على الدماغ. كما تشير دماغ الشيخوخة إلى ضعف التعلم والذاكرة .[12]
في حين أن التغييرات في BBB ليست سببًا في ضعف الوظائف السلوكية وحدها ، تشير الأبحاث إلى وجود علاقة. ضعف آخر يدل على شيخوخة الدماغ وانهيار BBB هو تراكم الحديد .[12]
يمكن أن يؤدي الإفراط في الحديد في الجسم إلى تكوين الجذور الحرة التي يمكن أن تؤثر على تدهور الحاجز الدموي الدماغي .[12] لوحظ عامل آخر مرتبط بالعمر المحدد في Popsecu et al. هو انخفاض في هرمون الاستروجين حيث عندما يكبر الفرد يمكن أن يؤثر سلبًا على انهيار الحاجز الدموي الدماغي ويخلق حساسية للتنكس العصبي [12] كما أشرنا سابقًا ، يعد الخرف فئة واسعة من ضعف الذاكرة الأكثر شيوعًا المرتبط بالشيخوخة. من الأعراض الأخرى التي يجب مراقبتها هي داء السكري من النمط الثاني ، والذي يمكن أن يؤدي إلى الخرف الوعائي.[12]
يرتبط أيضًا بمشاكل الخرف الوعائي ارتفاع الكوليسترول. علاوة على ذلك ، يرتبط عامل الخطر هذا بالانخفاض السلوكي والسكتة الدماغية ومرض ألزهايمر. .[12] تشير التقديرات إلى أنه في غضون 20 عامًا ، سيزداد الانتشار في جميع أنحاء العالم مرتين. بحلول عام 2050 ، من المتوقع أن يرتفع هذا الرقم إلى 115 مليون. وعموما ، فإن الإصابة بالخرف مماثلة للرجال والنساء. ومع ذلك ، بعد 90 سنة من العمر ، ينخفض معدل الإصابة بالخرف لدى الرجال ولكن ليس عند النساء .[15]
متلازمة فرط الاستذكار
متلازمة فرط الاستذكار تتسبب متلازمة فرط الاستذكار في امتلاك الفرد لذاكرة السيرة الذاتية مفصلة للغاية. المرضى الذين يعانون من هذه الحالة قادرون على تذكر الأحداث من كل يوم من حياتهم (باستثناء الذكريات قبل سن الخامسة والأيام التي كانت هادئة). هذه الحالة نادرة جدًا مع عدد قليل من الحالات المؤكدة..[16][17]
مرض هنتنگتون
مرض هنتنگتون Huntington's disease، هو اضطراب تقدمي وراثي في الدماغ يؤدي إلى حركات لا يمكن السيطرة عليها وعدم استقرار عاطفي وفقدان القدرات الفكرية .[18] سبب وراثة كل طفل لهنتنگتون المولود لوالد لديه هنتنگتون لديه فرصة بنسبة 50 ٪ لوراثة المرض ، مما يؤدي إلى انتشار ما يقرب من 1 من كل 10000 كندي (0.01 ٪).[19]
تكون العلامات الأولى لمرض هنتنگتون خفية بشكل عام ؛ عادة ما يلاحظ المصابون التشنجات اللاإرادية وكذلك تقلبات المزاج غير المفسرة لوحظ الحماقة والاكتئاب والتهيج. ما يبدأ كإدغام وتباطؤ في الكلام يؤدي في النهاية إلى صعوبة التواصل والتقييد على كرسي متحرك أو سرير .[18]
مرض پاركنسن
مرض پاركنسن Parkinson's disease، هو مرض تنكسي عصبي. يشترك مرض پاركنسن والشيخوخة في الكثير من نفس الخصائص العصبية والسلوكية .[20] يتم التحكم في الحركة عادة بواسطة الدوپامين . مادة كيميائية تحمل إشارات بين الأعصاب في الدماغ. عندما تموت الخلايا التي تنتج الدوپامين عادة ، تظهر أعراض مرض پاركنسن. يحدث هذا التدهور أيضًا في الشيخوخة الطبيعية ولكنه عملية أبطأ بكثير .[20] تشمل الأعراض الأكثر شيوعًا: الهزات ، والبطء ، والتصلب ، وضعف التوازن ، وتيبس العضلات ، والتعب. مع تقدم المرض ، قد تظهر الأعراض غير الحركية أيضًا ، مثل الاكتئاب أو صعوبة البلع أو المشكلات الجنسية أو التغيرات السلوكية .[21]
من الأعراض الأخرى المرتبطة بمرض پاركنسن ضعف الذاكرة. يمكن أن ينسب ذلك إلى تلف الفص الجبهي ويقدم نفسه بطريقة يمكن أن ترتبط بالشيخوخة الطبيعية. ومع ذلك ، لا يوجد ارتباط معين بين الشيخوخة الطبيعية وشيخوخة مرض پاركنسن فيما يتعلق بالذاكرة على وجه التحديد .[20] وفقًا للدراسات التي أجريت في لندن وصقلية ، سيتم تشخيص شخص واحد من بين كل 1000 من المسنين بمرض پاركنسن,[22] على الرغم من أن هذا يمكن أن يختلف إقليميًا ويؤثر على مجموعة كبيرة من الفئات العمرية .[23]
ضعف الإدراك هو شائع في مرض پاركنسن. وقد ثبت أن أعراض مرض پاركنسن محددة ، وبطء الحركة والصلابة ، ترتبط بانخفاض الوظيفة السلوكية. الاضطراب العصبي الكامن في مرض پاركنسن يتضمن التدهور الانتقائي في الهياكل القشرية ، والخلل التنفيذي في مرض پاركنسن ، خاصة في العمليات التي تنطوي على الذاكرة العاملة. وقد ثبت أن هذا مرتبط بانخفاض التنشيط في العقد القاعدية والقشرة الأمامية. Elgh ، Domellof ، Linder ، Edstrom ، Stenlund ، و Forsgren (2009) درسوا الوظيفة السلوكية في مرض پاركنسن المبكر ووجدوا أن مرضى مرض پاركنسن كان أداؤهم أسوأ بكثير من الضوابط الصحية في الانتباه ، والذاكرة النوبية ، وسلاسة التصنيف ، والوظيفة الحركية ، والوظيفة البصرية. مقاييس الوظيفة التنفيذية. أظهر المرضى أيضًا صعوبة أكبر في الاستدعاء الحر الذي يتطلب وظيفة تنفيذية محفوظة من الاستدعاء والتعرف في اختبارات الذاكرة النوبية. .[24]
وفقًا لدراسة يابانية ، كان لدى المسنين العاديين صعوبة في تعرف الذاكرة وكان لدى المسنين مرض پاركنسن وقتًا أكثر إثارة للقلق مع التعرف من المجموعة العادية. في حين أن قدرتهم على التعرف على ذكريات الماضي مقيدة. ويقال أيضا أن ذاكرة المريض مرض پاركنسن تعتبر ضعف انتقائي .[20]
الضغط النفسي
أصبح من الواضح أن الشيخوخة تؤثر سلبًا على وظيفة الدماغ ويمكن أن تشمل ذلك انخفاضًا في الأنشطة الحركية والتنسيق وكذلك يؤثر بطريقة سلبية على التعلم والذاكرة [25] يمكن أن يكون لبعض الاستجابات للضغط داخل الحصين آثار سلبية على التعلم .[25] في دراسة أجراها مارك أ. سميث ، ثبت أن التعرض للضغط المستمر يمكن أن يسبب مشاكل متعلقة بالعمر للحُصين.[26] ما يصبح أكثر ملحوظاً بعد ذلك هو أن دماغ الشيخوخة ليست قادرة على التعرف على النمو ، وهذا من أعراض تلف الحصين. إذا لم يتم ترميز المعلومات بشكل صحيح في الدماغ ، فلن يكون هناك بالطبع الاحتفاظ الجيد بالذاكرة دون النظر في الآثار الخارجية. ومع ذلك ، يجب التفكير في القلق والذاكرة والوظيفة الكلية. يمكن للذاكرة العاطفية أن يتم دمجها ثم إعادة استخدامها في سيناريو مماثل في وقت لاحق إذا لزم الأمر .[26] ولوحظ أيضا في دراسة تتعلق بالعمر والقلق والذاكرة أن الآفات في الدماغ يمكن أن تؤثر على التعلم المكاني وكذلك عرض الجنس في وضع غير مؤات. يمكن أن يكون الخلل داخل الحصين سببًا وراء الشيخوخة في تغيرات الدماغ بين كبار السن .[26] لتلخيص القلق والذاكرة والشيخوخة ، من المفيد التعرف على العلاقة بين ما يمكن للقلق أن يتسبب في عمل الجسم وكيف تتكون الذكريات أو لا تتشكل ، وكيف أن دماغ الشيخوخة لديه صعوبة كافية بمفرده في محاولة إجراء ااستدعاء المهام
متلازمة ڤرنيكى-كورساكوف
متزلامة ڤرنيكى-كورساكوف Wernicke–Korsakoff syndrome هي اضطراب عصبي شديد يسببه نقص الثيامين (فيتامين ب 1 ) ، وعادةً ما يرتبط بالإفراط المزمن في استهلاك الكحول. يتميز سريريًا بتشوهات بصرية حركية واختلال وظيفي في المخيخ وحالة عقلية متغيرة. تتميز متلازمة كورساكوف أيضًا بفقدان الذاكرة العميق ، والارتباك والتخريف المتكرر (تكوين أو اختراع المعلومات للتعويض عن ضعف الذاكرة).[27][28] وأشار استطلاع نُشر في عام 1995 إلى عدم وجود صلة بالمتوسط الوطني لكمية الكحول التي تتناولها دولة فيما يتعلق بنطاق انتشارها في حدود 0 و 2.5٪ .[29]
تشمل أعراض متلازمة ڤرنيكى-كورساكوف الارتباك وفقدان الذاكرة وضعف الذاكرة قصيرة المدى. تميل متلازمة ڤرنيكى-كورساكوف أيضًا إلى إضعاف قدرة الشخص على تعلم معلومات أو مهام جديدة. بالإضافة إلى ذلك ، غالبًا ما يبدو الأفراد غير مبالين وغير مكترثين وقد يعاني البعض من التهيج. قد تكون أعراض متلازمة ڤرنيكى-كورساكوف طويلة الأمد أو دائمة ويميزها عن الآثار الحادة لاستهلاك الكحول وعن فترات سحب الكحول .[27]
الشيخوخة
الشيخوخة الطبيعية ، على الرغم من أنها ليست مسؤولة عن التسبب في اضطرابات الذاكرة ، ترتبط بانخفاض في الأنظمة السلوكية والعصبية بما في ذلك الذاكرة (الذاكرة طويلة المدى والذاكرة العاملة). العديد من العوامل مثل علم الوراثة والانحلال العصبي لها دور في التسبب في اضطرابات الذاكرة. من أجل تشخيص مرض ألزهايمر والخرف في وقت مبكر ، يحاول الباحثون إيجاد علامات بيولوجية يمكنها التنبؤ بهذه الأمراض لدى الشباب الأصغر سنًا. أحد هذه العلامات هو ترسيب بيتا أميلويد وهو بروتين يترسب على الدماغ مع تقدمنا في العمر. على الرغم من أن 20-33 ٪ من كبار السن الأصحاء لديهم هذه الرواسب ، إلا أنهم يزدادون لدى كبار السن الذين تم تشخيص مرض الزهايمر والخرف.[30]
بالإضافة إلى ذلك ، يتم ربط إصابة الدماغ المؤلمة (TBI) ، بشكل متزايد كعامل في مرض الزهايمر المبكر .[9]
أدار الاستقصاء الوطني لفحص الصحة والتغذية ( NHANES ) كلمة التعلم والاستدعاء نماذج من اتحاد لإنشاء سجل لمرض الزهايمر (CERAD) لأكثر من ثلاثة آلاف مشارك 60 سنة فما فوق في 2011-2014. أجرى المقابلون المدربون الاختبار في نهاية مقابلة خاصة وجها لوجه في مركز الفحص. تم نشر تحليل شامل لهذه البيانات.[31] انخفضت درجات الاستدعاء المتأخر (المتوسط 25 في المئة و 75 في المئة) مع تقدم العمر: 60-69 سنة: 6.4 و 4.9 و 7.8. 70-79 سنة: 5.5 ، 3.9 ، 7.0 ؛ 80 + ص: 4.1 ، 2.4 ، 5.8 .
فحصت إحدى الدراسات شدة الخرف لدى مرضى الفصام المسنين الذين تم تشخيصهم بمرض الزهايمر والخرف مقابل مرضى الفصام المسنين دون أي اضطرابات تنكسية عصبية . في معظم الحالات ، إذا تم تشخيص الفصام ، يتم أيضًا تشخيص مرض الزهايمر أو بعض أشكال الخرف بمستويات متفاوتة من الشدة. وُجِد أن زيادة التشابك الليفي العصبي الحصيني وزيادة كثافة اللويحات العصبية (في التلفيف الصدغي العلوي ، التلفيف الجبهي المداري ، والقشرة الجدارية السفلية) ارتبطت بزيادة شدة الخرف. إلى جانب هذه العوامل البيولوجية ، عندما كان لدى المريض أيضًا أليل البروتين الدهني E ApoE4(عامل خطر وراثي معروف لمرض الزهايمر) ، زادت اللويحات العصبية على الرغم من عدم تشابك الحصين الليفي العصبي. وأظهر قابلية وراثية متزايدة للخرف الأكثر شدة مع مرض الزهايمر من دون المؤشر الوراثي.[32]
كما هو موضح في الأمثلة أعلاه ، على الرغم من أن الذاكرة تتدهور مع التقدم في العمر ، إلا أنها لا تصنف دائمًا على أنها اضطراب في الذاكرة. الفرق في الذاكرة بين الشيخوخة الطبيعية واضطراب الذاكرة هو مقدار رواسب بيتا أميلويد أو تشابك الورم العصبي الليفي أو اللويحات العصبية في القشرة. إذا كان هناك كمية متزايدة ، تصبح اتصالات الذاكرة مسدودة ، وتنخفض وظائف الذاكرة أكثر بكثير مما هو طبيعي لهذا العمر ويتم تشخيص اضطراب في الذاكرة .[30][32]
الفرضية الكولينية للخلل في ذاكرة الشيخوخة هي فرضية أقدم تم النظر فيها قبل رواسب بيتا أميلويد ، التشابك العصبية الليفية ، أو اللويحات العصبية. تنص على أنه من خلال منع آليات الكولينية في مواضيع التحكم ، يمكنك فحص العلاقة بين الخلل الكوليني والشيخوخة الطبيعية واضطرابات الذاكرة لأن هذا النظام عندما يخلق خللًا في الذاكرة.[33]
الجوانب الثقافية
يمكن توضيح مدى انتشار أمراض الصحة العقلية من خلال النظر في حجم الدليل التشخيصي والإحصائي IV-TR (DSM IV-TR). أظهرت الدراسات الوبائية زيادة في حالات الصحة النفسية على مستوى العالم. في عام 2050 ، قد يكون هناك جائحة من الأمراض العصبية .[34] يزيد شيخوخة طفرة المواليد من الطلب على رعاية الصحة العقلية .
يتم تحديد مقياس المرض العقلي للثقافة الغربية على مستوى الخطورة والكفاءة والمسؤولية .[35] وقد أدى ذلك إلى حرمان العديد من الأفراد من الوظائف ,[36][37][38][39] أقل احتمالية أن يتمكنوا من استئجار شقق ,[40][41][42] وأكثر عرضة لتوجيه تهم جنائية كاذبة ضدهم .[43][44] وسيتعين زيادة مستوى الخدمات المتاحة للشيخوخة الديموغرافية التي تعاني من الشيخوخة وضعف الذاكرة على الرغم من وصمة العار ضد المرض العقلي. .
مع هذا الوصم لاضطرابات الذاكرة والأمراض العقلية بشكل عام ، قد يكون من الصعب بشكل خاص على أولئك الذين يقدمون المساعدة لهؤلاء الأفراد. بعض الأفراد "غير قادرين على الحصول على معلومات جديدة أو الاحتفاظ بها ، مما يجعل من الصعب أو المستحيل تلبية الالتزامات الاجتماعية والأسرية والمتعلقة بالعمل". ”[45] وبسبب هذا ، هناك مسؤولية كبيرة تقع على عاتق مقدمي الرعاية (عادة الأطفال)[46] لدعم الصيانة الاقتصادية والعاطفية. في حين أن هناك خدمات متاحة لهذه المجموعة ، إلا أن القليل جدًا منهم يستخدمونها. .[47]
في الثقافات الجماعية الآسيوية ، ينصب التركيز على التفاعلات الاجتماعية بين أفراد المجتمع. لكل فرد في المجتمع دور معين يجب أن يؤديه ، ويعتبر من المقبول اجتماعياً دعم هذه الأدوار. علاوة على ذلك ، هناك تركيز على توازن الجسم والعقل والروح. ونتيجة لذلك ، هناك اختلاف كبير بين ما يجب اعتباره علاجات مقبولة لاضطرابات الذاكرة التي تركز على العلاقات الشخصية والتكيف مع توقعات الآخرين بدلاً من جدول العلاج الغربي .[بحاجة لمصدر]. يُعتقد أن المرض العقلي في هذه الثقافات الآسيوية ناتج عن اختلال التوازن بين البرد / الرطب والجاف الذي يتعارض مع الأداء السليم للأعصاب والقلب والكبد والرئتين والكلى والطحال .[48] يمكن أن يُنظر إلى هذا الخلل في بعض الأحيان على أنه نقطة جمال حيث "المرء هو متلقي قلق الآخرين وتعاطفهم" ."[48]
انظر أيضاً
المصادر
- ^ "Agnosia Information Page". National Institute of Neurological Disorders and Stroke (NINDS). Archived from the original on 2013-01-27. Retrieved 2010-03-08.
- ^ Jack CR (May 2012). "Alzheimer disease: new concepts on its neurobiology and the clinical role imaging will play". Radiology. 263 (2): 344–61. doi:10.1148/radiol.12110433. PMC 3329271. PMID 22517954.
- ^ "The World health report : Mental health new understanding, new hope 2001" (PDF). World Health Organization.
- ^ Dunkin, J.J. (2009). The Neuropsychology of Women. Springer New York, 209-223
- ^ Kopelman, M. D. (2002). "Disorders of memory". Brain. 125 (10): 2152–90. doi:10.1093/brain/awf229. PMID 12244076.
- ^ Rosenbaum, R. Shayna; Köhler, Stefan; Schacter, Daniel L.; Moscovitch, Morris; Westmacott, Robyn; Black, Sandra E.; Gao, Fuqiang; Tulving, Endel (2005). "The case of K.C.: contributions of a memory-impaired person to memory theory". Neuropsychologia. 43 (7): 989–1021. doi:10.1016/j.neuropsychologia.2004.10.007. PMID 15769487.
- ^ Centers for Disease Control & Prevention. (2006, January). January 2006 Update: Traumatic Brain Injury in the United States: Emergency Department Visits, Hospitalizations, and Deaths. Retrieved March 11, 2010, from Centers for Disease Control & Prevention: https://www.cdc.gov/ncipc/pub-res/TBI_in_US_04/CausesTBIUpdate.pdf Archived 2013-10-23 at the Wayback Machine
- ^ أ ب The Brain Injury Association of Canada. (2010). A – Introduction to Traumatic Brain Injury. Retrieved March 8, 2010, from http://biac-aclc.ca/en/2010/02/01/a-introduction-to-traumatic-brain-injury/[dead link]
- ^ أ ب ت Testa, Julie A.; Malec, James F.; Moessner, Anne M.; Brown, Allen W. (2005). "Outcome After Traumatic Brain Injury: Effects of Aging on Recovery". Archives of Physical Medicine and Rehabilitation. 86 (9): 1815–23. doi:10.1016/j.apmr.2005.03.010. PMID 16181948.
- ^ Rising Tide: The Impact of Dementia on Canadian Society. (2010). Alzheimer's Society of Canada. Retrieved January 27, 2010, from http://www.alzheimer.ca/docs/RisingTide/Rising%20Tide_Full%20Report_Eng_FINAL_Secured%20version.pdf Archived 2011-07-18 at the Wayback Machine.
- ^ أ ب ت ث ج Shagam, Janet Yagoda (2009). "The Many Faces of Dementia". Radiologic Technology. 81 (2): 153–68. PMID 19901352.
- ^ أ ب ت ث ج ح خ د ذ ر ز Popescu, Bogdan O.; Toescu, Emil C.; Popescu, Laurenţiu M.; Bajenaru, Ovidiu; Muresanu, Dafin F.; Schultzberg, Marianne; Bogdanovic, Nenad (2009). "Blood-brain barrier alterations in ageing and dementia". Journal of the Neurological Sciences. 283 (1–2): 99–106. doi:10.1016/j.jns.2009.02.321. PMID 19264328.
- ^ Kuźma, Elżbieta; Lourida, Ilianna; Moore, Sarah F.; Levine, Deborah A.; Ukoumunne, Obioha C.; Llewellyn, David J. (August 2018). "Stroke and dementia risk: A systematic review and meta-analysis". Alzheimer's & Dementia (in English). 0 (11): 1416–1426. doi:10.1016/j.jalz.2018.06.3061. ISSN 1552-5260. PMC 6231970. PMID 30177276.
{{cite journal}}: CS1 maint: unrecognized language (link) - ^ Popescu, Bogdan O.; Toescu, Emil C.; Popescu, Laurenţiu M.; Bajenaru, Ovidiu; Muresanu, Dafin F.; Schultzberg, Marianne; Bogdanovic, Nenad (2009). "Blood-brain barrier alterations in ageing and dementia". Journal of the Neurological Sciences. 283 (1–2): 99–106. doi:10.1016/j.jns.2009.02.321. PMID 19264328.
- ^ Ruitenberg, Annemieke; Ott, Alewijn; van Swieten, John C.; Hofman, Albert; Breteler, Monique M.B. (2001). "Incidence of dementia: does gender make a difference?". Neurobiology of Aging. 22 (4): 575–80. doi:10.1016/S0197-4580(01)00231-7. PMID 11445258.
- ^ "Researchers Identify New Form Of Superior Memory Syndrome". sciencedaily.com. March 14, 2006. Retrieved October 26, 2019.
- ^ خطأ استشهاد: وسم
<ref>غير صحيح؛ لا نص تم توفيره للمراجع المسماةhyper - ^ أ ب Schoenstadt, A. (2006). Huntington's Disease Statistics. Retrieved January 27, 2010, from http://nervous-system.emedtv.com/huntington%27s-disease/huntington%27s-disease-statistics.html.
- ^ Huntington Society of Canada. (n.d.). Huntington Society of Canada. Retrieved March 11, 2010, from Hungtinton: "Huntington Society of Canada: We Support those facing Huntington Disease". Archived from the original on 2012-12-14. Retrieved 2013-01-02.
- ^ أ ب ت ث Minamoto H, Tachibana H, Sugita M, Okita T (March 2001). "Recognition memory in normal aging and Parkinson's disease: behavioral and electrophysiologic measures". Brain Res Cogn Brain Res. 11 (1): 23–32. doi:10.1016/S0926-6410(00)00060-4. PMID 11240108.
- ^ Parkinson Society Canada. (2010). What is Parkinson's?. Retrieved March 8, 2010, from http://www.parkinson.ca/site/c.kgLNIWODKpF/b.5184077/k.CDD1/What_is_Parkinsons.htm Archived 2010-04-05 at the Wayback Machine
- ^ Vossius, C.; Nilsen, O. B.; Larsen, J. P. (2010). "Parkinson's disease and hospital admissions: frequencies, diagnoses and costs". Acta Neurologica Scandinavica. 121 (1): 38–43. doi:10.1111/j.1600-0404.2009.01239.x. PMID 19744137.
- ^ Michael J. Fox Foundation for Parkinson's Research. (2008, October 10). Living with Parkinson's: Parkinson's 101. Retrieved March 11, 2010, from Michael J. Fox Foundation for Parkinson's Research: http://www.michaeljfox.org/living_aboutParkinsons_parkinsons101.cfm#q1 Archived 2011-11-24 at the Wayback Machine
- ^ Elgh, E.; Domellöf, M.; Linder, J.; Edström, M.; Stenlund, H.; Forsgren, L. (2009). "Cognitive function in early Parkinson's disease: a population-based study". European Journal of Neurology. 16 (12): 1278–84. doi:10.1111/j.1468-1331.2009.02707.x. PMID 19538208.
- ^ أ ب Küçük, Ayşegül; Gölgeli, Asuman; Saraymen, Recep; Koç, Nedret (2008). "Effects of age and anxiety on learning and memory". Behavioural Brain Research. 195 (1): 147–52. doi:10.1016/j.bbr.2008.05.023. PMID 18585406.
- ^ أ ب ت Smith, Mark A. (1996). "Hippocampal vulnerability to stress and aging: possible role of neurotrophic factors". Behavioural Brain Research. 78 (1): 25–36. doi:10.1016/0166-4328(95)00220-0. PMID 8793034.
- ^ أ ب Family Caregiver Analysis. (2010). Wernicke-Korsakoff Syndrome. Retrieved on March 8, 2010
- ^ MORIYAMA, Yasushi; MIMURA, Masaru; KATO, Motoichiro; KASHIMA, Haruo (2006). "Primary alcoholic dementia and alcohol-related dementia". Psychogeriatrics. 6 (3): 114–8. doi:10.1111/j.1479-8301.2006.00168.x.
- ^ Wernicke-Korsakoff Syndrome at eMedicine
- ^ أ ب Rodrigue, Karen M.; Kennedy, Kristen M.; Park, Denise C. (2009). "Beta-Amyloid Deposition and the Aging Brain". Neuropsychology Review. 19 (4): 436–50. doi:10.1007/s11065-009-9118-x. PMC 2844114. PMID 19908146.
- ^ Brody, D.J.; Kramarow, E.A.; Taylor, C.A.; McGuire, L.C. (1 Sep 2019). "Cognitive Performance in Adults Aged 60 and Over: National Health and Nutrition Examination Survey, 2011-2014". Natl Health Stat Report. CDC/National Center for Health Statistics (126): 1–23.
- ^ أ ب Rapp, Michael A.; Schnaider-Beeri, Michal; Purohit, Dushyant P.; Reichenberg, Abraham; McGurk, Susan R.; Haroutunian, Vahram; Harvey, Philip D. (2010). "Cortical neuritic plaques and hippocampal neurofibrillary tangles are related to dementia severity in elderly schizophrenia patients". Schizophrenia Research. 116 (1): 90–6. doi:10.1016/j.schres.2009.10.013. PMC 2795077. PMID 19896333.
- ^ Bartus, R.; Dean, R.; Beer, B; Lippa, A. (1982). "The cholinergic hypothesis of geriatric memory dysfunction". Science. 217 (4558): 408–14. doi:10.1126/science.7046051. PMID 7046051.
- ^ [1][dead link] TEDTalks. (2008, February). Gregory Petsko on the coming neurological epidemic. Retrieved Mar 5, 2010, from TedTalks.com.
- ^ Corrigan, Patrick W. (1998). "The impact of stigma on severe mental illness". Cognitive and Behavioral Practice. 5 (2): 201–22. doi:10.1016/S1077-7229(98)80006-0.
- ^ Olshansky, Simon; Grab, Samuel; Ekdahl, Miriam (1960). "Survey of employment experiences of patients discharged from three state mental hospitals during period 1951-1953". Mental Hygiene. 44: 510–21. PMID 13730885.
- ^ Farina, Amerigo; Felner, Robert D. (1973). "Employment interviewer reactions to former mental patients". Journal of Abnormal Psychology. 82 (2): 268–72. doi:10.1037/h0035194. PMID 4754367.
- ^ Bordieri, James E.; Drehmer, David E. (1986). "Hiring Decisions for Disabled Workers: Looking at the Cause". Journal of Applied Social Psychology. 16 (3): 197–208. doi:10.1111/j.1559-1816.1986.tb01135.x.
- ^ Link, Bruce G. (1987). "Understanding Labeling Effects in the Area of Mental Disorders: An Assessment of the Effects of Expectations of Rejection". American Sociological Review. 52 (1): 96–112. doi:10.2307/2095395. JSTOR 2095395.
- ^ Page, Stewart (1977). "Effects of the mental illness label in attempts to obtain accommodation". Canadian Journal of Behavioural Science. 9 (2): 85–90. doi:10.1037/h0081623.
- ^ Page, Stewart (1983). "Psychiatric Stigma: Two Studies of Behaviour When the Chips are Down". Canadian Journal of Community Mental Health. 2 (1): 13–9. doi:10.7870/cjcmh-1983-0002.
- ^ Page, Stewart (1995). "Effects of the Mental Illness Label in 1993". Journal of Health & Social Policy. 7 (2): 61–8. doi:10.1300/J045v07n02_05. PMID 10154511.
- ^ Sosowsky, Larry (1980). "Explaining the increased arrest rate among mental patients: a cautionary note". The American Journal of Psychiatry. 137 (12): 1602–5. doi:10.1176/ajp.137.12.1602. PMID 7435721.
- ^ Steadman, Henry J. (1981). "Critically Reassessing the Accuracy of Public Perceptions of the Dangerousness of the Mentally Ill". Journal of Health and Social Behavior. 22 (3): 310–6. doi:10.2307/2136524. JSTOR 2136524. PMID 7288136.
- ^ Svoboda, Eva; Richards, Brian (2009). "Compensating for anterograde amnesia: A new training method that capitalizes on emerging smartphone technologies". Journal of the International Neuropsychological Society. 15 (4): 629–38. doi:10.1017/S1355617709090791. PMID 19588540.
- ^ [2] Archived 2012-07-22 at archive.today Haaze, T. (2005) Early-Onset Dementia: The Needs of Younger People with Dementia in Ireland.
- ^ Werner, Perla; Stein-Shvachman, Ifat; Korczyn, Amos D. (2009). "Early onset dementia: clinical and social aspects". International Psychogeriatrics. 21 (4): 631–6. doi:10.1017/S1041610209009223. PMID 19470199.
- ^ أ ب Kuo, Chien-Lin; Kavanagh, Kathryn Hopkins (1994). "Chinese Perspectives on Culture and Mental Health". Issues in Mental Health Nursing. 15 (6): 551–67. doi:10.3109/01612849409040533. PMID 7883540.