حصاة صفراوية
| الحصاة الصفراوية | |
|---|---|
| الأسماء الأخرى | حصوات المرارة، الحصوات المرارية، الحصاة الصفراوية، حصوات القناة الصفراوية[1] |
 | |
| تتشكل حصوات المرارة عادةً في المرارة وقد تؤدي إلى ظهور أعراض إذا كانت تسد الجهاز الصفراوي. | |
| النطق |
|
| التخصص | طب الجهاز الهضمي الجراحة العامة |
| الأعراض | لا تظهر أعراض، مغص في الجزء العلوي الأيمن من البطن[2][3][4] |
| المضاعفات | التهاب المرارة، التهاب البنكرياس، التهاب الكبد[2][4] |
| البداية المعتادة | بعد سن 40 [2] |
| عوامل الخطر | حبوب منع الحمل، الحمل، التاريخ العائلي، البدانة، السكري، أمراض الكبد، خسارة الوزن السريعة[2] |
| الطريقة التشخيصية | بحسب الأعراض، يتأكد عن طريق الموجات فوق الصوتية[2][4] |
| الوقاية | الحفاظ على الوزن الصحي، الحمية الغذائية الغنية بالألياف، الحمية الغذائية منخفضة الكربوهيدرات البسيطة[2] |
| العلاج | بدون أعراض: لا يوجد،[2] حمض اليورسوديوكسيكوليك (UDCA) وحمض الكلينوديوكسيكوليك الألم: جراحة ERCP، استئصال المرارة[2] |
| Prognosis | جيدة بعد الجراحة[2] |
| التردد | 10–15% من البالغين (الدل المتقدمة)[4] |
الحصاة الصفراوية أو حصوة المرارة إنگليزية: Cholelithiasis عبارة عن أجسام بلورية متكونة داخل الجسم نتيجة لزيادة التركيز في العصارة الصفراوية. من الممكن ان تتواجد الحصوات الصفراوية في أي مكان من القنوات الصفراوية متضمنة بذلك المرارة والقناة الصفراوية الجامعة. وقد يسبب انسداد القنوات الصفراوية مرضاً يسمى الصفراء ، كما يسبب انسداد القنوات الخارجية للبنكرياس، التهاب البنكرياس.
معظم المصابين بحصوات المرارة لا تظهر لديهم أي أعراض (حوالي 80%).[2][3] ومع ذلك، عندما تسد حصوة المرارة القناة الصفراوية وتسبب ركوداً صفراوياً حاداً، غالباً ما يحدث تشنج شبيه شبيه بالشد العضلي، مما يؤدي إلى ألم باطني شديد في الجزء العلوي الأيمن من البطن المعروف باسم المغص الصفراوي (أو "المغص المراري").[4] يحدث هذا لدى 1-4% ممن يعانون من حصوات المرارة سنوياً.[4] قد تشمل المضاعفات التهاب المرارة، التهاب البنكرياس، اليرقان الانسدادي، والتهاب القنوات الصفراوية.[4][5] قد تشمل أعراض هذه المضاعفات الألم الذي يستمر لفترة أطول من خمس ساعات، الحمى، الجلد المصفر، القيء، البول الداكن، وشحوب البراز.[2]
تشمل عوامل خطر الإصابة بحصوات المرارة حبوب منع الحمل، الحمل، التاريخ العائلي، البدانة، مرض السكري، أمراض الكبد، أو خسارة الوزن السريعة.[2] تشمل المكونات الصفراوية التي تشكل حصوات المرارة الكوليسترول، الأملاح الصفراوية، والبيليروبين.[2] تسمى حصوات المرارة التي تتكون بشكل رئيسي من الكوليسترول "بحصوات الكوليسترول"، وتسمى تلك التي تتكون بشكل رئيسي من البيليروبين "بالحصوات المصبغة".[2][3] يمكن الاشتباه في وجود حصوات في المرارة بناءً على الأعراض.[4] يتم بعد ذلك تأكيد التشخيص عادةً بواسطة الموجات فوق الصوتية.[2] قد تُكتشف المضاعفات باستخدام تحاليل الدم.[2]
يمكن تقليل خطر الإصابة بحصوات المرارة عن طريق الحفاظ على الوزن المن خلال ممارسة الرياضة واتباع نظام غذائي صحي.[2] إذا لم تكن هناك أعراض، فعادة لا تكون هناك حاجة للعلاج.[2] بالنسبة لأولئك الذين يعانون من نوبات المرارة، يوصى عادة بإجراء جراحة لإزالة المرارة.[2] يمكن إجراء ذلك إما من خلال عدة شقوق صغيرة أو من خلال شق واحد أكبر، عادة تفي حالات نادرة عندما تكون الجراحة غير ممكنة، يمكن استخدام الدواء لإذابة الحصوات أو يمكن تفتيت الحصوات حت التخدير العام.[2] .[6]
في البلدان المتقدمة، يعاني 10-15% من البالغين من حصوات المرارة.[4] عام 2013 أصيب حوالي 104 مليون شخص (1.6% من السكان) بأمراض المرارة والقنوات الصفراوية، وأدت إلى وفاة 106.000 شخص.[7][8] حصوات المرارة أكثر شيوعاً بين النساء عن الرجال وتكون أكثر شيوعاً بعد سن الأربعين.[2] تحدث حصوات المرارة بشكل أكثر تواتراً بين جماعات عرقية معينة أكثر من غيرها.[2] على سبيل المثال، 48% من الأمريكان الأصليون يعانون من حصوات المرارة، في حين أن معدلات الإصابة بحصوات المرارة في أجزاء البلدان الأفريقية تصل إلى 3%.[9][2] بمجرد إزالة المرارة، تكون النتائج إيجابية بشكل عام.[2]
الأعراض والعلامات
غالبًا ما تكون حصوات المرارة، بغض النظر عن حجمها أو عددها، بدون أعراض.[10] ولا تحتاج هذه "الحصوات الصامتة" إلى علاج ويمكن أن تظل بدون أعراض حتى بعد مرور سنوات على تشكلها.[11][12]
من الأعراض المميزة لنوبات حصوات المرارة وجود ألم يشبه المغص في الجانب العلوي الأيمن من البطن، وغالبًا ما يكون مصحوبًا بالغثيان والقيء. قد يتراوح الألم الناتج عن حصوات المرارة من خفيف إلى شديد ويمكن أن يزداد بشكل مطرد على مدى فترة تتراوح من 30 دقيقة إلى عدة ساعات. قد تشمل الأعراض الأخرى الحمى، بالإضافة إلى ألم رجيع (ألم في غير موضع الإصابة) بين لوحي الكتف أو أسفل الكتف الأيمن. إذا سدت واحدة أو أكثر من حصوات المرارة القنوات الصفراوية وتسببت في تسرب البيليروبين إلى مجرى الدم والأنسجة المحيطة، فقد يحدث اليرقان والحكة أيضًا. وفي هذه الحالة، من المحتمل أن ترتفع مستويات إنزيمات الكبد.[13]
في كثير من الأحيان، تحدث نوبات مغص المرارة بعد تناول وجبة ثقيلة. تكون الهجمات أكثر شيوعًا في المساء أو في الليل.[14]
مضاعفات أخرى
في حالات نادرة، يمكن أن لحصوات المرارة التي تسبب التهابًا حادًا الانتقال عبر المرارة إلى الأمعاء الملتصقة، مما قد يسبب انسدادًا يسمى انسداد الأمعاء الناجم عن حصوات المرارة.[15]
يمكن أن تشمل المضاعفات الأخرى التهاب الأقنية الصفراوية الصاعد، والذي يحدث عندما تسبب العدوى البكتيرية التهابًا قيحيًا في الشجرة الصفراوية والكبد، والتهاب البنكرياس الحاد الناجم عن انسداد القنوات الصفراوية الذي يمنع إفراز الإنزيمات النشطة في الأمعاء، بدلاً من تضرر البنكرياس.[13] في حالات نادرة، تشمل المضاعفات سرطان البنكرياس.[5]
عوامل الخطر
يزداد خطر الإصابة بحصوات المرارة لدى الإناث (خصوصًا قبل انقطاع الطمث) وعند الأشخاص الذين تزيد أعمارهم عن 40 عامًا أو يقتربون من ذلك؛[16] تنتشر هذه الحالة بين الأشخاص المنحدرين من أصل أوروپي أو أمريكي من السكان الأصليين مقارنة بالأعراق الأخرى.[17] قد يسهم نقص الميلاتونين بشكل كبير في تكون حصوات المرارة، حيث يمنع الميلاتونين إفراز الكوليسترول من المرارة، ويعزز تحويل الكوليسترول إلى الصفراء، وهو مضاد للأكسدة، وقادر على تقليل الإجهاد التأكسدي للمرارة.[18] وجد أن هناك علاقة بين متلازمة جلبرت وزيادة خطر الإصابة بحصوات المرارة.[19] يعتقد الباحثون أن حصوات المرارة قد تكون ناجمة عن مجموعة من العوامل، بما في ذلك كيمياء الجسم الموروثة، وزن الإنسان، حركة المرارة، والنظام الغذائي منخفض السعرات الحرارية.[17] ومع ذلك، فإن غياب عوامل الخطر هذه لا يمنع تكون حصوات المرارة.
تشمل العوامل الغذائية التي قد تزيد من خطر الإصابة بحصوات المرارة الإمساك؛ تناول وجبات أقل يومياً؛ انخفاض تناول مغذيات مثل حمض الفوليك، المغنيسيوم، الكالسيوم، وفيتامين سي؛[20] تناول كميات قليلة من السوائل،[21] وعلى الأقل بالنسبة للرجال، تناول كميات كبيرة من الكربوهيدرات، وارتفاع حمل الجهد السكري، واتباع نظام غذائي بمؤشر جهد سكري مرتفع.[22] قد يقلل النبيذ وخبز الحبوب الكاملة من خطر الإصابة بحصوات المرارة.[23]
فقدان الوزن السريع يزيد من خطر حصوات المرارة.[24] من المعروف أن دواء أورليستات لإنقاص الوزن يزيد من خطر الإصابة بحصوات المرارة.[25]
يزيد نقص الكوليسيستوكينين الناجم عن الداء البطني من خطر تكوين حصوات المرارة، خاصة عند تأخر تشخيص المرض.[26]
تنتشر حصوات المرارة الصباغية بشكل شائع في العالم النامي. تشمل عوامل خطر الحصوات الصبغية فقر الدم التحللي (مثل فقر الدم المنجلي وكثرة الكريات الحمر الكروية الوراثية)، تليف الكبد، والتهابات القنيات الصفراوية.[27] الأشخاص الذين يعانون من البروتوبورفيريا المكونة للكريات الحمر معرضون بشكل متزايد لخطر الإصابة بحصوات المرارة.[28][29] بالإضافة إلى ذلك، تبين أن الاستخدام المطول لمثبطات مضخة الپروتون يقلل من وظيفة المرارة، مما قد يؤدي إلى تكون حصوات المرارة.[30]
يمكن أن تؤثر الأدوية المعدلة للكوليسترول على تكون حصوات المرارة. يمنع الستاتين تخليق الكوليسترول وهناك أدلة على أن استخدامه قد يقلل من خطر الإصابة بحصوات المرارة.[31][32] تزيد الفايبرات من تركيز الكوليسترول في الصفراء وقد ارتبط استخدامها بزيادة خطر الإصابة بحصوات المرارة.[32] وقد يكون سوء امتصاص الحمض الصفراوي من عوامل الخطر.
الفسيولوجيا المرضية
تتكون حصوات الكوليسترول في المرارة عندما تحتوي الصفراء على كمية كبيرة جدًا من الكوليسترول ولا تحتوي على كمية كافية من الأملاح الصفراوية. إلى جانب التركيز العالي للكوليسترول، هناك عاملان آخران هامان في التسبب في حصوات المرارة. الأول هو عدد المرات ومدى انقباض المرارة. قد يؤدي إفراغ المرارة غير الكامل وغير المتكرر إلى زيادة تركيز الصفراء والمساهمة في تكون حصوات المرارة. يمكن أن يحدث هذا بسبب المقاومة العالية لتدفق الصفراء من المرارة بسبب الهندسة الداخلية المعقدة للقناة المرارية.[33] العامل الثاني هو وجود الپروتينات في الكبد والصفراء التي تعزز أو تمنع تبلور الكوليسترول في حصوات المرارة. بالإضافة إلى ذلك، زيادة مستويات هرمون الإستروجين، نتيجة الحمل أو العلاج الهرموني، أو استخدام تركيبات مشتركة (تحتوي على هرمون الاستروجين) من وسائل منع الحمل الهرمونية، قد يزيد من مستويات الكوليسترول في الصفراء ويقلل أيضًا من حركة المرارة، مما يؤدي إلى تكون حصوات المرارة.[بحاجة لمصدر]
التكوين
يتأثر تكين حصوات المرارة بالعمر والنظام الغذائي والعرقية.[34] بناءً على تركيبها، يمكن تقسيم حصوات المرارة إلى الأنواع التالية: حصوات الكولسترول، والحصوات المصبغة، والحصوات المختلطة.[3] لم يُحدد بعد نظام التصنيف المثالي.[35]
حصوات الكوليسترول
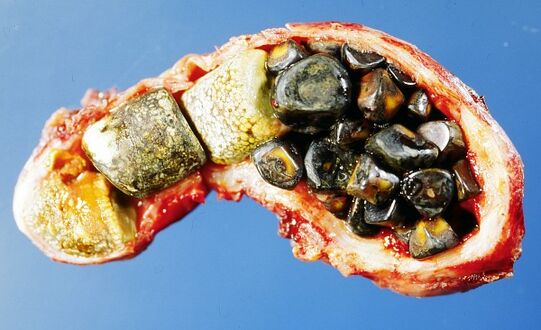
يتراوح لون حصوات الكوليسترول من الأصفر الفاتح إلى الأخضر الداكن أو البني أو الأبيض الطباشيري وهي بيضاوية الشكل، وعادةً ما تكون منفردة، ويتراوح طولها بين 2 و3 سم، وغالبًا ما تحتوي كل منها على بقعة مركزية صغيرة داكنة. ولكي يتم تصنيفها على هذا النحو، يجب أن تحتوي على 80% على الأقل من الوزن من الكوليسترول (أو 70%، وفقًا لنظام التصنيف الياباني).[35] ما بين 35% إلى 90% من الحصوات هي حصوات كوليسترول.[3]
الحصوات المصبغة
تكون الحصوات المصبغة صغيرة وداكنة (غالبًا ما تظهر باللون الأسود)، وعادةً ما تكون متعددة. وهي تتكون بشكل أساسي من البيليروبين ("الصباغ"، "الصباغ الأسود"، پوليمر صبغة البيليروبين غير القابل للذوبان) وكالسيوم (فوسفات الكالسيوم) الأملاح الموجودة في الصفراء. تحتوي على أقل من 20% من الكولسترول (أو 30% حسب نظام التصنيف الياباني).[35] ما بين 2% إلى 30% من الحصوات هي حصوات بيليروبين.[3]
الحصوات المختلطة
الحصوات المختلطة (الحصوة المصبغة البنية) تحتوي عادةً على 20-80٪ كوليسترول (أو 30-70٪، وفقًا لنظام التصنيف الياباني).[35] المكونات الشائعة الأخرى للحصوات المختلطة هي كربونات الكالسيوم، پالميتات الفوسفات، البيليروبين وغيرها من الأصباغ الصفراوية (بيليروبينات الكالسيوم، پالميتات الكالسيوم وإستيرات الكالسيوم). بسبب محتواها من الكالسيوم، فهي غالبًا مرئية إشعاعيًا. تنشأ عادة بشكل ثانوي نتيجة لعدوى القناة الصفراوية مما يؤدي إلى إطلاق بيتا-جلوكورونيداز (عن طريق خلايا الكبد المصابة والبكتيريا) الذي يتحلل البيليروبين جلوكورونيدات البيليروبين ويزيد من كمية البيليروبين غير المقترن في الصفراء. ما بين 4% إلى 20% من الحصوات هي حصوات مختلطة.[3]
قد تختلف حصوات المرارة في الحجم والشكل من صغيرة بحجم حبة الرمل إلى كبيرة مثل كرة الجولف.[36] قد تحتوي المرارة على حصوة واحدة كبيرة أو عدة حصوات صغيرة. الحصوات الزائفة، التي يشار إليها أحيانًا بالحمأة، هي إفرازات سميكة قد تكون موجودة داخل المرارة، إما بمفردها أو مع حصوات المرارة المكتملة.
تصوير طبقي صغري بالآشعة السينية لحصوة مرارة.
تتكون الحصوات الصفراء الكبيرة إلى حد كبير من الكوليسترول، بينما تتكون الحصوات ذات اللون الأخضر إلى البني في الغالب من أصباغ الصفراء.
صور طبقية محوسبة لحصوات المرارة.
التشخيص
عادة ما يتأكد التشخيص عن طريق التصوير بالموجات الصوتية على البطن. تقنيات التصوير الأخرى المستخدمة هي ERCP وMRCP. قد يتم الكشف عن مضاعفات الحصوة في تحاليل الدم.[2]
في الموجات فوق الصوتية على البطن، عادةً ما يكون لحصوات المرارة الغارقة ظل صوتي خلفي. في حصوات المرارة العائمة، يُشاهد صدى الصدى (أو قطعة أثرية على شكل ذيل المذنب) بدلاً من ذلك في حالة سريرية تسمى الورم العضلي الغدي تكون هناك علامة أخرى هي ثالوث جدار الصدى والظل (WES) (أو الظل المزدوج القوس) والذي يعد أيضًا من سمات حصوات المرارة.[37]
تعتبر علامة مورفي الإيجابية نتيجة شائعة في الفحص البدني أثناء نوبة المرارة.
حصوة حجمها 1.9 سم في عنق المرارة وتؤدي إلى التهاب المرارة كما يظهر في الموجات فوق الصوتية. هناك سماكة في جدار المرارة بمقدار 4 ملم.
الحمأة الصفراوية وحصوات المرارة. هناك سماكة حدودية لجدار المرارة.
المرارة الطبيعية كما تظهر بالموجات فوق الصوتية حيث يخلق تمعج تخلق مظهرًا كاذبًا للحصوات.
الوقاية
إن الحفاظ على الوزن الصحي عن طريق ممارسة التمارين الرياضية الكافية واتباع نظام غذائي صحي يحتوي على نسبة عالية من الألياف قد يساعد في منع تكون حصوات المرارة.[2]
يبدو أن حمض اليورسوديوكسيكوليك يمنع تكون حصوات المرارة أثناء فقدان الوزن. ويبدو أيضًا أن اتباع نظام غذائي غني بالدهون أثناء فقدان الوزن يمنع تكون حصوات المرارة.[38]
العلاج
تفتيت الحصوات
تفتيت الحصى بالموجات الصادمة من خارج الجسم هي طريقة غير جراحية لعلاج حصوات المرارة تستخدم موجات صوتية عالية الطاقة لتفتيتها وتم تطبيقها لأول مرة في يناير 1985.[39][40] تشمل الآثار الجانبية لتفتيت الحصوات بالموجات الصادمة من خارج الجسم التهاب البنكرياس الصفراوي وورم دموي في الكبد.[41]
التدخل الجراحي
تبلغ فرصة استئصال المرارة للقضاء على تكرار تكون حصوات المرارة نسبة 99%. لا توجد عواقب سلبية لعدم وجود المرارة لدى معظم الأشخاص، إلا أن 10 إلى 15% من الأشخاص يصابون بمتلازمة ما بعد استئصال المرارة،[42] مما قد يسبب الغثيان، وعسر الهضم، والإسهال، ونوبات من آلام البطن.[43]
هناك خياران جراحيان لاستئصال المرارة:
- إجراء استئصال المرارة المفتوح عن طريق شق البطن (فتح البطن) أسفل الأضلاع اليمنى السفلية. يتطلب التعافي عادة من 3 إلى 5 أيام من العلاج في المستشفى، مع العودة إلى النظام الغذائي الطبيعي بعد أسبوع من الخروج وإلى النشاط الطبيعي بعد عدة أسابيع من مغادرة المستشفى.[11]* المناظير الجراحية لاستئصال المرارة، التي بدأ استخدامها في الثمانينيات، من خلال ثلاثة إلى أربعة ثقوب صغيرة للكاميرا والأدوات. تتضمن الرعاية اللاحقة للعمليات الجراحية عادةً الخروج في نفس اليوم أو الإقامة في المستشفى لليلة واحدة، تليها بضعة أيام من الراحة في المنزل وتناول مسكنات الألم.[11] إن ثقب المرارة ليس أمرًا غير شائع، فقد أفيد عن حدوثه في حدود 10% إلى 40%. كما أُبلغ عن تسرب حصوات المرارة الغير مرتدة بنسبة 6% إلى 30%، لكن نادرًا ما تسبب حصوات المرارة الغير مرتدة مضاعفات (0.08%-0.3%).[44]
يمكن في بعض الأحيان تخفيف انسداد القناة الصفراوية المشتركة المصحوبة بحصوات مرارية عن طريق endoscopic retrograde sphincterotomy (ERS) بعد endoscopic retrograde cholangiopancreatography (ERCP).[45]
العلاج الدوائي
تستخدم الأدوية مثل حمض اليورسوديوكسيكوليك (UDCA) وحمض الكينوديوكسيكوليك (CDCA) لإذابة حصوات المرارة.[46][47] خلص تحليل تلوي لعام 2013 إلى أن حمض اليورسوديوكسيكوليك أو المحتوى العالي من الدهون الغذائية يبدو أنه يمنع تكون حصوات المرارة أثناء فقدان الوزن.[38] استخدم العلاج الطبي بالأحماض الصفراوية عن طريق الفم لعلاج حصوات الكوليسترول الصغيرة وحصوات المرارة الكبيرة عندما تكون الجراحة غير ممكنة أو غير مرغوب فيها. يمكن أن يسبب العلاج بحمض الكينوديوكسيكوليك الإسهال، وإصابة الكبد الخفيفة القابلة للشفاء، وزيادة طفيفة في مستوى الكوليسترول في الپلازما.[47] قد يستلزم العلاج بحمض الكينوديوكسيكوليك لسنوات.[45]
استخدام الطب التقليدي
يمكن أن تكون حصوات المرارة منتجًا ثانويًا ذا قيمة للحيوانات المذبوحة من أجل اللحوم بسبب استخدامها كمضاد الحمى وترياق في الطب التقليدي في بعض الثقافات، وخاصة الطب الصيني التقليدي. حصوات المرارة الأكثر قيمة هي تلك التي يُحصل عليها من الأبقار، والتي يطلق عليها Calculus bovis أو نيو هوانگ (الشيء الأصفر من الماشية) باللغة الصينية. تقوم بعض المسالخ بفحص العمال بعناية للتأكد من عدم سرقة حصوات المرارة.[48]
انظر أيضاً
المصادر
- ^ خطأ استشهاد: وسم
<ref>غير صحيح؛ لا نص تم توفيره للمراجع المسماةQui2013 - ^ أ ب ت ث ج ح خ د ذ ر ز س ش ص ض ط ظ ع غ ف ق ك ل م ن هـ "Gallstones". NIDDK. November 2013. Archived from the original on 28 July 2016. Retrieved 27 July 2016.
- ^ أ ب ت ث ج ح خ Lee JY, Keane MG, Pereira S (June 2015). "Diagnosis and treatment of gallstone disease". The Practitioner. 259 (1783): 15–9, 2. PMID 26455113.
- ^ أ ب ت ث ج ح خ د ذ Ansaloni L, Pisano M, Coccolini F, Peitzmann AB, Fingerhut A, Catena F, et al. (2016). "2016 WSES guidelines on acute calculous cholecystitis". World Journal of Emergency Surgery. 11: 25. doi:10.1186/s13017-016-0082-5. PMC 4908702. PMID 27307785.
- ^ أ ب "Complications". nhs.uk. Retrieved 13 May 2018.
- ^ "Treatment for Gallstones". National Institute of Diabetes and Digestive and Kidney Diseases. November 2017.
- ^ Vos, Theo; et al. (August 2015). "Global, regional, and national incidence, prevalence, and years lived with disability for 301 acute and chronic diseases and injuries in 188 countries, 1990-2013: a systematic analysis for the Global Burden of Disease Study 2013". Lancet. 386 (9995): 743–800. doi:10.1016/s0140-6736(15)60692-4. PMC 4561509. PMID 26063472.
- ^ GBD 2013 Mortality Causes of Death Collaborators (January 2015). "Global, regional, and national age-sex specific all-cause and cause-specific mortality for 240 causes of death, 1990–2013: a systematic analysis for the Global Burden of Disease Study 2013". Lancet. 385 (9963): 117–71. doi:10.1016/s0140-6736(14)61682-2. PMC 4340604. PMID 25530442.
{{cite journal}}:|author1=has generic name (help)CS1 maint: numeric names: authors list (link) - ^ Rosenthal RA, Zenilman ME, Katlic MR, eds. (2011). Principles and practice of geriatric surgery (2nd ed.). Berlin: Springer. p. 944. ISBN 9781441969996. Archived from the original on 2016-08-15.
- ^ خطأ استشهاد: وسم
<ref>غير صحيح؛ لا نص تم توفيره للمراجع المسماةAcalovschi2003 - ^ أ ب ت خطأ استشهاد: وسم
<ref>غير صحيح؛ لا نص تم توفيره للمراجع المسماةNDDIC - ^ خطأ استشهاد: وسم
<ref>غير صحيح؛ لا نص تم توفيره للمراجع المسماةHeuman2010 - ^ أ ب "Gallstones (Cholelithiasis) Clinical Presentation: History, Physical Examination". emedicine.medscape.com. Archived from the original on 2016-11-14. Retrieved 2016-11-14.
- ^ "Symptoms & Causes of Gallstones | NIDDK". National Institute of Diabetes and Digestive and Kidney Diseases (in الإنجليزية الأمريكية). Retrieved 2022-06-28.
- ^ Fitzgerald JE, Fitzgerald LA, Maxwell-Armstrong CA, Brooks AJ (May 2009). "Recurrent gallstone ileus: time to change our surgery?". Journal of Digestive Diseases. 10 (2): 149–51. doi:10.1111/j.1751-2980.2009.00378.x. PMID 19426399. S2CID 43696188.
- ^ خطأ استشهاد: وسم
<ref>غير صحيح؛ لا نص تم توفيره للمراجع المسماةRoizen2005 - ^ أ ب Afdhal, Nezam; Zakko, Salam (Sep 2022). "Gallstones: Epidemiology, risk factors and prevention". UpToDate. Retrieved 2023-05-26.
- ^ خطأ استشهاد: وسم
<ref>غير صحيح؛ لا نص تم توفيره للمراجع المسماةKoppisetti2008 - ^ del Giudice, Emanuele Miraglia; Perrotta, Silverio; Nobili, Bruno; Specchia, Claudia; d’Urzo, Giovanna; Iolascon, Achille (1999-10-01). "Coinheritance of Gilbert Syndrome Increases the Risk for Developing Gallstones in Patients With Hereditary Spherocytosis". Blood (in الإنجليزية). 94 (7): 2259–2262. doi:10.1182/blood.V94.7.2259.419k42_2259_2262. ISSN 1528-0020. PMID 10498597. S2CID 40558696.
- ^ خطأ استشهاد: وسم
<ref>غير صحيح؛ لا نص تم توفيره للمراجع المسماةOrtega1997 - ^ Institute of Medicine; Food Nutrition Board; Standing Committee on the Scientific Evaluation of Dietary Reference Intakes; Panel on Dietary Reference Intakes for Electrolytes and Water (2005). 4 Water | Dietary Reference Intakes for Water, Potassium, Sodium, Chloride, and Sulfate. The National Academies Press. p. 124. doi:10.17226/10925. ISBN 978-0-309-09169-5.
- ^ Tsai CJ, Leitzmann MF, Willett WC, Giovannucci EL (June 2005). "Dietary carbohydrates and glycaemic load and the incidence of symptomatic gall stone disease in men". Gut. 54 (6): 823–8. doi:10.1136/gut.2003.031435. PMC 1774557. PMID 15888792.
- ^ خطأ استشهاد: وسم
<ref>غير صحيح؛ لا نص تم توفيره للمراجع المسماةMisciagna1996 - ^ NHS Choices. "Should you lose weight fast? - Live Well—NHS Choices". www.nhs.uk. Archived from the original on 2016-02-16. Retrieved 2016-02-16.
- ^ Office of the Commissioner. "Safety Information—Xenical (orlistat) capsules". www.fda.gov (in الإنجليزية). Archived from the original on 2016-06-11. Retrieved 2016-06-18.
- ^ Wang HH, Liu M, Li X, Portincasa P, Wang DQ (April 2017). "Impaired intestinal cholecystokinin secretion, a fascinating but overlooked link between coeliac disease and cholesterol gallstone disease". European Journal of Clinical Investigation (Review). 47 (4): 328–333. doi:10.1111/eci.12734. PMC 8135131. PMID 28186337.
- ^ خطأ استشهاد: وسم
<ref>غير صحيح؛ لا نص تم توفيره للمراجع المسماةpmid7410545 - ^ خطأ استشهاد: وسم
<ref>غير صحيح؛ لا نص تم توفيره للمراجع المسماةMerck2006 - ^ خطأ استشهاد: وسم
<ref>غير صحيح؛ لا نص تم توفيره للمراجع المسماةThunell2008 - ^ Cahan MA, Balduf L, Colton K, Palacioz B, McCartney W, Farrell TM (September 2006). "Proton pump inhibitors reduce gallbladder function". Surgical Endoscopy. 20 (9): 1364–7. doi:10.1007/s00464-005-0247-x. PMID 16858534. S2CID 20833380.
- ^ Kan HP, Guo WB, Tan YF, Zhou J, Liu CD, Huang YQ (September 2015). "Statin use and risk of gallstone disease: A meta-analysis". Hepatology Research. 45 (9): 942–948. doi:10.1111/hepr.12433. PMID 25297889. S2CID 25636425.
- ^ أ ب Preiss D, Tikkanen MJ, Welsh P, Ford I, Lovato LC, Elam MB, et al. (August 2012). "Lipid-modifying therapies and risk of pancreatitis: a meta-analysis". JAMA. 308 (8): 804–11. doi:10.1001/jama.2012.8439. PMID 22910758.
- ^ Experimental investigation of the flow of bile in patient specific cystic duct models M Al-Atabi, SB Chin…, Journal of biomechanical engineering, 2010
- ^ خطأ استشهاد: وسم
<ref>غير صحيح؛ لا نص تم توفيره للمراجع المسماةChanna2007 - ^ أ ب ت ث خطأ استشهاد: وسم
<ref>غير صحيح؛ لا نص تم توفيره للمراجع المسماةKim2003 - ^ Gallstones—Cholelithiasis; Gallbladder attack; Biliary colic; Gallstone attack; Bile calculus; Biliary calculus Archived 2011-02-07 at the Wayback Machine Last reviewed: July 6, 2009. Reviewed by: George F. Longstreth. Also reviewed by David Zieve
- ^ Fitzgerald EJ, Toi A (July 1987). "Pitfalls in the ultrasonographic diagnosis of gallbladder diseases". Postgraduate Medical Journal. 63 (741): 525–32. doi:10.1136/pgmj.63.741.525. PMC 2428351. PMID 3309915.
- ^ أ ب Stokes CS, Gluud LL, Casper M, Lammert F (July 2014). "Ursodeoxycholic acid and diets higher in fat prevent gallbladder stones during weight loss: a meta-analysis of randomized controlled trials". Clinical Gastroenterology and Hepatology. 12 (7): 1090–1100.e2, quiz e61. doi:10.1016/j.cgh.2013.11.031. PMID 24321208.
- ^ "Gallstone Disease Treatment". Johns Hopkins Medicine. Retrieved 2021-09-25.
- ^ Paumgartner, Gustav (2021-09-25). "European Journal of Gastroenterology & Hepatology". LWW. 17 (5): 525–527. Retrieved 2021-09-25.
- ^ Paumgartner, Gustav; Sauter, Gerd H. (2005). "Extracorporeal shock wave lithotripsy of gallstones: 20th anniversary of the first treatment". European Journal of Gastroenterology & Hepatology. Ovid Technologies (Wolters Kluwer Health). 17 (5): 525–527. doi:10.1097/00042737-200505000-00009. ISSN 0954-691X. PMID 15827443. S2CID 9803771.
- ^ خطأ استشهاد: وسم
<ref>غير صحيح؛ لا نص تم توفيره للمراجع المسماةeMedicine - ^ Zackria, R.; Lopez, R. A. (January 2019). "Postcholecystectomy Syndrome". StatPearls. PMID 30969724.
- ^ Sathesh-Kumar, T (1 February 2004). "Spilled gall stones during laparoscopic cholecystectomy: a review of the literature". Postgraduate Medical Journal. BMJ. 80 (940): 77–79. doi:10.1136/pmj.2003.006023. ISSN 0032-5473. PMC 1742934. PMID 14970293.
- ^ أ ب خطأ استشهاد: وسم
<ref>غير صحيح؛ لا نص تم توفيره للمراجع المسماةNHS - ^ Thistle JL, Hofmann AF (September 1973). "Efficacy and specificity of chenodeoxycholic acid therapy for dissolving gallstones". The New England Journal of Medicine. 289 (13): 655–9. doi:10.1056/NEJM197309272891303. PMID 4580472.
- ^ أ ب Hofmann AF (September 1989). "Medical dissolution of gallstones by oral bile acid therapy". American Journal of Surgery. 158 (3): 198–204. doi:10.1016/0002-9610(89)90252-3. PMID 2672842.
- ^ خطأ استشهاد: وسم
<ref>غير صحيح؛ لا نص تم توفيره للمراجع المسماةWise