هيموفيليا
|
الهيموفيليا أو الناعور هي أحد أمراض الدم الوراثية الناشئة عن نقص أحد عوامل التجلط في الدم، و تعني كلمة هيموفيليا سيولة الدم. تصنف الهيموفيليا، أو سيولة الدم إلي ثلاثة عائلات تبعًا لعامل التجلط الناقص في كل حالة:
|
ملحوظة: غني عن الذكر بالطبع أن هذه النسب هي نسب تقريبية و ليس ثابتة علي مر الزمن، لكن نسبة الشيوع ثابتة، بمعني أن هيموفيليا أ هي الأكثر شيوعًا دومًا.
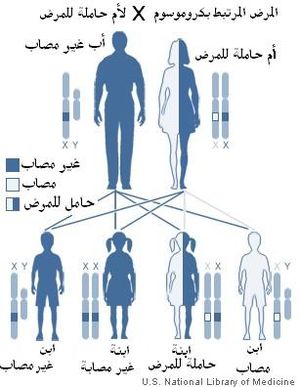
الهيموفيليا هي أحد الأمراض الوراثية المرتبطة بالجنس ، و التي تظهر في الذكور أكثر من الإناث، و يعني هذا المصطلح أنه أحد الأمراض التي تحمل جيناتها علي الكرموسوم (الصبغي) X و لا تحمل علي الصبغي Y، و هذا يعني أن الأم تورثها لأبنائها الذكور، بينما الأب يورثها لبناته الإناث، و يتضح هذا من المسألة الوراثية التالية:
بفرض أن صبغي X المصاب (الحامل لجين المرض) سنرمز له بالرمز A بينما يترك الصبغي السليم كما هو دون إضافات، فإن امرأة حاملة للمرض (لديها صبغي سليم و آخر مصاب، و هي سليمة تمامًا، لا تظهر عليها الأعراض و غن كانت تورثها لذريتها) تكون صبغياتها بهذا الشكل: AX، أما المرأة السليمة فتكون: XX.
جينات
يوجد لدى الاناث كروموسومين X بينما لدى الذكور كروموسوم Y و اخر X . بما ان عوامل الطفرة المسببة للمرض هي متنحية ، تحمل الانثى المرض على كروموسوم X و لا تكون مٌتأثرة به لان الكروموسوم الاخر الذي هو X ايضاً سيعمل على توليد عوامل التخثر . بما ان الذكر سيستقبل ال X من امه فهناك احتمال ان تكون نسبة وراثته المرض من امه الغير مصابة بالمرض لكن حاملة له هي 50% ، واما اذا كانت امه مصابة ايضاً بالمرض فستكون احتمالية اصابته بالمرض 100% . اما الاناث فيأخذون زوج X واحدة من الام والاخرى من الاب ( حيث يجب ان يكون الاب مصاب حتى تكون الانثى حاملة " او مصابة اذا كان الاب مصاب والام حاملة او مصابة") غيرها سيكون الاحتمال بعيد ان تصاب الاناث بهذا المرض ، لهذا ان نسبة الذكور الذين يصابون به اعلى.
أنواع الناعورية الرئيسية
تشمل الناعورية التقليدية ومرض كريسماس الذي يحمل اسم أول شخص عولج من هذا المرض. والناعورية التقليدية تصيب 85% من مرضى الناعورية. وينقص في دم هؤلاء المرضى نوع من البروتينات يسمى عامل التجلط الثامن. أما بقية المرضى فأغلبيتهم مصابون بمرض كريسماس حيث لا يوجد في دمهم عامل التجلط التاسع. وينقص في عدد ضئيل جدًا من المرضى عامل تجلط آخر.
يخلط البعض بين مرض الناعورية ومرض آخر يسمى مرض فون فيلبراند. لكن هذا المرض يسبب النزيف الخارجي طويل الأمد ويصيب كلا الجنسين. ويصاب قلة من هؤلاء المرضى بنزيف في المفاصل.
الأعراض
- وتبدأ الأعراض في الظهور بحدوث نزف بعد الختان في 85% من الحالات ويستمر النزف لبضع ساعات أو أيام وعندما يبدأ الطفل في الحبو أو المشي تحدث كدمات زرقاء متكررة وقد يحدث نزيف في المفاصل خاصة الركبتين مما يجعل المصاب يعاني بعد ذلك من تليف وتيبس وضعف في العضلات ويصبح بعد سنوات قليلة طفلا معاقا حركيا ولايستطيع الأعتماد على نفسه فيحتاج إلى من يحمله وعند سن البلوغ يحتاج إلى عملية لتغيير المفاصل إذا لم يتلق العلاج المناسب منذ الصغر ويستمر النزف لساعات طويلة حين يكبر الطفل ويبدأ في خلع الأسنان والدروس كما يحدث نزيف بالأسنان واللثة وعندما يحتاج الطفل إلى عملية إستئصال اللوزتين يحدث نزيف بعد العملية يكون خطيرا في كثيرا من الأحيان ولذلك ننصح بسؤال المريض عن التاريخ الوراثي قبل إجراء أي جراحة ولوقوف النزيف والعلاج ننصح بإستخدام الثلج الموضعي عند حدوث أي نزف خاصة بالمفاصل مع أخذ مسكنات للآلام وينم إعطاء الطفل بروتين التجلط المناسب عن طريق الوريد كل 12 ساعة لمدة يومين أو ثلاث ليساعد الدم علي التجلط وهناك العديد من مشتقات البلازما التي يمكن استخدامها في هذه الحالات وإن كانت بروتينات التجلط التي يتم تصنيعها بإستخدام الهندسة الوراثية تعتبر أفضل من البلازما التي قد ينتج عنها انتقال بعض الأمراض مثل التهاب الكبد سي.
وهناك العلاج الوقائي عن طريق حقن الطفل المريض كل 48 ساعة بمعاملات التجلط ولكنه يتكلف أكثر من العلاج بالبلازما ولكنه يفيد في الحفاظ علي المفاصل والعضلات في حالتها الطبيعية حتى لاتحدث أي إعاقة للطفل فمريض الهيموفيليا إذا لم يتلق العلاج المناسب يصبح شابا معاقا وأفضل ما يعالج به مريض الهيموفيليا هو العلاج بالجينات مرة واحدة فتكفيه لمدة عام ويمكن تفادي الأنتقال الوراثي للمرض عن طريق إجراء تحاليل قبل الزواج أو الحمل إذا كان الزوج مريضا أو في حالة وجود طفل مصاب في أسرة الإناث المقبلات علي الزواج وعليهم قياس نسبة الخلل في الجينات وسرعة التجلط وقياس بروتينات التجلط ( 8 ) و ( 9 ) وفي حالة حدوث حمل يتم تحديد نوع الجنين فإذا كان أنثي يستمر الحمل أما إذا كان ذكرا فيتم عمل تحاليل للدم في الخلايا الموجودة في السائل الأمينوسي لأجراء تحاليل الجينات حتى نتجنب إعاقة الأطفال ونضمن لهم حياة سعيدة بإذن الله تعالي
- لايوجد هناك علاج تام لهذا المرض ولكن يتم اخذ حٌقَن منضمة لتسد نقص عامل التخثر مثلاً عامل 8 في هيموفيليا A و قلة عامل 9 في هيموفيليا B. لكن قد يقوم الجسم بتكوين اجسام مضادة ضد الدواء المٌعطى ، لذلك اما ان يتم زيادة الجرعة أو اعطاء مواد غير مأخوذة من مصادر بشرية.
العلاج
يشتمل العلاج على حقن عامل التجلط الناقص في الدم. وهذه الحقن التي تأتي من المتبرعين بالدم تسبب تجلطًا عاديًا مؤقتًا. ويجب إعطاء هذا العلاج بعد الإصابات حتى لا يتجمع الدم ويتلف الأغشية. ويحتفظ كثير من المرضى بعلاج عامل التجلط ويحقنون به أنفسهم.
وقد أصيب كثير من مرضى الناعورية بفيروس الإيدز بعد أن حُقنوا بعامل تجلط من دم ملوث بالفيروس. لكن مراقبة وفحص دم المتبرعين للكشف عن هذا الفيروس قد زاد من سلامة العلاج عن طريق عامل التجلط في كثير من البلدان.
أولا: معالجة النزيف
المعالجة المطبقة في حالة نزيف معينة تعتمد على مكان النزيف ، كمية النزيف ومدة النزيف وشدة الهيموفيليا. بالنسبة لنزيف الفم تستعمل أدوية الامكار أو سايكلوكابرن ، ينصح بها بعد أو بدلا من المعالجة بمركز عامل الهيموفيليا ، هذه المعالجة تتبع بطعام لين ومثلجات. إذا كان النزف بسبب جرح ، نزف داخلي ، أو نزف المفصل فالخطوة الأولي هي وقف النزيف بتطبيق العلاج الأولي المعياري ، مثل تطبيق الرباط ، الضغط ، وأكياس الثلج ، وبعدها إعطاء العامل ، حيث يجب وقف النزيف بالسرعة الممكنة عن طريق زرق عامل تخثر وتثبيت المنطقة المصابة.
النوع الأكثر شيوعا ويتطلب علاجا فوريا للغاية هو نزف المفصل ، حيث يمكن أن يظهر كنزيف تلقائي ، أو نتيجة جرح أو رضه تؤثر على المفصل. عندما يكون هناك نزيف داخل المفصل ، الدم النازف من بطانة المفصل يتجمع في فراع المفصل ، عندها يلتهب المفصل ، وبعدها تفرز بطانة المفصل أنزيمات تصب في فراغ المفصل لتهضم وتزيل الدم، لكن هذه الإنزيمات لا تتوقف مع زوال الدم. ومع كل نزيف غير معالج، تستمر الإنزيمات في هضم حواف غضروف المفصل وفي النهاية عظم المفصل. نتيجة لذلك إذا لم يعالج المفصل يمكن أن يؤدي إلى تدمير تدريجي للمفصل. وهذا ما يحصل في أغلب الأحيان.
ثانيا: تفعيل مركز العناية الشاملة
بما أن مرض الهيموفيليا يؤثر على نواحي عديدة من حياة المريض وعائلته ، فقد تطورت معالجة مرض الهيموفيليا إلى تقديم العناية الشاملة ، فبدلا من معالجة حالات النزيف الفردية فقط ، يركز الأطباء والمرضى أيضا على الصورة الكاملة للمرض في حياة المريض. فمراكز العناية الشاملة والمختصة ومع طواقمهم الصحية المتعددة الجوانب تزود خدمات تتراوح من عناية جسدية إلى نفسية، من عناية سنية إلى عناية عظمية وعناية طبية عامة.
والعناية الكاملة والشاملة لمريض الهيموفيليا تساعد العائلة على معرفة تشكيله واسعة من المواضيع التي تتضمن الضغوط الاجتماعية والنفسية التي تواجه عائلات الهيموفيليا، وتسيطر على الحالات الطبية البسيطة ، التي ليس باستطاعة العلاج العادي السيطرة عليها بسبب استمرار النزيف. مركز العناية الشاملة هو بداية جيدة، حيث يمكن أن يوفر مجموعات مساندة للمريض، وخدمات أخرى تزود معلومات عن مرض الهيموفيليا واقتراحات للحد من أضطراباتة مع الحياة العادية. ومن أهمها توفير مادة التجلط ومراقبة توفرها في الجسم في حالة احتياج المريض إلى أي عملية جراحية.
ثالثاً: استخدام عامل تخثر غير مشتق من الدم أو البلازما
العامل البديل هو مركز من عامل مستخلص من البلازما ، هذه المركزات مجمدة مجففة وتحتوي على كمية كبيرة من عامل التخثر. ولكن مركزات العامل الجديدة ألغت خطر التلوث الفيروسي. ولقد تقدم البحث خطوة واحدة إلى الأمام ليخلق منتجات العامل غير المشتقة من الدم أو البلاسما، فبعض منتجات العامل الثامن تصنع عن طريق تقنية الأبحاث الجينة، وألغت مشاكل انتشار الفيروسات من جسم الإنسان المتبرع إلى المريض. فبإمكان هذا العامل رفع مستوى مادة التخثر في دم المريض فورا ولتستمر على هذا النحو من 8 - 12 ساعة منذ اخذ إبرة العامل. ويمكن اخذ هذا العامل عند الشعور بالحاجة إلية، ولكن يستحسن أخذه كل يوم بعد آخر للوقاية من أي نزيف عندما يكون العامل متوفرا. وبسبب التكاليف الباهظة لهذا العلاج الأساسي ، فإنه ليس متوفر باستمرار في فلسطين أو موجودا على الإطلاق في الدول النامية.
انظر أيضاً
- Coagulopathy
- List of hemophilia organizations
- Contaminated haemophilia blood products
- Purpura secondary to clotting disorders
المصادر
وصلات خارجية
- [1]
- Immune tolerance induction in patients with haemophilia A with inhibitors
- National Hemophilia Foundation
- Haemophilia timeline
- UK Haemophilia Society (charity)
- European Haemophilia Consortium (EHC)
- Haemophilia Foundation Australia (HFA)
- World Federation of Hemophilia (WFH)
- Heamophiliacare.co.uk - A resource for patients and carers sponsored by Baxter Healthcare
- Tainted Blood
- Birchgrove Group: self-help group for people with Haemophilia and HIV
- Living Stories
- Simple haemophilia overview