فيروس الحصبة
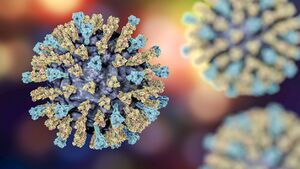
فيروس الحصبة هو ڤيروس نظير مخاطي من جنس الڤيروسة الحصبية، يبلغ قطره 100 - 200 نانومتر. وله لب من نوع RNA وحيد الجديلة، يتكون ڤيروس الحصبة من 6 پروتينات بنيوية، ثلاثة منها مركبة مع الـ RNA، وثلاثة تشارك في بناء غشاء الڤيروس. ويلعب اثنان من پروتينات الغلاف دوراً كبيراً في الإمراض وهما پروتين الالتحام F (Fusion) المسؤول عن التحام الفيروس مع أغشية خلايا المضيف وعن الاختراق الفيروسي للخلية والانحلال الدموي، وبروتين الراصة الدموية Hemagglutinin) H) المسؤول عن امتزاز ]]الفيروس[[ إلى الخلية.
يوجد نمط مستضدي واحد فقط لفيروس الحصبة. ورغم أن بعض الدراسات اثبتت حدوث تبدلات في البروتين السكري H لكن لا يبدو أن لهذه التبدلات أهمية من الناحية الوبائية (أي لم يلاحظ حدوث تغير بفعالية اللقاح).
يتعطل فيروس الحصبة بسرعة بعد التعرض للحرارة أو الضوء أو الـ pH الحمضية أو الإثير ether أو التريبسين، ويبقى حياً لفترة قصيرة (أقل من ساعتين في الهواء وعلى الأشياء والسطوح).
الحصبة
مرض خمجي ڤيروسي حاد، ورد ذكرها في مراجع قديمة ترجع إلى القرن التاسع عشر الميلادي، وقد وصفها الرازي في القرن العاشر الميلادي بأنها (مفزعة أكثر من الجدري).
في عام 1846 وصف بيتر بانوم طور حضانة الحصبة والمناعة الدائمة الناجمة منها. وفي عام 1954، عزل أندرس وبيبلس الڤيروس من الإنسان ومن مزرعة نسيج كلية القرد. وفي عام 1963، تم الترخيص باستخدام أول لقاح حي مضعف في الولايات المتحدة (سلالة إيدمونستون B).
كان الخمج بڤيروس الحصبة قبل توفر اللقاح يصيب كل الأطفال تقريباً، وكان أكثر من 90% من الأطفال بعمر 15 سنة ممنعين ضد الحصبة.
إن الحصبة مرض شائع ومميت في البلاد النامية، وحسب تقديرات منظمة الصحة العالمية حدث عام 2001 حوالي 30-40 مليون حالة حصبة و750000 وفاة ناجمة عنها.
الإمراض
الحصبة مرض جهازي، والمكان الرئيس للخمج هو البطانة التنفسية للبلعوم الأنفي، وبعد يومين أو ثلاثة من الغزو والتنسخ في البطانة التنفسية والعقد البلغمية الموضعية، يحدث تفيرس الدم الأولي مع خمج لاحق في الجهاز الشبكي البطاني. وبعد حدوث تنسخ فيروسي آخر في المناطق الموضعية والبعيدة للجهاز الشبكي البطاني يحدث تفيرس دم الثانوي في اليوم 5 - 7 بعد [[الخمج] البدني. وقد يحدث خمج الطرق التنفسية والأعضاء الأخرى خلال هذا التفيرس.
يبدأ طرح فيروس الحصبة من البلعوم الأنفي منذ بداية الطور البادري ويستمر حتى اليوم 3 - 4 بعد بدء الطفح.
فترة الحضانة
يتراوح طور حضانة الحصبة من التعرض وحتى ظهور البوادر بین 10 - 12 يوماً، ومن التعرض حتى بداية الطفح 14 يوماً (يتراوح بين 7 - 18 يوماً).
الأعراض السريرية
يدوم الطور البادري 2 - 4 أيام (يتراوح بين 1-7 أيام)، وهو يتميز بالحمى التي تزداد تدريجياً، وغالباً ما تبلغ ذروتها 103 - 105 فهرنهايت (39.4-40.5) درجة مؤية، يتلوها السعال والزكام (سيلان الأنف) مع أو بدون التهاب الملتحمة.
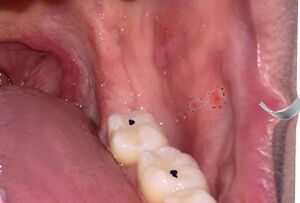
إن بقع كوبليك (Koplik) هي طفح داخلي enanthem، يظهر على الأغشية المخاطية، ويعتبر علامة واصمة pathognomonic للحصبة. تحدث بقع كوبليك قبل يوم أو يومين من ظهور الطفح الجلدي وتستمر لمدة يوم أو يومين بعد ظهوره، وتبدو على شكل بقع منقطة بيضاء مزرقة على خلفية حمراء لماعة في مخاطية الفم.
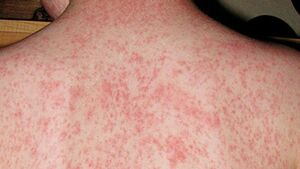
أما طفح الحصبة فهو اندفاع بقعي حطاطي يدوم عادة 5 - 6 أيام، يبدأ عادة من خط الشعر ثم يمتد ليشمل الوجه والقسم العلوي من العنق، وخلال الأيام الثلاثة التالية يمتد الطفح تدريجياً باتجاه الأسفل والخارج وصولاً لليدين والقدمين. تكون الآفات البقمية الحطاطية بشكل عام متميزة منفصلة عن بعضها) وقد تندمج مع بعضها خاصة في الجزء العلوي من الجسم. تبيض هذه الآفات في البداية عند الضغط عليها برأس الإصبع لكن خلال 3-4 أيام تصبح معظم الآفات فاقدة لهذه الخاصية. يحدث توسف دقيق فوق المناطق الأشد إصابة، ويختفي الطفح بنفس الطريقة التي ظهر فيها بداية من الرأس وحتى الأطراف.
تشمل الأعراض الأخرى للحصبة، فقد الشهية والإسهال خاصة عند الرضع واعتلال العقد اللمفية المعمم.
المضاعفات
يحدث اختلاط واحد أو أكثر في حوالي 30% من حالات الحصبة المسجلة، وتكون هذه الاختلاطات أشيع عند الأطفال الأصغر من 5 سنوات وعند البالغين الأكبر من 20 سنة.
حدث الإسهال في 8% من حالات الحصبة المسجلة بين عامي 1985 و 1992، مما يجعله أكثر اختلاطات الحصبة. وسجل التهاب الأذن الوسطى في 7% من الحالات وهو يقتصر تقريباً على الأطفال. أما ذات الرئة فقد سجلت في 6٪ من الحالات وقد تكون فيروسية أو جرثومية، وتعتبر أشيع سبب للوفاة.
سجل التهاب الدماغ الحاد عند حوالي 0,1٪ من الحالات، ويحدث عموماً بعد 6 أيام من بداية الطفح (تراوح الفترة بين 1- 15 يوما)، ويتميز بالحمى والصداع والإقياء وصلابة العنق والتخريش السحائي والنعاس والاختلاجات والسبات.
يبدي فحص السائل الدماغي الشوكي كثرة الخلايا وارتفاع البروتين، وقد تصل نسبة الوفيات إلى ما يقارب 15٪ من الحالات، ويترك الالتهاب بعض أشكال الأذية العصبية عند نسبة تصل إلى 25% من الحالات. أما الاختلاجات (مع أو بدون حرارة) فقد سجلت في 0.6 ٪ - 0.7 ٪ من الحالات.
شكلت نسبة الوفيات الناجمة عن الحصبة في الولايات المتحدة في السنوات الأخيرة ما يقارب 1 - 2 وفاة لكل 1000 حالة حصبة مسجلة، وكبقية اختلاطات الحصبة يكون خطر الوفيات أعلى لدى صفار الأطفال والبالغين. تشكل ذات الرئة 60% من حالات الوفيات، وإن أشيع سبب للوفيات هو ذات الرئة عند الأطفال والتهاب الدماغ الحاد عند البالغين.
إن التهاب الدماغ الشامل المصلب تحت الحاد (SSPE) مرض تنكسي نادر، يصيب الجملة العصبية المركزية، ويعتقد بأنه ناجم عن استمرار خمج الدماغ بفيروس الحصبة. يبلغ وسطي سن البدء 7 سنوات بعد الحصبة (تتراوح المدة بين شهر واحد و27 سنة)، وتبلغ نسبة الحدوث 5 - 10 حالات لكل مليون حالة حصبة مسجلة، وهو يبدأ بشكل مخاتل بتدهور مترق في السلوك والذكاء يليه حدوث الرنح (الخرق awkwardness) والاختلاجات الرمعية العضلية، واخيراً الوفاة. وقد أصبح ال SSPE نادراً جداً منذ بداية ثمانينيات القرن الماضي.
تؤدي الإصابة بالحصبة أثناء الحمل لزيادة خطر حدوث الخداج والإجهاض العفوي ونقص وزن الولادة عند الرضع. وقد ذكر حدوث العيوب الخلقية (ليس لها نموذج تشوه معين) بشكل نادر دون وجود دليل على أن الحصبة هي السبب.
قد تكون الحصبة عند الأشخاص ناقصي المناعة شديدة وذات سير مديد، وهي تقتصر في معظم الحالات على الأشخاص الذين لديهم عوز بالخلايا التائية (بعض مرضى ابيضاض الدم أو اللمفوما أو متلازمة نقص المناعة المكتسب)، وقد تحدث بدون طفح نموذجي، وقد يستمر المرضى بطرح الفيروس لعدة أسابيع بعد المرض الحاد.
لقد أدت الحصبة في البلاد النامية لحدوث معدلات عالية من الهجمات عند الأطفال الذين تقل أعمارهم عن السنة. تكون الحصبة أكثر شدة عند الأطفال سيئي التغذية خاصة المصابين بعوز الفيتامين A. وتتضمن اختلاطاتها الإسهال والجفاف والتهاب الفم وعدم القدرة على تناول الطعام والإنتانات الجرثومية في الجلد وأماكن أخرى. يكون معدل الوفيات عالياً وقد يصل إلى 25% من الحالات. تجدر الإشارة إلى أن الحصبة هي سبب رئيس للعمى أيضا عند الأطفال في افريقيا.
المصادر والمراجع
- [1].
- ^ د. عماد محمد زوكار، د. أحمد محمد نوح: الرجع الشامل في اللقاحات، دار علوم القدس، الطبعة الأولى 2005