داء الأميبات
| المصدر الرئيسي للمقال: المكتب الاقليمي لمنظمة الصحة العالمية |
| ICD-10 | A06. |
|---|---|
| ICD-9 | 006 |
| MeSH | D000562 |
الدوسنتاريا الأميبية Amoebiasis أو Amebiasis تشير الى عدوى تسببها الأميبا إنتاميبا هستولوتيكا.[1] [2] والتعبير Entamoebiasis أحياناً يُشاهـَد إلا أنه لم يعد يـُستعمل، وهو يشير الى نفس العدوى. وبالمثل كلمة amoebiasis قد تستعمل للاشارة بالخطأ إلى العدوى بأنواع أخرى من الأميبا، ولكن يجدر أن نحتفظ به للإشارة إلى عدوى إنتاميبا هستولوتيكا . أنواع الأميبا الأخرى التى تصيب الأنسان تشمل:
- الطفيليات
ما عدا Dientamoeba, الطفيليات بأعلى لاتسبب المرض .
- الأميبا التى تعيش حرة[3][4]. These species are often described as "opportunistic free-living amoebas" as human infection is not an obligate part of their life cycle.
- Naegleria fowleri, which causes Primary amoebic meningoencephalitis
- Acanthamoeba, which causes Cutaneous amoebiasis[5] and Acanthamoeba keratitis
- Balamuthia mandrillaris,[6] which causes Granulomatous amoebic encephalitis and Primary amoebic meningoencephalitis
- Sappinia diploidea
انتقال المرض
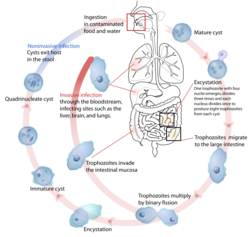
تحدث العدوى عن طريق كائنٌ طفيلي يُدعى المتحولة الحالة للنسج أو الأميبة Entamoeba histolytica، ويجب تفريقها عن المتحولة الهارتـمانية hartmanni E. والمتحولة القولونية E. coli والأوالي المعوية الأخرى. وفي المستفردات أمكن التعرف على تسعة أنماط ذات إنـزيمات محتملة الإمراضية وثلاثة عشر نمطاً لا إمراضية الإنـزيمات (مصنفة على أنها متحولات دُسْبارية)، وإنَّ أغلب كيسات الأشخاص العديمي الأعراض تحمل ذراري المتحولة الدُّسْبارية. ويعتمد التمييز بين المتحولة الحالة للنسج الممرضة والمتحولة الدسبارية E. dispar غير الممرضة والمماثلة لها في المورفولوجيا على الفروق المناعية وطراز النظير الإنزيمي isoenzyme.ويسمح PCR بالتفريق بين المتحولة الحالة للنسج الممرضة والمتحولة الدسبارية E. dispar غير الممرضة والمماثلة لها.
ويصيب الإنسان، ويكون مصاباً بالشكل المزمن عادة، أو أن ينقل الكيسات دون أن تظهر عليه أي أعراض سريرية. 5. طرز الانتقال ـ يحدث الانتقال أساساً بسب تناول الطعام الملوث بالبراز المحتوي على الكيسات أو بسبب شرب الماء الملوث بها، وهي عادة مقاومة للكلور نسبياً. والكيسات يمكن ان تحيا في البيئات الرطبة لمدة اسابيع أو شهور. ويمكن أن تنتقل العدوى جنسياً بالتماس الفموي الشرجي. وإن خطر إعداء مرضى الزحار الأميبي الحاد للآخرين محدود بسبب عدم وجود الكيسات في البراز الزحاري وبسبب هشاشة الأتاريف. 6. فترة الحضانة ـ من أيام قليلة إلى عدة شهور أو سنين؛ ولكن بشكل عام تتراوح بين 2-4 أسابيع. 7. فترة السراية ـ تحدث السراية طيلة فترة تبرز الكيسات. وقد تستمر هذه المرحلة عدة سنوات. 8. الاستعداد ـ الاستعداد للعدوى عام إلاَّ أنَّ معظم الذين يؤوون المتحولة الدسبارية لا يصابون بالمرض. ولقد ثبت وجود استعداد للإصابة بالعدوى المتكررة رغم أن ذلك نادر فيما يبدو.
الوقاية
طبيعة المرض
داء الأميبات عدوى بطفيلي أولى protozoa (انتاميبا نسيجية)، وله شكلان: الكيسة الصامدة المعدية hardy infective cyst والأتروفة trophozoite الأكثر هشاشة وإمراضاً. وقد يعيش الطفيلي متطاعماً commensal مع النسج أو يغزوها مسبباً المرض في الأمعاء أو خارجها. وإنَّ غالبية الحالات عديمة الأعراض ولكنها قد تصبح هامة من الناحية السريرية في ظروف خاصة. وتتراوح شدة المرض المعوي من زحار حاد أو خاطف مصحوب بحمى ونوافض وإسهال مدمم أو مخاطي (الزحار الأميبي)، إلى توعك بطني خفيف مصحوب بإسهال مدمم أو مخاطي، ويتناوب الإسهال مع فترات من الإمساك أو الهدأة (سكون المرض). وقد تحدث أورام حبيبية أميبية amoebic granulomata في جدار المعى الغليظ عند المصابين بالزحار أو التهاب القولون لمدة طويلة وقد تلتبس أحياناً مع السرطانة القولونية، وقد يحدث انتشار عبر مجرى الدم فتصل الطفيليات إلى الكبد مسببة خراج الكبد الزحاري. وبدرجة أقل إلى الرئة أو المخ مسببة خراجاتهما. . تقرح الجلد (وهو حالة نادرة) خصوصاً في المنطقة العجانية (عادة) نتيجة الامتداد المباشر للآفات المعوية، أو بسبب انفتاح الخراجات الكبدية على سطح الجلد. وقد تحدث آفات قضيبية في اللواطيين الناشطين.
وكثيراً ما يحدث التباس بين التهاب القولون الأميبي والأشكال المعوية الأخرى المختلفة كالتهاب القولون التقرحي؛ ولذلك يجب بذل العناية الخاصة للتفريق بين المرضين لأن الكورتيكوستيرويدات ربما تزيد التهاب القولون الأميبي سوءاً. كما يمكن لداء الأميبات أن يقلد عدداً من الأمراض العدوائية واللاعدوائية الأخرى. وعلى العكس، قد يعزى الإسهال للأميبات عند شخص مصاب بمرض أخر.
تشخيص المرض
ويتم التشخيص المجهري بمشاهدة الأتاريف أو الكيسات في نماذج طازجة من البراز أو محفوظة بطريقة مناسبة، أو في لطاخات رشافات أو كشاطات جمعت من خلال التنظير المستقيمي أو رشافات الخراجات أو النسج المصابة. وإن وجود الأتاريف المحتوية على كريات الدم الحمراء دليل على داء الأميبات الغازي. ويجب أن يقوم بفحص النماذج الطازجة فاحص مجهري مدرب، إذ يجب التفريق بين هذا الطفيلي والأميبات اللا ممرضة والبلاعم macrophages. إن فحص 3 عينات على الأقل سيزيد من حصيلة الكائنات الطفيلية من 50% في عينة واحدة إلى 85-90%. ولقد توفرت مؤخراً اختبارات للكشف عن المستضدات النوعية في البراز، إلاَّ أنها لا تفرق بين العوامل الممرضة من غير الممرضة. كما تتوافر أيضاً مقايسات نوعية للمتحولة الحالة للنسج مثل EIA or PCR (يجرى EIA or PCR على براز طازج غير محفوظ). وقد تدعو الحاجة أحياناً إلى الاستعانة بخدمات المختبرات المرجعية. وإن كثيراً من الاختبارات السيرولوجية متاحة كمساعدات إضافية في تشخيص داء الأميبات خارج المعوي ـ كالخراجة الكبدية ـ عندما يكون فحص البراز سلبياً في الغالب. وتفيد الاختبارات السيرولوجية كثيراً لا سيما الانتشار المناعي ومقايسة الممتز المناعي المرتبط بالإنزيم (ELISA) في تشخيص المرض الغازي. أما التصوير الومضاني والتصوير بالصدى (ما فوق الصوت) والتصوير المقطعي المحوري المُـحَوْسَب CAT فتفيد في إظهار الخراج الكبدي وتحديد موقعه، ويثبت التشخيص عندما تترافق الحالة باستجابة نوعية ضدية للمتحولة الحالة للنسج.
انتشار المرض
ينتشر داء الأميبات في العالم كله. ويعتبر الغازي منه داء صغار البالغين، وتحدث خراجات الكبد غالباً في الذكور. وهو نادر دون سن 5 سنوات وخاصة دون سن السنتين حيث تكون الشيغيلات shigellae هي سبب الزحار في هذا العمر. وإن نسبة الأشخاص الحاملين للكيسة بدون أعراض في المناطق التى يتوطن بها المرض كبيرة. وإن نسبة الأشخاص الناقلين للكيسة والمصابين بالمرض سريرياً منخفضة عادة. وتختلف معدلات الانتشار المعلنة كثيراً من مكان لآخر، وهي مبنية عادة على مورفولوجيا الكيسات، وتكون المعدلات مرتفعة بصفة عامة في المناطق السيئة الإصحاح، وفي مؤسسات الأمراض العقلية وبين اللواطيين (ربما المتحولة الدُّسْبارية) وذوي الاتصالات الجنسية الشاذة. أما في المناطق ذات الإصحاح الجيد فتميل العدوى الأميبية للظهور في العائلات والمؤسسات.
العلاج
طرق المكافحة
الإجراءات الوقائية
1- تثقيف الجماهير في مجال الصحة الشخصية لا سيما في الطرق الصحيحة للتخلص من البراز وغسل الأيدي بعد التبرز وقبل إعداد الطعام أو تناوله. ويجب نشر المعلومات المتعلقة بالمخاطر التي ينطوي عليها أكل الفاكهة والخضراوات غير النظيفة أو النيئة وشرب الماء المشكوك في نقاوته.
2- التخلص الصحي السليم من البراز البشري.
3- حماية مرافق المياه العامة من التلوث بالبراز. وتمرير الماء في مرشحات الرمل لإزالة جميع الكيسات تقريباً، ومرشحات الطين المشطوري (المحتوى على بقايا المشطورة diatoma المتحجرة) التي تزيلها تماماً. ويمكن جعل الماء مأموناً بالغلي لمدة دقيقة (10 دقائق على الأقل في الأماكن المرتفعة) مهما كانت نوعية الماء مجهولة. وإنَّ كلورة الماء المعتادة لا تقتل الكيسات دائماً. وأفضل علاج لكميات المياه الصغيرة ـ هو إضافة التراكيز المقررة من اليود ـ إما سائلاً (8 قطرات من صبغة اليود 2% أو 12,5 ميليلتر من محلول مائي مشبع من بلورات اليود لكل لتر أو ربع غالون من الماء)، أو في شكل أقراص تنقية الماء (قرص من تتراغليسين هيدروبيريوديد لكل لتر أو ربع غالون ماء). وينبغي أن يستمر التماس مدة عشر دقائق على الأقل (30 دقيقة إذا كان بارداً) قبل شرب الماء. وإنَّ المراشح التي تُحمل و تبلغ أبعاد مسامها أقل من 0,1 ميكرومتر ذات فعالية أيضاً.
4- معالجة حملة الطفيلي المعروفين؛ وضرورة غسل أيديهم جيداً بعد كل تبرز تجنباً للإصابة مرة أخرى بالعدوى المنقولة من أحد أفراد الأسرة المصابين.
5- يجب تثقيف الجماعات المعرضة لخطورة عالية حول تجنب الممارسات الجنسية التي تسبب دخول البراز عن طريق الفم.
6- يجب إشراف السلطات الصحية على الممارسات المتعلقة بحفظ الصحة للأشخاص الذين يقومون بإعداد وتقديم الطعام في المطاعم العامة وعلى النظافة العامة لهذه المحلات والأماكن. وأما الفحص الدوري لمتداولي الطعام كإجراء للمكافحة فليس بعملي.
7- لم تثبت فائدة غمس الفواكه والخضار في المطهرات بقصد منع انتشار المتحولة الحالة للنسج، بينما يساعد في ذلك غسلها بالماء الجاري الصالح للشرب ثم تجفيفها الذي يقتل الكيسات كما هو الحال عند تعريضها للحرارة 50 مئوية أو أكثر (122 فهرنهايت) أوتشعيعها.
8- لا ينصح باستعمال أدوية للاتقاء الكيميائي.
المكافحة على مستوى المريض ومخالطيه وبيئته المباشرة
1- تبليغ السلطات الصحية المحلية: تبلغ السلطات الصحية المحلية في مناطق موطونة منتقاة؛ ولا يتم التبليغ عنه في كثير من البلدان، الصنف 3 .
2- العزل: يتم في مرضى المستشفيات بتنفيذ الاحتياطات المعوية عند التخلص من البراز وعند معالجة الملابس الملوثة وملاءات السرير. ويجب إبعاد المصابين بالمتحولة الحالة للنسج عن الرعاية المباشرة لمرضى المستشفيات والمؤسسات وتحضير طعامهم. ويمكن السماح بعودتـهم إلى العمل في مهنة حساسة عندما تنتهي معالجتهم الكيماوية.
3- التطهير المرافق : يتم بالتخلص الصحي من البراز.
4- الحجر الصحي : لا ينطبق.
5- تمنيع المخالطين : لا ينطبق.
6- دراسة المخالطين ومصدر العدوى: ينبغي إجراء فحص مجهري لبراز أعضاء أسرة المريض وغيرهم من المخالطين المشتبه فيهم.
7- العلاج النوعي: . يجب معالجة حَمَلة الطفيلي العديمي الأعراض بالluminal amebicide للحد من انتقالها ولحماية المريض من اعراض المرض. ومن amebicide luminal الشائعة دايكسونيد فوريت , كليفميد ,ايتوفاميد , الباروموميسين والتكلوزان. الاميبات ذات الأعراض يجب علاجها بمركب نشط مثل الميترونيدازول (30 مجم لكل كيلو جرام يوميا مقسمة على ثلاث جرعاتلمدة 8-10 يوم) متبوعا ب amebicide luminalللقضاء على أى ميكروب باق في القولون. تنيدازول والاورنيدازول أيضا مركبات جسمانية نشطة وتشكل بديلا للميترونيدازول (ولكنه غير متوفر في بعض البلاد بما فيها الولايات المتحدة). وإذا ظل المصاب بخراج الكبد محموماً بعد 72 ساعة من المعالجة بالميترونيدازول، فقد يستطب الشفط اللا جراحي. ويمكن إضافة الكلوروكين إلى الميترونيدازول أو الديهيدروإيميتين لمعالجة خراج كبدي مستعصٍ. وقد تتطلب الخراجات أحياناً إجراء الشفط الجراحي إذا كان هناك خطورة التمزق أو إذا استمر الخراج في التضخم رغم المعالجة. ولا يوصى باستعمال الميترونيدازول أثناء الثلث الأول من الحمل؛ ولكنه قد يكون منقذا للحياة من اميبيا خاطفة في أواخر الحمل علماً بأنه لم يثبت تسبيبه لأي حادثة مسخ جنيني بشري..
الإجراءات الوبائية
تتطلب أي مجموعة من الحالات إثباتاً مختبرياً سريعاً لاستبعاد أي مسببات أخرى إيجابية زائفة تشير إلى وجود المتحولة الحالَّة للنسج أو غيرها من المسببات، ودراسة وبائية لتعيين مصدر العدوى وطرز انتقاله. وإذا ظهر وجود سواغ vehicle (ناقل) مشترك كالماء أو الطعام فيجب اتخاذ الإجراءات الملائمة لتصحيح الوضع.
مقتضيات الكوارث
يساعد تعطل المرافق الصحية العادية ومرافق معالجة الطعام على ظهور فاشية من داء الأميبات لا سيما في مجموعات السكان ذات الأعداد الكبيرة ممن يحملون الكيسات ويتبرزونها.
المضاعفات
تحليل الطعام
التفشي
انظر ايضا
المصادر
- ^ WHO (1969). "Amoebiasis. Report of a WHO Expert Committee". WHO Technical Report Series. 421: 1–52.
- ^ WHO (1997). "WHO/PAHO/UNESCO report. A consultation with experts on amoebiasis. Mexico City, Mexico 28-29 January, 1997". Epidemiological Bulletin. 18 (1): 13–14.
- ^ Visvesvara GS, Moura H, Schuster FL (2007). "Pathogenic and opportunistic free-living amoebae: Acanthamoeba spp., Balamuthia mandrillaris, Naegleria fowleri, and Sappinia diploidea". FEMS Immunol. Med. Microbiol. 50 (1): 1–26. doi:10.1111/j.1574-695X.2007.00232.x. PMID 17428307.
{{cite journal}}: Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ^ "Orphanet: Amoebiasis due to free living amoebae". Retrieved 2009-01-17. at Orphanet
- ^ "EyeRounds.org:Acanthamoeba Keratitis: 39-year-old contact lens wearer with persisting keratitis & pain". Retrieved 2009-01-17.
- ^ Recavarren-Arce S, Velarde C, Gotuzzo E, Cabrera J (1999). "Amoeba angeitic lesions of the central nervous system in Balamuthia mandrilaris amoebiasis". Hum. Pathol. 30 (3): 269–73. PMID 10088544.
{{cite journal}}: Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link)

