خلع الكتف
| خلع الكتف Dislocated shoulder | |
|---|---|
 | |
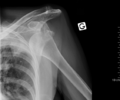
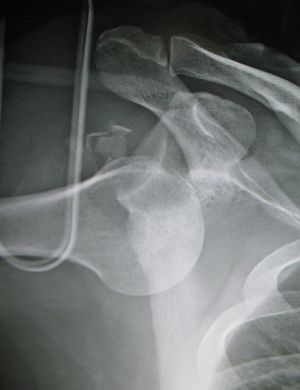
| خلع أمامي للكتف الأيسر. | |
| التخصص | طب الطوارئ، أمراض العظام |
| المضاعفات | آفة بانكارت، آفة هل-ساكس، تمزق الكفة المدورة، إصابة العصب الإبطي [1] |
| الأنواع | خارجي، داخلي، سفلي، علوي[2][1] |
| المسببات | السقوط على الذراع وهو ممدود أو السقوط على الكتف. |
| الطريقة التشخيصية | تبعاً للأعراض أشعة إكس[2] |
| العلاج | رد الكتف، حمالة الذراع[1][2] |
| الدواء | تهدئة وتخدير إجرائي، ليدوكايين المفصلي[3] |
| Prognosis | شائع الحدوث بين الشباب[4] |
| التردد | 24 لكل 100.000 شخص سنوياً (الولايات المتحدة)[1] |
الكتف المخلوع أو خلع الكتف، هي حالة طبية تحدث عند انفصال عظمة العضد عن مفصل الكتف.[2] وتشمل أعراض خلع الكتف آلام في الكتف وعدم استقراره.[2] وتشمل المضاعفات المحتملة لخلع الكتف آفة بانكارت، آفة هل-ساكس، تمزق الكفة المدورة، أو إصابة العصب الإبطي.[1]
عادة ما يحدث خلع الكتف نتيجة لسقوط الشخص على ذراعه وهي ممدودة أو سقوطه على الكتف.[4] عادة ما يعتمد التشخيص على العلامات الظاهرة على الحالة ويتم التأكد عن طريق التصوير بأشعة إكس.[2] تصنف حالات خلع الكتف إلى خلع أمامي، خلفي، سفلي، وعلوي والأكثر شيوعاً هو خلع الكتف الأمامي.[2][1]
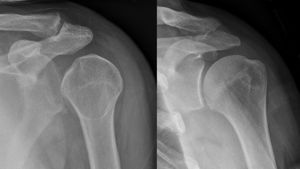
يعالج خلع الكتف عن طريق رد الكتف والذي يتم عن طريق عدد من التقنيات تشمل السحب العكسي، التدوير الخارجي، وتقنية ستيمسون.[1] بعد رد الكتف، يُنصح بإجراء تصوير بأشعة إكس للتأكد من عودة الكتف لوضعه الطبيعي.[1] قد تتطلب الحالة استخدام حمالة لرفع الكتف لعدة أسابيع.[2] يُنصح بإجراء الجراحة عند تكرار الحالة.[2]
يصاب حوالي 1.7% من الأشخاص بخلع الكتف في مرحلة ما من حياتهم.[4] في الولايات المتحدة يصاب 24 من كل 100.000 شخص سنوياً بخلع الكتف.[1] ويمثلون حوالي نصف حالات خلع المفاصل الكبرى التي تستقبلها أقسام الطوارئ.[1] عادة ما يحدث خلع المفاصل بين الذكور أكثر من الإناث.[1]
الأعراض والعلامات
- ألم واضح، وأحياناً ما يُشعر بالألم على امتداد الذراع وصولاً إلى الكتف.
- الإحساس بأن الكتف ينفصل عن المفصل أثناء تحريك الذراع من المفصل أو تدوير الذراع للخارج.[5]
- عدم القدرة على تحريك الكتف والذراع خاصة عند تدويره للخارج (خلع أمامي)، أو عند تدوير الذراع للداخل (خلع خلفي).[5] مقاومة الحركة.
- انخفاض الإحساس بالذراع.
- نزوح الكتف بشكل واضح. تتسبب بعض أنواع خلع الكتف في ظهور الكتف مستديراً بشكل غير طبيعي.
- لا تظهر عظام جانبي الكتف بشكل واضح.
التشخيص
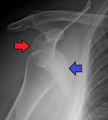
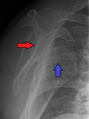
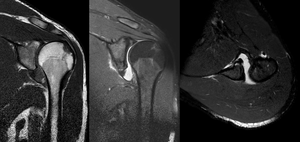
عادة ما يتم تشخيص خلع الكتف اعتماداً على التاريخ المرضي والفحص السريري لها. يتم عمل تصوير إشعاعي لتأكيد التشخيص. معظم حالات خلع الكتف التي تظهر في التصوير الإشعاعي تظهر اختلال في المفصل الحقاني العضدي. قد يكون من الصعب التحقق من انخلاع المفصل الخارجي عن طريق التصوير الإشعاعي الاعتيادي، لكن يتم اكتشافها بسهول عن طريق أعراض تشخيصية أخرى. بعد رد الكتف، عادة ما يكرر التصوير الإشعاعي مرة أخرى للتأكد من نجاح الرد وللوقوف على إصابات العظام. عند تكرار خلع الكتف، يستخدم التصوير بالرنين المغناطيسي لتقييم الأضرار التي لحقت بالأنسجة الناعمة. فيما يتعلق بتكرار خلع الكتف، يعتبر اختبار الترقب (عدم الاستقرار الداخلي) وعلامة سولكوس (عدم الاستقرار الخارجي) من الوسائل المفيدة للوقوف على استعداد الحالة للإصابة بخلع الكتف مستقبلياً.
أنواع خلع الكتف
هناك ثلاث أنواع رئيسية من خلع الكتف: الأمامي، الخلفي، والسفلي.
الخلع الأمامي
يمثل أكثر من 95% من حالات خلع الكتف، وتبرز عظمة العضد للأمام.[6] في معظم حالات خلع الكتف الأمامي، يحدث خلع الكتف عندما تصل عظمة العضد إلى مستوى الساعة أسفل ما يسمى بالناتيء الغرابي، ويشار إليه بالخلع تحت الغرابي. كما يحدث خلع تحت حقاني وتحت الترقوة، ونادراً، خلع التجويف الصدري أو خلع في تجويف خلف الصفاق.[7]
عادة ما يحدث الخلع الأمامي بسبب ضربة مباشرة للذراع أو الوقوع على ذراع في وضع مستقيم. وعادة ما يحمل المريض ذراعه المصابه بذراعه الأخرى السليمة.
تنتج آفة هيل-ساخس عن انفصال الحافة الحقانية عن عظمة العضد أثناء الخلع.[5] تحدث آفة هيل-ساخس في 35-40% من حالات الخلع الأمامي. يمكن أن تظهر عن طريق التصوير الأمامي بأشعة إكس عندما يكون الذراع في حالة استدارة داخلي.[8] أما آفة بانكارت فهي عبارة عن اضطرابات في الشق الحقاني مع أو بدون بروز جزء من العظام.
كذلك، يحدث ضرر في الشريان الإبطي[9] والعصب الإبطي. يتضرر العصب الإبطي في 37% من الحالات مما يجعله الضرر الأكثر شيوعاً في حالة خلع الكتف الأمامي.[10] أما الأضرار الشائعة الأخرى فتشمل إصابات في العصب فوق الكتفي (29%) والعصب الكعبري (22%).[10] ويظهر تضرر العصب الإبطي في ضعف أو عجز العضلة المثلثة ولأن الضمور في العضلة المثلثة يحدث بشكل أحادي، يفقد الكتف شكله المستدير الطبيعي. الحالات المصابة بتضرر العصب الإبطي ستواجه صعوبة في رفع الذراع المصاب بزاوية 15 درجة بعيداً عن الجسم.
الخلع الخلفي
خلع الكتف الخلفي من الحالات الشائعة، وعادة ما يحدث بسبب انقباض العضلات بسبب صدمة كهربائية أو التشنج.[5] وقد يحدث نتيجة عدم توازن العضلاات المحيطة بالكتف. عادة ما يحمل المريض ذراعه بصورة دائرية إلى الداخل، كما تضعف العضلات المحيطة بالكتف مع حالة إصابة واضحة في النتوء الغرابي.
قد يحدث الخلع الخلفي لأسباب غير معروفة، وخاصة بين كبار السن[11] وفي حالات الصدمة الغير واعية.[12] في دراسة لمجموعة من 40 حالة، لوحظ أن الفترة بين الإصابة والتشخيص تصل إلى عام.[13]
الخلع السفلي
الخلع السفلي هو النوع الأقل شيوعاً، ويحدث في أقل من 1% من الحالات. تسمى هذه الحالة بالخلع المنتصب لأن المصاب غالباً ما يظهر ممسكاً بذراعه إلى الأمام أو إلى أعلى الرأس.[14] يحدث الخلع السفلي بسبب جذب الذراع بقوة مما يجبر عظمة العضد على الخروج من الأخرم.[15] تصاحب هذه الحالة أضرار بالغة في الأعصاب، الأوعية الدموية، أوتار العضلات، الأربطة حسب آلية الاصابة.
علاج خلع الكتف
عند الاشتباه بوجود خلع في الكتب يجب علاج الحالة بأقصى سرعة، ويجب يتم الاحتفاظ بالكتف في وضعه الحالي باستخدام جبيرة أو حمالة ذراع، قد توفر الدعامة وسادة بين الذراع والجذع وزيادة الراحة. أيضاً المسكنات القوية ضرورية لتهدئة الألم والشدة المرتبطة به.
رد الكتف
يمكن إجراء رد الكتف بعدد من التقنيات منها الجذب العكسي، التدوير الخارجي، أرجحة الذراع، تقنية ستيمسون، تقنية كانينگام، أو تقنية مليتش.[1][4] يصاحب رد الكتف آلام يمكن تجنبها عن طريق التخدير الموضعي بحقن ليدوكايين في مفصل الكتف.[16] قد يقلل يكون حقن الليدوكايين أقل تكلفة وأسرع تأثيراً.[3] إذا لم يتسنى رد الذراع في غرفة الطوارئ، ينبغي القيام بذلك في غرفة العمليات.[1] يحدث هذا الوضع في حوالي 7% من الحالات.[1]
الجراحة
في حالة الشباب الذي يتطلب نظام حياتهم اليومي القيام بالكثير من الأنشطة الحركية ينبغي النظر في إجراء جراحة الكتف.[17] قد تستخدم تقنيات جراحة العظام لإصلاح [[رباط حقاني|الرباط الحقانيي]، الأربطة المحفظية، العظمة العضدية ذات الرأسين على امتداد وتاد الرأس أو آفة سلاپ أو لشد كبسولة الكتف.[18]
بالرغم من أن الخلع السفلي أقل شيوعاً، إلا أن عدم الاستقرار الذي يعقبه ليس هيناً، وقد يتطلب الأمر إرجاء رأب للعظام للسيطرة على عدم الاستقرار.[19]
مآل المرض
بعد الإصابة بخلع الكتف الأمامي، هناك خطر بتكراره مستقبلاً بنسبة 20%. يكون هذه الخطر بين الذكور أكثر من الإناث.[20]
انظر أيضاً
المصادر
- ^ أ ب ت ث ج ح خ د ذ ر ز س ش ص Bonz, J; Tinloy, B (May 2015). "Emergency department evaluation and treatment of the shoulder and humerus". Emergency medicine clinics of North America. 33 (2): 297–310. doi:10.1016/j.emc.2014.12.004. PMID 25892723.
- ^ أ ب ت ث ج ح خ د ذ "Dislocated Shoulder". OrthoInfo - AAOS. October 2007. Archived from the original on 17 June 2017. Retrieved 13 October 2017.
{{cite web}}: Unknown parameter|deadurl=ignored (|url-status=suggested) (help) - ^ أ ب Wakai, A; O'Sullivan, R; McCabe, A (13 April 2011). "Intra-articular lignocaine versus intravenous analgesia with or without sedation for manual reduction of acute anterior shoulder dislocation in adults". The Cochrane Database of Systematic Reviews (4): CD004919. doi:10.1002/14651858.CD004919.pub2. PMID 21491392.
- ^ أ ب ت ث Cunningham, NJ (2005). "Techniques for reduction of anteroinferior shoulder dislocation". Emergency medicine Australasia : EMA. 17 (5–6): 463–71. doi:10.1111/j.1742-6723.2005.00778.x. PMID 16302939.
- ^ أ ب ت ث Essentials of musculoskeletal care. Sarwark, John F. Rosemont, Ill.: American Academy of Orthopaedic Surgeons. 2010. ISBN 089203579X. OCLC 706805938.
{{cite book}}: CS1 maint: others (link) - ^ Current medical diagnosis & treatment 2018. Papadakis, Maxine A.,, McPhee, Stephen J.,, Rabow, Michael W., (Fifty-seventh ed.). New York. ISBN 9781259861482. OCLC 959649794.
{{cite book}}: CS1 maint: extra punctuation (link) CS1 maint: others (link) - ^ Shoulder Dislocations at eMedicine
- ^ Riebel, G. D.; McCabe, J. B. (March 1991). "Anterior shoulder dislocation: a review of reduction techniques". The American Journal of Emergency Medicine. 9 (2): 180–188. doi:10.1016/0735-6757(91)90187-o. ISSN 0735-6757. PMID 1994950.
{{cite journal}}:|archive-url=requires|url=(help); Unknown parameter|deadurl=ignored (|url-status=suggested) (help) - ^ Kelley, SP; Hinsche, AF; Hossain, JF (November 2004). "Axillary artery transection following anterior shoulder dislocation: Classical presentation and current concepts". Injury. 35 (11): 1128–32. doi:10.1016/j.injury.2003.08.009. PMID 15488503.
- ^ أ ب Malik, S; Chiampas, G; Leonard, H (November 2010). "Emergent evaluation of injuries to the shoulder, clavicle, and humerus". Emerg Med Clin North Am. 28 (4): 739–63. doi:10.1016/j.emc.2010.06.006. PMID 20971390.
- ^ Dislocations, Shoulder at eMedicine
- ^ Life in the Fast Lane Posterior Shoulder Dislocation Archived يناير 6, 2010 at the Wayback Machine
- ^ Hawkins, RJ; Neer, CS; Pianta, RM; Mendoza, FX (January 1987). "Locked posterior dislocation of the shoulder". J Bone Joint Surg Am. 69 (1): 9–18. PMID 3805075. Archived from the original on 2007-10-13.
{{cite journal}}: Unknown parameter|deadurl=ignored (|url-status=suggested) (help) - ^ Dislocations, Shoulder at eMedicine
- ^ Yamamoto, Tetsuji; Yoshiya, Shinichi; Kurosaka, Masahiro; Nagira, Keiko; Nabeshima, Yuji (December 2003). "Luxatio erecta (inferior dislocation of the shoulder): a report of 5 cases and a review of the literature". American Journal of Orthopedics (Belle Mead, N.J.). 32 (12): 601–603. ISSN 1078-4519. PMID 14713067.
{{cite journal}}:|archive-url=requires|url=(help); Unknown parameter|deadurl=ignored (|url-status=suggested) (help) - ^ Fitch, RW; Kuhn, JE (August 2008). "Intraarticular lidocaine versus intravenous procedural sedation with narcotics and benzodiazepines for reduction of the dislocated shoulder: a systematic review". Academic emergency medicine : official journal of the Society for Academic Emergency Medicine. 15 (8): 703–8. doi:10.1111/j.1553-2712.2008.00164.x. PMID 18783486.
- ^ Longo UG, Loppini M, Rizzello G, Ciuffreda M, Maffulli N, Denaro V (Apr 2014). "Management of Primary Acute Anterior Shoulder Dislocation: Systematic Review and Quantitative Synthesis of the Literature". Arthroscopy. 30 (4): 506–22. doi:10.1016/j.arthro.2014.01.003. PMID 24680311.
- ^ خطأ لوا في وحدة:Citation/CS1/Date_validation على السطر 972: bad argument #3 to 'format' (string expected, got nil).
- ^ Millett PJ, Schoenahl JY, Register B, Gaskill TR, van Deurzen DF, Martetschläger F (Feb 2013). "Reconstruction of posterior glenoid deficiency using distal tibial osteoarticular allograft". Knee Surg Sports Traumatol Arthrosc. 21 (2): 445–9. doi:10.1007/s00167-012-2254-5. PMID 23114865.
- ^ Wasserstein, DN; Sheth, U; Colbenson, K; Henry, PD; Chahal, J; Dwyer, T; Kuhn, JE (December 2016). "The True Recurrence Rate and Factors Predicting Recurrent Instability After Nonsurgical Management of Traumatic Primary Anterior Shoulder Dislocation: A Systematic Review". Arthroscopy. 32 (12): 2616–2625. doi:10.1016/j.arthro.2016.05.039. PMID 27487737.
وصلات خارجية
| Classification | |
|---|---|
| External resources |