صدمة (طب)
تدعى الإصابة بالصدمة بسبب الحوادث بـ «المرض المهمل عند المجتمعات الحديثة»، إذ أنها تتسبب في العديد من الوفيات، ولا يُلتفت إليها بسبب التركيز على أعراض الإصابة والجروح المباشرة.
ففي الولايات المتحدة تعتبر الصدمة هي السبب الأول للوفاة ما بين السنة الأولى إلى الـ 44 سنة من العمر.
وفي ألمانيا أيضاً تحرز الإصابات العظيمة بسبب الصدمات النفسية من الحوادث نسباً كبيرة وخاصة في فصل الشتاء.
أما حوادث السير فتكثر فيها الإصابات العصبية وخاصة إصابات الرأس (Head Injury) كما تشير إحصاءات حديثة إلى أن أكثر من ثلث المصابين بالحروق الأليمة هم أطفال بدون شفاء تام.
الإصابات التي تنتج عنها صدمات
- الإصابات النافذة (Penetrating Trauma): مثل الطلق الناري.
- الإصابة بأداة حادة والتي قد تتلازم مع تعاطي الكحول والمخدرات أو عند التهجم والاغتصاب.
والحقيقة أننا عند مواجهة حادث ما نضطر إلى اتخاذ إجراءات علاجية قبل الشروع بوسائل التشخيص أو كليهما التشخيص والعلاج يتماشيان معا في الإصابة الحادة.
وصف مريضة الصدمة بعد الحادث
قبل أكثر من مائة عام كان الجراح العبقري بيليروث (Billroth) وصفها بالآتي:
- وجه شاحب
- شفاه زرقاء
- نبض خيطي ضعيف
- برودة أطراف
- إغماء
- غثيان
- إبصار غير واضح
وفي حال استمرار الإصابة تظهر تبدلات الوجه أكثر فأكثر وتتوسع الحدقتان - تهبط درجة الحرارة - النبض يصبح أضعف والمصاب يبقى في إغماء والأطراف تستجيب بشكل أقل للإثارة وأخيرا تحصل الوفاة.
الأسباب الرئيسية للوفاة المباشرة بعد الحادث
1 - 50 % إصابات الرأس.
2 - 35 % استنزاف Exsanguination)
3- 15 % إصابة المجاري التنفسية والرئتين: غالبا تكون المشكلة في انسداد المسالك التنفسية العلوية مع نقص حاد في الأوكسجين مما يؤدي إلى توقف القلب وأذية دماغية في حال استمراره لأكثر من خمس دقائق.
علاج الصدمات
- يعد العلاج الأكثر فعالية لإصابات الرأس والجهاز التنفسي هو التنبيب الرغامي (Endotracheal Intubation).
- أما علاج الاستنزاف فيعتمد على ما يدعى بكساء بنطال لمواجهة الصدمة (Military Antishock Trousers «MAST» Garment).
المبادئ الأساسية في العلاج الأولي لمريض الصدمة
1 - التأمين والمحافظة على مجرى تنفسي وتبادل غازي طبيعي.
2 - تمسيد القلب إن لم يكن هنالك نبض محيطي مجسوس.
3 - في حال النزف الظاهر من الأطراف يرفع الطرف المصاب ويضغط لتخفيف تدفق الدم.
4 - حماية العنق والعمود الفقري بشكل جيد وعدم تحريكهما عند الشك بوجود إصابات.
5 - وضع جبيرة للكسور الواضحة والمؤكدة.
6 - فور الانتهاء من هذه الخطوات ينقل المريض إلى قسم الإسعاف وخلاله تعالج الصدمة حسب الإمكانات المتاحة.
الإجراءات في مركز الإسعاف
1- نزع ثياب المصاب بالكامل.
2 - فتح وريد (الوريد القاعدي Basilic Vein - الوريد تحت الترقوة Subclavian Vien - الوريد الصافن الكبير - Saphenus Major Nein).
3- قثطرة وريدية بقطر 3 ملم.
4 - إرسال الدم إلى المختبر لتحري الزمرة الدموية للمريض.
5 - تعويض نقص السوائل (محلول ملحي - دم -دكستران).
6 - قثطرة بولية.
7- إيقاف النزف بشكل مبدئي والتحضير لغرفة العمليات.
8 - صورة شعاعية للصدر والأماكن المصابة.
الإنعاش
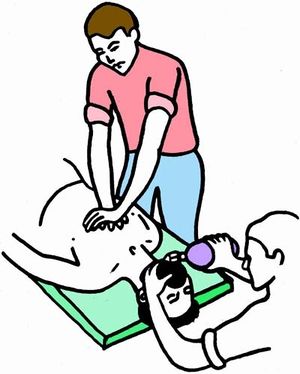
الإنعاش هو مكافحة توقف القلب والتنفس عند فاقدي الوعي من خلال الطرق الصحيحة. هنالك عنصران أساسيان وسريعان:
1 - التنفس الاصطناعي والغاية منه تأمين الأوكسجين للدماغ.
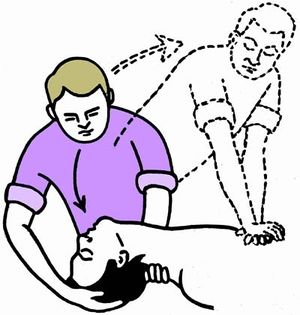
2 - إعادة الدورة الدموية من خلال تمسيد القلب.
ملاحظة: في حال توقف القلب نبدأ بسرعة بتمسيد القلب الخارجي حتى ظهور الـ ECG طبيعي بنظم جيبي.
تدابير الإنعاش
المبدأ الرئيسي هو المباشرة السريعة. إن فقدان الدوران الدموي وبالتالي الأوكسجين إلى الدماغ لمدة أربع دقائق أو أكثر يعني وفاة المريض أو بقاء أذية دماغية دائمة وغير عكوسة.
- التدبير الأول:
يوضع فاقد الوعي على ظهره فوق سرير قاسٍ.
- التدبير الثاني:
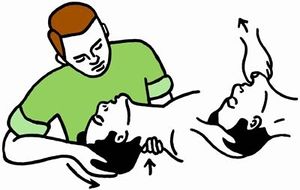
تجنب انغلاق البلعوم باللسان ويوضع الرأس بوضعية الانبساط نحو الخلف (شرط وجود إصابة بالعنق وخاصة بالعمود الرقبي) والفك السفلي نحو الأمام.
- التدبير الثالث:
إغلاق فوهتي الأنف بالأصابع أو بالوجنتين.
- التدبير الرابع:
تنفس اصطناعي فماً لفم 3 - 5 مرات متتالية مع ملاحظة حركة جدار الصدر ويجب أخذ الحذر عند الأطفال وتجنب الانثقاب الرئوي أو الريح الصدرية.
- التدبير الخامس:
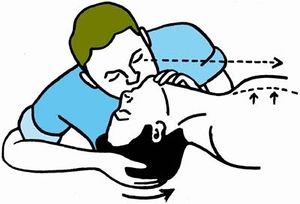
الرأس إلى الجانب ومساعدة المريض على الزفير التلقائي ومن الضروري أن نسمعه.
- التدبير السادس:
إعادة التدبير الرابع ثانية والخاص بالتنفس الاصطناعي.
تجدر الإشارة إلى أن حجم الهواء المعطى للمريض هو أكثر أهمية من الترتيب أو التزامن. في حال بقاء المجرى لتنفسي مغلقا من الواجب إجراء تنبيب رغامي أو خزع رغامي.
بعد كل هذه التدابير وفي خلال ثلاثين دقيقة من الواجب ظهور تنفس تلقائي وعكس ذلك يعني أذية دماغية غير عكوسة والتنفس الاصطناعي لا يجدي نفعا.
النتائج بعد الإنعاش
40 % يعودون أحياء من دون عواقب.
10 - 30 % يبقون أحياء وتقريباً نصف هؤلاء يموتون خلال الأربع والعشرين ساعة الأولى بسبب قصور قلب لا يمكن علاجه.
العلاج الدوائي في الصدمة
مقبضات الأوعية (Vasoconstrictors)
إن هبوط الضغط التالي لنقص حجم الدم يجب أن يعالج بواسطة إعطاء السوائل وليس بواسطة مقبضات أوعية مثل الـ Epinephrin الذي له تأثير مشابه لـ Catecholamines التي يفرزها الجسم تلقائيا ولتجنب حدوث انقباض في الأوعية المحيطة مع نقص أكسجة ثم استقلاب سكر لا هوائي وطرح الـ Lactic Acide، لا تعطى مقبضات الأوعية إلا بعد إكمال حجم السوائل.
أدوية قلبية
إن إعطاء الديجيتال Digital يكون في الحالات التالية وبعد معرفة بوتاسيوم الدم:
- أذية سابقة لعضلة القلب - Myocardial Disease.
- - وجود علامات قصور قلب - Haert Failure.
- - تسرع نبض Tachycardia.
- - بقاء ضغط الدم 100 ملم زئبقي أو أقل.
ملاحظة: لا يعطى الديجيتال في حالات حصار القلب أو تسرع القلب البطيني (Ventricular Tachycardia).
مضادات حيوية Antibiotics
إن الصدمة تضعف من قدرة البطانة الشبكية Reticulo Endothelium لهذا فإن إعطاء المضادات بقصد الوقاية هو شيء مهم وغالبا ما يعطى البروكائين والبنسلين 1200000 وحدة دولية كل 12 ساعة أو Streptomycine 0.5 كل 12 ساعة.
إن حدوث ارتفاع في درجة الحرارة أعلى من 38 درجة خلال الـ 24 ساعة الأولى يرجح وجود انخماص رئوي (Lung Atelectasia) وخلال 48 ساعة يرجح وجود التهاب مسالك بولية (UTI) وبعد 72 ساعة يرجح وجود التهاب جروح وغالبا جراثيم سلبية الجرام (Gram Negative).
الاختناق Asphyxia
العائق التنفسي الأكثر شيوعا يكون في البلعوم الفموي (Oropharynx) ومن الأساسيات في علاج المصابين أن يتم التأكد من سلامة المجرى التنفسي وهو بند أساسي ويجب تأمينه فورا وخاصة عند فاقد الوعي ويتم ذلك بشد اللسان إلى الخارج ودفع الفك السفلي إلى الأمام وعند مواجهة أي صعوبة يوضع أنبوب فموي رغامي أو أنفي رغامي وفي حالات استثنائية (وجود أجسام غريبة مثلا) توضع إبرة كانيولا عبر الغشاء الحلقي الدرقي.
عند وجود إقياءات متكررة يوضع الرأس جانبا ومنحنيا إلى الأسفل. في حال توقف التنفس يجب فوراً البدء بالتنفس الاصطناعي فماً لفم إن لم تتوافر أي وسيلة أخرى.
الصدمة النزفية
الصدمة الدموية بعد الإصابة هي نتيجة ضياع أكثر من 10% من حجم السائل الدوراني وتتميز بثلاثة:
- نقص حجم الدم الدوراني.
- Hypotension هبوط ضغط الدم (الضغط الانقباضي أقل من 100 ملم زئبقي).
- Hypoxia نقص أوكسجين الأنسجة والأوكسجين في المصل أقل من 60 - 70 ملم زئبق.
إن نزف الجروح السطحية الظاهرة يمكن التغلب عليها بواسطة الضماد والرفع عاليا، الضغط الموضعي في الإبط والعضد والرسغ والمنطقة الإربية والمأبض والكاحل يكفي لضبط مؤقت للنزف الشرياني وعند استعمال العاصبة Torniquet يجب إرخاؤها لمدة دقيقتين بعد الربط لمدة عشرين دقيقة.
كما أن إعطاء المحاليل الوريدية خلال نقل المريض له أهمية إذا كانت الفترة الزمنية للوصول إلى المركز أكثر من 30 دقيقة ومعالجة نقص الحجم الدموي يتلازم دائما مع مواجهة وعلاج النزف.
النزف الداخلي
ان هذا يتزامن عادة مع زيادة في أعراض الصدمة:
- اضطراب الوعي.
- ازرقاق الأظافر.
- انخماص أوردة.
- توسع حدقة .
- تنفس سطحي غير منتظم - عطش.
- زيادة نبض.
- هبوط ضغط انقباضي أقل من 70 ملم زئبقي.
الكسور العظمية
في حال جود كسر عظمي واضح يوضع الطرف المصاب في جبيرة قبل نقل المريض وأحياناً نضطر لاستعمال قطع خشبية مع وسادات حتى ولو كان ذلك على حساب زمن نقل المريض إلى مركز المعالجة.
الصمة الشحمية Fat Emnolism
هي اختلاط لكسر في الحوض أو العظام الطويلة خاصة عند الكبار ويمكن أن تظهر في صورتين:
1 - صورة سريعة وخطيرة تؤدي إلى الوفاة.
2 - الصورة الأكثر شيوعاً تمتاز بفاصل زمني 12 - 36 ساعة.
الأعراض الدماغية
هي في المقدمة (هيجان - عدم تركيز - هذيان - سبات - غيبوبة) ضيق تنفس - ارتفاع حرارة - تسرع نبض.
- المميز هو نزف جلدي على مستوى العنق والكتف.
- شعاعيا تظهر كثافات مشابهة لالتهاب قصبي رئوي.
- وأيضا أعراض نقص أكسجة ثم لطخات دهنية في البيلة الانتهائية وترسبات دهنية في الشبكية مع نزف ملتحمة.
- العلاج هو إعطاء أكسجين ومعالجة نقص السوائل وفقر الدم - بردنيزولون - هيبارين دكستران - راحة تامة لمنطقة الكسر.