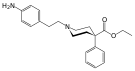
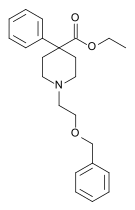
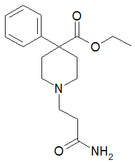
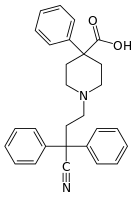
أشباه الأفيونيات
ساهم بشكل رئيسي في تحرير هذا المقال
|
| أشباه الأفيونيات Opioid | |
|---|---|
| صف عقاقير | |
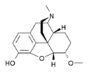
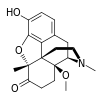
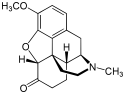
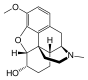
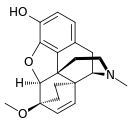
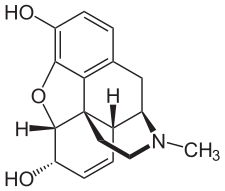 التركيب الكيميائي للمورفين، شبيه الأفيونات النموذجي.[1] | |
| مميزات الصف | |
| الاستخدام | تسكين الألم |
| كود ATC | N02A |
| طريقة العمل | مستقبل أشباه الأفيونيات |
| الوصلات الخارجية | |
| MeSH | D000701 |
| In Wikidata | |
أشباه الأفيونيات أو الأفيونانيات opioid، هي مادة كيميائية ذات خصائص شبيهة بخصائص المخدر الأفيوني ولكنها غير مشتقة من الأفيون.[2] وترتبط بمستقبلات الأفيونات، محدثة تأثيرات مقلدة لتأثيرات النواقل العصبية الببتيدية داخلية المنشأ، والتي توجد بصفة أساسية في الجهاز العصبي المركزي والجهاز الهضمي. وتقوم هذه المستقبلات بدور الوسيط في كلا الجهازين للآثار المفيدة أوالجانبية للأفيونات. والأفيونات هي مركبات طبيعية من نبات الخشخاش أو مركبات صنعية تنتج تأثيرات مشابهة للمورفين.
عُرفت المواد المخدرة في العالم القديم بالأدوية؛ واستخدم خشاش الأفيون لفوائده العلاجية السابقة تاريخياً. التأثير المسكـِّن (القاتل للألم) للأفيونانيات هو بسبب الإدراك المخفـَّض بالألم، رد الفعل المخفـَّض للألم بالإضافة لزيادة تحمل الألم. وتشمل الآثار الجانبية لأشباه الأفيونيات، التهدئة، نقص التهوية، الإمساك، والإحساس القوي بالنشوة. قد تتسبب أشباه الأفيونيات بالقضاء على السعال، مما قد يسبب إما الاعتماد على قد يكون مشراً للعلاج بأشباه الأفيونيات أو كأثر جانبي غير مقصود. في حالة التعاطي المستمر لأشباه الأفيونيات، قد يتطور الاعتماد على أشباه الأفيونيات عند التوقف المفاجئ، إلى الإصابة بالمتلازمة الانسحابية. تشتهر أشباه الأفيونيات بقدرتها إلى توليد الشعور بالنشوة، مما يشجع على استخدامها كعقاقير ترفيهي.
وبالرغم من أن المصطلح أفيوني opiate كثيراً ما يُستخدم كمرادف لمصطلح أفيوناني opioid، إلا أن المصطلح أفيوني opiate محصور في القلويدات الطبيعية المتواجدة في راتنج زهرة الخشخاش (Papaver somniferum). وفي بعض التعريفات، فإن المواد شبه الاصطناعية المشتقة مباشرة من زهرة الخشخاش تُعتبر أفيونيات كذلك، بينما في أنظمة تصنيف أخرى، فإن تلك المستحضرات بشار إليها ببساطة بإسم أفيونانيات شبه اصطناعية.
. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . .
المصطلح
أشباه الأفيونيات Opioids، وتشمل [[أفيونيات|الأفيونيات opiate، هو مصطلح قديم يشير إلى الأدوية المشتقة من الأفيون، والتي تشمل المورفين نفسه.[3] أشباه الأفيونيات الأخرى هي عقاقير تخليقية أو شبه تخليقية مثل الهيدروكون، الأوكسيكودون والفنتانيل؛ أدوية ضادة مثل النالوكسون؛ وپپتيدات داخلية المنشأ مثل الإندورفينات.[4] في بعض الأحيان يستخدم مصطلح الأفيونيات والمخدرات Narcotic كمرادف لأشباه الأفيونيات. تقتصر الأفيونيات على أشباه القلويات الطبيعية الموجودة في راتنج الخشخاش المنوم على الرغم من أنها قد تشمل أحياناً المشتقات الشبه تخليقية.[3][5] المخدرات، مشتقى من كلمة تعني الخدر أو النعاس، هو مصطلح أمريكي قانوني، يشير إلى الكوكايين وأشباه الأفيونيات، ومادتهم الخام؛ كما يطلق بشكل فضفاض على أي عقار نفسي المنشأ سواء كان قانوني أو غير قانوني.[6][7] في بعض الولايات القضائية تندرج جميع الأدوية المنظمة قانونياً تحت تصنيف المخدرات.[8][9]
الاستخدامات الطبية
استخدمت أشباه الأفيونيات منذ فترة طويلة لعلاج الآلام الحادة (مثل ألم ما بعد العمليات الجراحية). كما أثبتت فاعليتها في الرعاية التلطيفية كبديل للآلام الحادة، المزمنة والمسببة للعجز في الحالات المتأخرة مثل السرطان، والحالات التنكسية مثل التهاب المفاصل الرثياني. خلافاً للاعتقاد السائد، لا يلزم بالضرورة تناول جرعات عالية للسيطرة على آلام المرض المتقدم أو المرحلة النهائية من المرض، ما دامت آثار التحمل (والتي تعني رد الفعل الجسدي الذي يجعل الجسم محصناً من التأثيرات المسكنة وكذلك العقلية للأشباه الأفيونيات، والمخدرات، وغيرها) تسمح للمرضى في كثير من الأحيان بالاحتياج لجرعة وسيطة لهؤلاء المرضى فقط 15 ملگ من المورفين عن طريق الفم كل أربع ساعات (90 ملگ/24 ساعة). يعني هذا أن 50% من المرضى يعالجون بجرعات منخفضة، ويمكن أن إيقاف الجرعات لعدة أشهر في المرة الواحدة، اعتماداً على شدة الألم، والتي تختلف من حالة لأخرى، ومن وقت لآخر. هذا على الرغم من حقيقة أن أشباه الأفيونيات تتمتع بقدر أكبر من التحمل عن أي فئة أخرى من الأدوية، مما يعني في كثير من الحالات أن أشباه الأفيونات هي إستراتيجية رعاية طويلة الأجل ناجحة لأولئك الذين يعانون من الألم المزمن وكذلك الألم الحاد.
في السنوات الأخيرة، كان هناك زيادة في استخدام أشباه الأفيونيات في إدارة الألم المزمن الغير خبيث. نمت هذه الممارسة منذ أكثر من 30 عام من الخبرة في مجال الرعاية التلطيفية للاستخدام طويل الأمد لأشباه الأفيونيات القوية التي أظهرت أن الإدمان نادر الحدوث عند استخدام الدواء لتخفيف الآلام. يعتمد حدوث الإدمان علاجي المنشأ للأشباه الفيونيات being several orders of magnitude lower than the general population هو نتيجة لمجموعة من العوامل. التواصل المفتوح والكبير والتوثيق الدقيق بين المرضى والقائمين على الرعاية والأطباء والصيادلة؛ الاستخدام الحاد والمتسق لدوران أشباه الأفيونيات، المسكنات المساعدة، المقويات، والأدوية التي تتعامل مع عناصر أخرى من الألم (مضادات الالتهاب غير الستيرويدية) والآثار الجانبية الأفيونية، يعمل كل منها على تحسين التشخيص ويبدو أنها تسهم في ندرة حدوث الإدمان بين هذه الحالات. لسوء الحظ، يخضع استخدام أشباه الأفيونيات في معظم البلدان إلى لوائح قانونية معقدة، والتي غالباً ما تعرقل الاستخدام الطبي المناسب للسيطرة على الألم، وبالتالي تؤدي إلى معاناة غير ضرورية للمرضى.
الولايات المتحدة
المؤشرات السريرية الوحيدة لأشباه الأفيونيات في الولايات المتحدة، طبقاً لتقرير "حقائق ومقارنات المخدرات"، 2005، هي:
- الألم المتوسط إلى الحاد، أي لتوفير مسكن أو لاستخدامه أثناء الجراحة، للحث على التخدير والحفاظ عليه، وكذلك تخفيف رهبة المريض قبل العملية مباشرة. الفنتانيل، الأوكسيمورفين، الهيدرومورفين، والمورفين هي الأكثر استخداماً لهذا الغرض، بالإضافة لعقاقير أخرى مثل السكوپلامين، الباربيتيورات قصير ومتوسط المفعول، والبنزوديازپينات، وخاصة الميدازولام التي يبدأ تأثيرهاً سريعاً ويستمر لفترة أقصر من الزيازپام (الڤاليوم) أو العقاقير الشبيهة. الجمع بين المورفين (أو في بعض الأحيان الهيدرومورفين و[[ألپازولام|الألپازولامي] (الزاناكس) أو الميدازولام (الدورميكوم) والبنزوديازپينات الأخرى مع أو بدون السكوپولامين (ونادراً ما يستبدل أو يستخدم مع الكومپازين، الزورفان أو مضادات الغثيان الأخرى) تُعرف إجمالاً بين أطباء التخدير والصيادلة في المستشفيات والأطباء وأخصائيي الأشعة والمرضى وغيرهم "بحليب فقدان الذاكرة". يفيد تعزيز آثار كل عقار بالعقاقير الأخرى مفيداً في العمليات الأخرى مثل التنظير الداخلي، عمليات الولادة الصعبة والمعقدة (الپثيدين والعقاقير المتعلقة به والپيريتراميد حيث يستخدم ويفضله الكثير من الممارسين مع المورفين ومشتقاته كعلاج من الخط الثاني)، شق وتصريف الخراريج الشديدة، الحقن داخل العمود الفقري، والإجراءات الجراحية البسيطة والمتوسطة التأثير للمرضى غير القادرين على التخدير العام بسبب الحساسية لبعض أنواع الأدوية أو غيرها من المخاوف.
- السعال (الكودايين، الثنائي هيدروكودايين، مورفين الإثيل (الديونين)، الهيدرومورفون والهيدروكودون، مع المورفين والميثادون كملاذ أخير.
- الإسهال (اللوپراميد، الديفنونكسين أو الديفنوكسيلات؛ لكن قد يستخدم صبغ الأفيون الكافوري، الأفيون المسحوق أواللودانوم أو المورفين في حالات الإسهالا الحادة، كما في حالة الكلوريا)؛ وكذلك حالات الإسهال الناجمة عن متلازمة القولون المتهيج (الكودايين، صبع الأفيون الكافوري، ثنائي الفينوكسيلات، الديفنوكسين، اللوپراميند، اللودانوم).
- القلق بسبب ضيق النفس (الأوكسيمورفين وثنائي الهيدرومورفين فقط).
- الاعتياد على أشباه الأفيونيات (الميثادون وبوپرينوفين)
في الولايات المتحدة، لا يصف الأطباء أبداً أشباه الأفيونيات لأسباب نفسية (باستثناء القلق بسبب ضيق التنفس)، على الرغم من الفوائد النفسية المبلغ عنها على نطاق واسع، والاستخدام واسع النطاق لأشباه الأفيونيات في حالات الاكتئاب والقلق حتى منتصف الخمسينيات. لا توجد استثناءات لهذه الممارسة تقريباً، حتى في الحالات التي يكون فيها الباحثون قد ذكروا أن أشباه الأفيونيات فعالة بشكل خاص وحيث تكون إمكانية حدوث الإدمان أو الاعتياد منخفضة للغاية - على سبيل المثال، في علاج الخرف، الاكتئاب الاتكالي، والانهيارات النفسية بسبب العلاج الكيميائي أو المرض العضال.
الألم
دواعي استعمال أشباه الأفيونيات في العلاج التلطيفي:
- أي ألم قوي أو معتدل، بغض النظر عن الآلية الفيسيولوجية المرضية الكامنة".
- ضيق التنفس (توجد قاعدة أدلة أكبر للمورفين).
- [[الإسهالي] (اللوپراميد هو الأكثر شيوعاً حيث لا يعبر حاجز الدم-المخ ويعمل فقط على العضلات الباسطة، مثل القناة الهضمية).
- الجروح المؤلمة (المورفين الموضعي في الهلام المائي يمكن أن يكون عامل فعال لأنه يعمل على مستقبلات أشباه الأفيونيات في الأنسجة التالفة.)[10]
غالبًا ما تستخدم أشباه الأفيونيات مع المسكنات المساعدة (الأدوية التي لها تأثير غير مباشر على الألم). في الرعاية التلطيفية، لا ينصح باستخدام أشباه الأفيونيات للتخدير أو القلق لأن التجربة وجدت أن هذه الأدوية غير فعالة في هذه الحالات. يتم إيقاف بعض أشباه الأفيونيات نسبياً في حالات الفشل الكلوي بسبب تراكم الدواء الأصلي أو الأيضات النشطة (مثل المورفين والأوكسيكودون). العمر (صغيراً أو كبيراً) ليس مانعاً لأشباه الأفيونيات القوية. تحتوي بعض أشباه الأفيونيات التخليقية مثل الپثيدين على مستقلبات سامة عصبياً وبالتالي يجب استخدامها فقط في الحالات الحادة.
التاريخ
تم تجريم الاستخدام الغير سريري في الولايات المتحدة بموجب قانون هاريسون لضريبة المخدرات لعام 1914، وبواسطة قوانين عالمية أخرى. منذ ذلك الحين، جميع الاستخدامات الغير سريرية تقريباً لأشباه الأفيونيات تم تصنيفها صفراً على مقياس موافقة جميا المؤسسات الاجتماعية تقريباً. ومع ذلك، في المملكة المتحدة، أكد تقرير لجنة الإدارات المعنية بإدمان المورفين والهيروين لعام 1926 برئاسة رئيس الكلية الملكية للأطباء على لمراقبة الطبية وأسس "النظام البريطاني" لمكافحة - الذي استمر حتى الستينيات؛ في الولايات المتحدة، قلل قانون المواد الخاضعة للرقابة لعام 1970 بشكل ملحوظ من قسقوةوة قانون هاريسون.
قبل القرن العشرين، كانت القبول المؤسسي أعلى في كثير من الأحيان، حتى في أوروپا وأمريكا. في بعض الثقافات، كان لاقبول بأشباه الأفيونيات أعلى بكثير من القبول بالكحوليات.
النقص العالمي للأدوية المعتمدة على الخشخاش
يُعّرف المورفين والأدوية الأخرى المعتمدة على الخشخاش من قبل منظمة الصحة العالمية كأدوية أساسية لعلاج الألم الحاد. ومع ذلك، فهناك ستة بلدان فقد تستخدم77% من إجمالي توريدات المورفين العالمية، تاركة البلدان الفقيرة تعاني نقصاً في الأدوية المسكنة للألم.[11] النظام الحالي لتوريد الخشخاش الخام لصنع الأدوية المعتمدة على الخشخاش يخضع لتنظيم الهيئة الدولية لمراقبة المخدرات بموجب الاتفاقية الوحيدة للأدوية المخدرة لعام 1961. تعتمد كمية خام الخشخاش التي يمكن لكل بلد طلبها سنوياً بناءاً على الأحكام التي يجب أن تتوافق مع تقدير احتياجات البلد مأخوذة من الاستهلاك الوطني خلال العامين السابقين. في الكثير من البلدان، هناك نقص كبير في وصف المورفين بسبب ارتفاع الأسعار ونقص التدريب على وصف الأدوية التي تعتمد على الخشخاش. تعمل منظمة الصحة العالمية حالياً مع الادارات الوطنية في مختلف البلدان من أجل تدريب القائمين على الرعاية الصحية ولتطوير التنظيمات الوطنية المتعلقة بوصف الأدوية لتيسير وصف المزيد من الأدوية المعتمدة على الخشخاش.[12]
اقترحت فكرة أخرى من أجل زيادة توافر المورفين من قبل مجلس سنليس، الذي اقترح، من خلال اقتراحه المقدم للمورفين الأفغني، أنه ينبغي على أفغانستان توفير حلول أرخص لتسكين الألم للبلدان الفقيرة كجزء من نظام الإمداد من المستوى الثاني من شأنها أن تكمل منظومة الهيئة الدولية لمراقبة المخدرات من خلال الحفاظ على التوازن والنظام المغلق الذي تؤسسه مع توفير المنتج النهائي للمورفين لأولئك الذين يعانون من ألم شديد وغير قادرين على الوصول إلى الأدوية التي تعتمد على الخشخاش في ظل النظام الحالي.
. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . .
الآثار الجانبية
الشائعة وقصيرة المدى
أخرى
- آثار إدراكية
- الاعتماد على أشباه الأفيونيات
- الدوخة
- انخفاض الرغبة الجنسية
- العجز الجنسي
- انخفاض مستويات لتستوستيرون
- الاكتئاب
- نقص المناعة
- زيادة التحسس للألم
- اضطراب الدورة الشهرية
- تزايد خطر التعرض للسقوط
- بطيء التنفس
- الإغماء
أعداد الوفيات السنوية في الولايات المتحدة المرتبطة بأشباه الأفيونيات. المثيادونات الغير تخليقية هي التصنيف السائد من خلال الفنتانيل المتداول بطريقة غير مشروعة، وتم استثناؤه.[14]
أعداد الوفيات السنوية في الولايات المتحدة المرتبطة بالهروين.[14]
الآثار الضارة
الآثار الضارة الشائعة لدى المرضى الذين يتناولون أشباه الأفيونيات لتخفيف الآلام، تشمل: الغثيان والقيء، النعاس، الحكة، جفاف الفم، تقبض الحدقة، والإمساك.[16]
الآثار الضارة النادرة لدى المرضى الذين يتناولون أشباه الأفيونيات لتخفيف الآلام، تشمل: ضيق التنفس المتعلق بالجرعة (خاصة مع أشباه الأفيونيات القوية)، الارتباك، الهلوسة، الهذيان، الشرى، هبوط الحرارة، بطء القلب/تسرع القلب، هبوط الضغط الانتصابي، الدوخة، الصداع، احتباس البول، تقلص الحالب أو القناة الصفراوية، تيبس العضلات، الرمع العضلي (مع الجرعات العالية)، flushing (بسبب إفراز الهيستامين، باستثناء الفنتانيل والرميفنتانيل).[16]
رُصدت في بعض الحالات، فرط الألم المحرض بأشباه الأفيونيات، حيث قد يصاب المرضى الذين يستخدمون أشباه الأفيونيات لتسكين الألم بشكل متناقض بالمزيد من الألمنتيجة لتناولهم العلاج. هذه الظاهرة، بالرغم من أنها غير شائعة، تظهر بين بعض حالات العلاج التلطيفي، عندما تزود الجرعات بشكل سريع.[17][18] حال حدوثها، فإن التبديل بين عدة مسكنات أفيونية قد يخفف من تطور فرط التألم.[19][20]
يعرض كل من الاستخدام العلاجي والمزمن لأشباه الأفيونيات وظيفة الجهاز المناعي للخطر. تخفض أشباه الأفيونيات من تجدد الخلايا البلعمية السلفية والخلايا اللمفاوية، وتؤثر على تمايز الخلايا. كما تثبط أشباه الأفيونيات هجرة خلايا الدم البيضاء. لكن أهمية ذلك في سياق تخفيف الآلام غير معروفة.
الآثار الضارة للعلاج بأشباه الأفيونيات
يمكن التغلب على معظم الآثار السلبية يمكن أن بنجاح. لمزيد من المعلومات، انظر "كتيب أكسفورد للطلب التلطيفي"[21] ووصفة الرعاية التلطيفية على الإنترنت (المتاحة على Palliativedrugs.com).
الغثيان: يحدث التسامح في غضون 7-10 أيام، الفترة التي تكون خلالها الأدوية المضادة للقيء (على سبيل المثال جرعات منخفضة من الهالوپريدول 1.5-3 ملگ مرة واحدة مساءاً) فعالة للغاية. قد توصف مضادات القيء أكثر قوة مثل الأودنانسترون أو التروپسترون إذا كان الغثيان قوياً أو إذا استمر لفترة أطول، على الرغم من تجنب هذا التوجه بسبب ارتفاع تكلفتها ما لم يشكل الغثيان مشكلة حقيقية. البدائل الأرخص هي حاصرات الدوپامين، مثل الدوپريدون والمتوكلوپراميد. لا يجتاز الدومپريدون حاجز الدم-المخ، ولذلك فهو يبطل التأثير المسبب للغثيان لأشباه الأفيونيات في chemoreceptor trigger zone دون الآثار الضارة المركزية لمضادات للدوپامين. بعض مضادات الغثيان ذات الخصائص المضادة للكولينيات (مثل الأورفنادرين أو ثنائي الفينيدرامين) قد تكون فعالة أيضاً.
- حاصرات 5-HT3 (مثل الأوندانسترون)
- حاصرات الدوپامين (مثل الدومپريدون)
- مضادات الغثيان المضادة للكولينيات (مثل ثنائي الفينيدرامين)
القيء: والذي يرجع لبطيء حركة المعدة (القيء بكميات كبيرة، الغثيان القصير الذي يريحه القيء، ارتداد المريء، الامتلاء الشرسوفي، الشعور المبكر بالشبع)، إلى جانب العمل المباشر على مركز القيء في المخ. وبالتالي يمكن التغلب على القيء بواسطة العوامل الپروكينية (مثل الدوپريدون أو المتوكلوپراميد 10 ملگ كل ثمان ساعات). إذا كان القيء قد بدأ بالفعل، فيجب تناول هذه الأدوية بمسار آخر غير فموي (مثل حقن المتوكلوپراميد تحت الجلد، والدومپريدون عن طريق الشرج).
- العوامل الپروكينية (مثل الدومپريدون)
- العوامل المضادة للكولينيات (مثل الأورفندارين)
النعاس: عادة ما يتطور السامح بعد أكثر من 5-7 أيام: لكن في حالة حدوث مشكلة، وغالباً ما يساعد استخدام أشباه الأفيونيات البديلة. لبعض أشباه الأفيونيات مثل المورفين وثنائي المورفين (الهروين) تأثيراً مهدئة، بينما أنواع أخرى مثل الأوكسيكودون والمپردين (الپثيدين) ذات أثر مهدئ أقل، ولكن قد تختلف استجابات المرضى بشكل ملحوظ وقد تكون هناك حاجة إلى درجة من التجربة والخطأ للعثور على الدواء الأنسب لكل مريض. عند العلاج بأي معدل ممكن - محفزات الجهاز العصبي المركزي تكون فعالة بصفة عامة.
- المحفزات (مثل الكافيين، الموادفينيل، الأمفيتامين).
الحكة: عند استخدام أشباه الأفيونيات لتسكين الألم لا تشكل الحكة مشكلة خطيرة، لكن إذا ما حدث ذلك تكون مضادات الهيستامين مفيدة للتغلب على الحكة. مضادات الهيستامين غير المهدئة مثل الفكسوفنادين هي الأفضل لتفادي زيادة النعاس الناجم عن أشباه الأفيونيات، على الرغم من أن بعض مضادات الهيستامين المهدئة مثل الأورفنادرين قد تكون مفيدة لأنها تنتج تأثير مسكن تآزري يسمح باستخدام جرعات أصغر من أشباه الأفيونيات. لهذا السبب تسوق بعض المنتجات الأفيونيانية/المضادة للهيستامين، مثل المپروزين (المپريدين/الپرومثازين) والديكونال (الديپيپانون/السيكليزين)، والتي قد تضيف أيضاً ميزة تقليل الغثيان.
- مضادات الهيستامين (مثل الفكسوفنادين)
الإمساك: يتطور في 99% من الحالات الذين يتناولون أشباه الأفيونيات وبما أن التسامح مع هذه المشكلة لا يتطور، فإن جميع المرضى الذين يتناولون أشباه الأفيونيات تقريباً سيحتاجون إلى ملين. أثبتت خبرة تزيد عن 30 عاماً في مجال الرعاية التلطيفية أن معظم الإمساك الأفيوناني يمكن الوقاية منه بنجاح.[22]
للحالات الخفيفة، يكفي تناول المياه والألياف
- ملينات لتليين البراز وتنشيط حركة الأمعاء (مثل الدوكوسات مع البيساكوديل)
- مضادات أشباه الأفيونيات المحيطية (مثل مالتروكسون المثيل)
- تناول كميات كبيرة من المياه والألياف الغذائية
ضيق التنفس: على الرغم من أن هذا هو أخطر أثر سيء مرتبط باستخدام أشباه الأفيونيات، إلا أنه عادة ما يتم التغلب عليه مع استخدام جرعة وريدية مفردة للمرضى حديثي العلاج بأشباه الأفيونيات. بالنسبة للمرضى الذين يستخدمون أشباه الأفيونيات بانتظام لتسكين الألم، يحدث التسامح لضيق التنفس بشكل سريع، ومن ثم لا يعتبر مشكلة سريرية. تم تطوير العديد من الأدوية التي يمكنها منع ضيق التنفس بشكل كامل حتى تلك الناجمة عن تناول جرعات عالية من أشباه الأفيونيات القوية، دون التأثير على تأثيرها المسكن، على الرغم من أن المنبه التنفسي الوحيد المعتمد حالياً لهذا الغرض هو الدوكساپرام، والذي تقتصر فعاليته فقط على هذا الاستخدام.[23][24] إلا أن الأدوية الجديدة مثل BIMU-8 وCX-546 قد تكون أكثر تأثيراً.[25][26][27]
- محفزات التنفس: ناهضات المستقبلات الكيميائية القشرية (مثل الدوكساپرام)، ناهضات 5-HT4 (مثل BIMU8)، ناهضات أشباه الافينوينات-δ (مثل BW373U86)
- ضادات أشباه الأفيونيات (مثل النالوكسون)
وأخيراً، فإن جميع آثار أشباه الأفيونيات (سواء الخطرة أو غيرها) يمكن عكسها بسهولة باستخدام ضادات أشباه الأفيونيات (وبشكل أكثر دقة، الناهضات العاكسة) مثل النالوكسون أو النالتركسون. ترتبط هذه الضادات التنفسية بمستقبلات أشباه الأفيونيات بشكل أكبر من الناهضات لكنها لا تنشط المستقبلات. استبادل الناهضات، يخفف و/أو يعكس آثار الناهضات. ومع ذلك، قد يكون عمر النصف الحيوي للنالوكسون أقصر من أشباه الأفيونيات نفسها، لذلك قد تكون هناك حاجة لتكرارالجرعات أو التنقيط المستمر في الوريد، أو استخدام ضادات طويلة المفعول مثل النالمفين. بالنسبة للمرضى الذين يستخدمون أشباه الأفيونيات بإنتظام من الضروري أن يتم عكس أشباه الأفيونيات بشكل جزيء فقط لتجنب رد الفعل القوي والمثير للقلق الناجم عن الاستيقاظ من الألم. يتم تحقيق ذلك من خلال تجنب إعطاء جرعة كاملة (مثل النالوكسون 400 ميكروگرام) مع إعطاء الدواء بجرعات صغيرة (مثل النالوكسون 40 ميكروگرام) حتى يتحسن معدل التنفس. بعد ذلك يبدأ التنقيط في الوريد في الحفاظ على الانعكاس عند هذا المستوى مع الحفاظ على تخفيف الألم.
. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . .
اضطرابات التعزيز
التسامح
التسامح أو تحمل الدواء هي عملية تكيف عصبي تحدث (بإزالة تحسس المستقبل) تؤدي لإنخفاض آثار الدواء. يكون التسامح أكثر وضوحاً بالنسبة لبعض الآثار مقارنة بالآثار الأخرى؛ يحدث التسامح بسرعة مع الآثار المتعلقة بالحالة المزاجية، الحكة، احتباس البول، وضيق التنفس، ولكنه يحدث ببطء أكبر في تسكين الألم والآثار الجانبية الجسدية الأخرى. ومع ذلك، فإن التسامح لا يتطور إلى الإمساك أو الحدقة.
يخفف التسامح لأشباه الأفيونيات عن طريق عدد من المواد، وتشمل:
- عوامل جديدة مثل إبوديلاتس مثبط الفسفودايستراز.[36]
يسرع نقص المغنسيوم والزنك من تطور التسامح مع أشباه الأفيونيات[بحاجة لمصدر] والقصور النسبي لهذه المعادن أمر شائع للغاية[37] بسبب انخفاض نسبة المغنيسيوم /الزنك في الطعام واستخدام المواد التي تستنفدها بما في ذلك مدرات البول (مثل الكحول والكافيين/الثيوفيلين) والتدخين. قد يقلل من تناول هذه المواد وأخذ مكملات الزنك/المغنيسيوم من إبطاء تطور التسامح مع الأفيونيات.[بحاجة لمصدر]
الاعتياد
يتميز الاعتياد بأعراض انسحاب مزعجة للغاية والتي تحدث في حالة توقف استخدام أشباه الأفيونيات بشكل مفاجئ بعد تطور التحمل. وتشمل الأعراض الانسحابية الانزعاج، التعرق، الغثيان، الرشح، الاكتئاب، التعب الشديد، القيء والألم. التقليل البطيء في جرعات أشباه الأفيونيات المتعاطة على مدار أيام وأسابيع يقلل من الأعراض الانسحابية أو يقضي عليها تماماً.[21] تعتمد سرعة وحدة الأعراض الانسحابية على عمر النصف لنوع العقار المتناول؛ تحدث الأعراض الانسحابية للهروين والمورفين بشكل سريع وتكون أكثر حدة من الأعراض الانسحابية للمثادون، لكن الأعراض الانسحابية للمثادون تستغرق وقتاً أطول. عادة ما تلي مرحلة الأعراض الانسحابية الحادة مرحلة طويلة من الاكتئاب والأرق التي يمكن أن تستمر لعدة أشهر. يمكن علاج الأعراض الانسحابية لأشباه الأفيونيات بأدوية أخرى، مثل الكلونيدينات، مضادات الاكتئاب، والبنزوديازپينات، لكنها تكون أقل فعالية.[38]
الإدمان
الإدمان هو الاعتياد البدني و/أو النفسي على العقاقير - ومنها أشباه الأفيونيات. قد تعزز الأعراض الانسحابية من الإدمان، مما يدفع المدن للاستمرار في تعاطي العقار. الإدمان النفسي هو الأكثر شيوعاً بين الأشخاص الذين يتعاطون أشباه الأفيونيات بطريقة ترفيهية، ونادراً ما يحدث الإدمان للمرضى الذين يتناولون أشباه الأفيونيات لتسكين الألم.[21]
الاستخدام الخاطئ
تعاطي العقاقير، هو استخدام العقاقير لأسباب غير تلك الموصوفة لتلك العقاقير. تتعاطى أشباه الأفيونيات لقدرتها على خلق حالة من الابتهاج.
الأمان
أظهرت الدراسات التي أجريت على مدار عشرين عاماً أن أشباه الأفيونيات آمنة عند استخدامها بشكل صحيح. أظهرت دراستان في المملكة المتحدة أن جرعات مضاعفة من المورفين أثناء النوم لم تسبب في زيادة أعداد الوفيات،[39] and that sedative dose increases were not associated with shortened survival (n=237).[40] وأظهرت دراسة أخرى في المملكة المتحدة أن تناول المورفين لم يغير معدل التنفس الناجم عن ضيق التنفس للمرضى الذين يعانون من ضعف وظائف الجهاز التنفسي (ن = 15).[41] في أستراليا، لم يجد الباحثون علاقة بين جرعات أشباه الأفيونيات أو الهالوپريدول ومعدل البقاء على قيد الحياة.[42] In Taiwan, a study showed that giving morphine to treat breathlessness on admission and in the last 48 hours did not affect survival.[43] وفي اليابان، كان معدل البقاء على قيد الحياة لدى المرضى الذين تناولون جرعات كبيرة من أشباه الأفيونيات والمهدئات خلال 48 ساعة هو نفسه عند عدم تناولهم مثل هذه الأدوية.[44] في الولايات المتحدة، المرضى الذين تم إيقاف أجهزة التنفس الصناعي عنهم، لم تسرع أشباه الأفيونيات بوفاتهم، بينما أدى البنزوديازپينات إلى بقاء أطول (ن = 75).[45]لم يُظهر المورفين المُعطى للمرضى المسنين في سويسرا بسبب ضيق التنفس أي تأثير على وظيفة الجهاز التنفسي.[46] لم تؤدِ حقن المورفين تحت الجلد للمرضى الكنديين المصابين بفشل تنفسي مقيد إلى تغيير معدل التنفس أو الجهد التنفسي أو مستوى الأكسجين الشرياني أو مستويات ثاني أكسيد الكربون في نهاية المدة.[47] حتى عند إعطاء أشباه الأفيونيات عن طريق الوريد، لم يحدث ضيف في التنفس.[48]
معايرة جرعة أشباه الأفيونيات بعناية يمكن أن توفر تخفيف فعال للألم مع التقليل من الآثار الضارة. لقد تبين أن للمورفين والديامورفين نطاق علاجي أو "هامش أمان" أوسع من بعض أشباه الأفيونيات الأخرى. من المستحيل معرفة المرضى الذين يحتاجون إلى جرعات منخفضة وأيهم يحتاجون إلى جرعات عالية، لذلك يجب البدء بجرعات منخفضة، ما لم تحدث لهم تغييرات من أشباه أفيونيات قوية أخرى.[21]
التفاعلات الدوائية
مع أدوية الاكتئاب الأخرى
ناهضات أشباه الأفيونيات
علم الأدوية
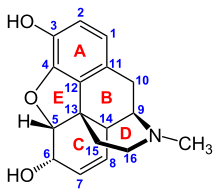
ترتبط أشباه الأفيونيات بمستقبلات أشباه أفيونيات محددة في الجهاز العصبي المركزي والأنسجة الأخرى. هناك ثلاث تصنيفات رئيسية لمستقبلات أشباه الأفيونيات، μ، κ، δ (مو، كاپا ودلتا)، وذلك على الرغم من اكتشاف أكثر من سبعة عشر مستقبل، والتي تشمل مستقبلات ε، ι، λ، وζ (Epsilon, Iota, Lambda and Zeta). لى العكس من ذلك، فمستقبلات σ (سيگما) لم تعد تعتبر من مستقبلات أشباه الأفيونيات لأن: نشاطها لا يُعكس بواسطة النالوكسون، ناهضة أشباه الأفيونيات العاكسة، ولا تظهر ارتباطاً عالي التقارب بأشباه الأفيونيات التقليدية، ولأنها انتقائية فراغية للمتزامرات يمينية الدوران بينما المستقبلات الأخرى لأشباه الأفيونيات تكون انتقائية-فراغية للمتزامرات يسارية الدوران.
بالإضافة إلى ذلك، هناك ثلاث أنواع فرعية من المستقبل μ: μ1 وμ2، وμ3 المكتشف حديثاً. المستقبل الآخر ذو الأهمية السريرية هو المستقبل 1 شبيه مستقبل أشباه الأفيونيات (ORL1)، والذي يشارك في الاستجابة للألم بالإضافة لدوره الرئيسي في تطور تحمل الناهضات والمستضدات الأفيونية-μ. هذه المستقبلات جميعها هي مستقبلات مرتبطة بالپروتين جي على النقل العصبي GABAergic.
تعتمد الاستجابة الديناميكية الدوائية على المستقبل الذي يتم الارتباط به، تقاربه لهذا المستقبل، وما إذا كان شبه الأفيونيات ناهضاً أو مستضداً. على سبيل المثال، تعمل الخصائص المسكنة فوق الشوكية للمورفين عن طريق تنشيط المستقبل μ1؛ نقص التهوية والاعتماد البدني عن طريق المستقبل μ2؛ وتخدير وتسكين العمود الفقري عن طريق المستقبل κ. كل مجموعة من مستقبلات أشباه الأفيونيات؛ تثير مجموعة متميزة من الاستجابات العصبية، مع الأنواع الفرعية للمستقبلات (مثل μ1 وμ2 على سبيل المثال) تسبب في المزيد من الاستجابات المحددة [القابلة للقياس]. التأثير الفريد لكل مادة شبه أفيونية هو تقارب ملزمة متميزة لمختلف فئات مستقبلات أشباه الأفيونيات (على سبيل المثال مستقبلات أشباه الأفيونيات μ، κ، وδ تنشط بمقادير مختلفة وفقاً لارتباطات مستقبلات محددة للأشباه الأفيونيات). على سبيل المثال، يظهر المورفين، شبه القلوي المورفيني، تقارباً مرتفعاً بمستقبل شبه الأفيونيات μ، بينما يظهر الكتازوسين تقارباً مرتفعاً للمستقبلات ĸ. تسمح هذه الآلية التوافقية بوجود هذه الفئة الواسعة من أشباه الأفيونيات والتصميمات الجزيئية، ولكل منها تأثيرها الفريد الخاص بها. هيكلها الجزيئي الفردي مسؤول أيضاً عن فترات عملها المختلفة، حيث يكون التحلل الاستقلابي (مثل N-dealkylation) مسئولاً عن استقلاب أشباه الأفيونيات.
| العقار | القدرة النسبية[50] | الجزء غير المتأين | الارتباط بالپروتين | الذوبان الدهني[51] |
|---|---|---|---|---|
| مورفين | 1 | ++ | ++ | + |
| مپريدين | 0.1 | + | +++ | ++ |
| هيدرومورفون | 10 | |||
| ألفنتانيل | 10-25 | ++++ | ++++ | +++ |
| فنتانيل | 75-125 | + | +++ | ++++ |
| رميفنتانيل | 250 | +++ | +++ | ++ |
| سوفنتانيل | 500-1000 | ++ | ++++ | ++++ |
| +منخفض جداً، ++ منخفض، +++ مرتفع، ++++ مرتفع جداً |
 مقالة مفصلة: مستقبل أشباه الأفيونيات
مقالة مفصلة: مستقبل أشباه الأفيونيات
- مستقبلات ميو µ:
هي المسؤولة عن أغلب التأثيرات المسكنة للألم للأفيونات، وعن بعض التأثيرات الرئيسية غير المرغوب بها، مثل: التثبيط النفسي والنساوة والتركين والاعتماد. - مستقبلات دلتا δ:
هي الأكثر أهمية في المحيط وتساهم في تسكين الألم. - مستقبلات كاپا K:
تساهم في تسكين الألم على مستوى الحبل الشوكي. لكنها لا تسهم في الإدمان، وتلعب دوراً في التأثيرات التركينية.
الانتقائية الوظيفية
مقارنة أشباه الأفيونيات
ملامح الارتباط
| المركب | MOR | DOR | KOR | Ref | |
|---|---|---|---|---|---|
| 7-Hydroxymitragynine | 13.5 | 155 | 123 | [52] | |
| β-Chlornaltrexamine | 0.90 | 115 | 0.083 | [53] | |
| β-Endorphin | 1.0 | 1.0 | 52 | [53] | |
| β-Funaltrexamine | 0.33 | 48 | 2.8 | [53] | |
| Alazocine | 2.7 | 4.1 | 3.2 | [54] | |
| (−)-Alazocine | 3.0 | 15 | 4.7 | [55] | |
| (+)-Alazocine | 1,900 | 19,000 | 1,600 | [55] | |
| Alfentanil | 39 | 21,200 | ND | [56] | |
| Binaltorphimine | 1.3 | 5.8 | 0.79 | [56] | |
| BNTX | 18 | 0.66 | 55 | [53] | |
| Bremazocine | 0.75 | 2.3 | 0.089 | [53] | |
| (−)-Bremazocine | 0.62 | 0.78 | 0.075 | [56] | |
| Buprenorphine | 4.18 | 25.8 | 12.9 | [57] | |
| Butorphanol | 1.7 | 13 | 7.4 | [55] | |
| BW-3734 | 26 | 0.013 | 17 | [53] | |
| Carfentanil | 0.024 | 3.3 | 43 | [54] | |
| Codeine | 79 | >1,000 | >1,000 | [53] | |
| CTOP | 0.18 | >1,000 | >1,000 | [53] | |
| Cyclazocine | 0.45 | 6.3 | 5.9 | [55] | |
| Cyprodime | 9.4 | 356 | 176 | [56] | |
| DADLE | 16 | 0.74 | >1,000 | [53] | |
| DAMGO | 2.0 | >1,000 | >1,000 | [53] | |
| [D-Ala2 ]Deltorphin II | >1,000 | 3.3 | >1,000 | [53] | |
| Dermorphin | 0.33 | >1,000 | >1,000 | [53] | |
| (+)-Desmetramadol | 17 | 690 | 1,800 | [58][59] | |
| Dextropropoxyphene | 34.5 | 380 | 1,220 | [57] | |
| Dezocine | 3.6 | 290 | 460 | [54] | |
| Dihydroetorphine | 0.45 | 1.82 | 0.57 | [60] | |
| Diprenorphine | 0.072 | 0.23 | 0.017 | [53] | |
| DPDPE | >1,000 | 14 | >1,000 | [53] | |
| DSLET | 39 | 4.8 | >1,000 | [53] | |
| Dynorphin A | 32 | >1,000 | 0.5 | [53] | |
| Ethylketazocine | 3.1 | 101 | 0.40 | [53] | |
| (−)-Ethylketazocine | 2.3 | 5.2 | 2.2 | [55] | |
| (+)-Ethylketazocine | 2,500 | >10,000 | 1,600 | [55] | |
| Etorphine | 0.23 | 1.4 | 0.13 | [53] | |
| Fentanyl | 0.39 | >1,000 | 255 | [53] | |
| Hydrocodone | 11.1 | 962 | 501 | [57] | |
| Hydromorphone | 0.47 | 18.5 | 24.9 | [54] | |
| ICI-204488 | >1,000 | >1,000 | 0.71 | [53] | |
| Leu-enkephalin | 3.4 | 4.0 | >1,000 | [53] | |
| Levacetylmethadol | 9.86 | 169 | 1,020 | [57] | |
| Lofentanil | 0.68 | 5.5 | 5.9 | [53] | |
| Met-enkephalin | 0.65 | 1.7 | >1,000 | [53] | |
| Metazocine | 3.8 | 44.3 | 13.3 | [54] | |
| Methadone | 1.7 | 435 | 405 | [57] | |
| Dextromethadone | 19.7 | 960 | 1,370 | [57] | |
| Levomethadone | 0.945 | 371 | 1,860 | [57] | |
| Methallorphan | ND | ND | ND | ND | |
| Dextrallorphan | 1,140 | 2,660 | 34.6 | [57] | |
| Levallorphan | 0.213 | 2.18 | 1,100 | [57] | |
| Methorphan | ND | ND | ND | ND | |
| Dextromethorphan | 1,280 | 11,500 | 7,000 | [57] | |
| Levomethorphan | 11.2 | 249 | 225 | [57] | |
| Mitragynine | 7.24 | 60.3 | 1,100 | [52] | |
| Mitragynine pseudoindoxyl | 0.087 | 3.02 | 79.4 | [52] | |
| Morphanol | ND | ND | ND | ND | |
| Dextrorphan | 420 | 34٬700 | 5,950 | [57] | |
| Levorphanol | 0.42 | 3.61 | 4.2 | [57] | |
| Morphiceptin | 56 | >1,000 | >1,000 | [53] | |
| Morphine | 1.8 | 90 | 317 | [56] | |
| Morphine, (−)- | 1.24 | 145 | 23.4 | [57] | |
| Morphine, (+)- | >10,000 | >100,000 | >300,000 | [57] | |
| MR-2266 | 1.0 | 3.0 | 0.16 | [54] | |
| Nalbuphine | 11 | >1,000 | 3.9 | [53] | |
| Nalmefene | 0.24 | 16 | 0.083 | [61] | |
| Nalorphine | 0.97 | 148 | 1.1 | [53] | |
| Naloxonazine | 0.054 | 8.6 | 11 | [53] | |
| Naloxone | 1.1 | 16 | 12 | [55] | |
| (−)-Naloxone | 0.93 | 17 | 2.3 | [53] | |
| (+)-Naloxone | >1,000 | >1,000 | >1,000 | [53] | |
| Naltrexone | 1.0 | 149 | 3.9 | [53] | |
| Naltriben | 12 | 0.013 | 13 | [53] | |
| Naltrindole | 64 | 0.02 | 66 | [53] | |
| Norbinaltorphimine | 2.2 | 65 | 0.027 | [53] | |
| Normorphine | 4.0 | 310 | 149 | [56] | |
| Ohmefentanyl | 0.0079 | 10 | 32 | [56] | |
| Oxycodone | 8.69 | 901 | 1,350 | [57] | |
| Oxymorphindole | 111 | 0.7 | 228 | [54] | |
| Oxymorphone | 0.78 | 50 | 137 | [56] | |
| Pentazocine | 5.7 | 31 | 7.2 | [53] | |
| Pethidine (meperidine) | 385 | 4,350 | 5,140 | [56] | |
| Phenazocine | 0.20 | 5.0 | 2.0 | [62] | |
| PLO17 | 30 | >1,000 | >1,000 | [53] | |
| Quadazocine | 0.99 | 2.6 | 0.5 | [63] | |
| Salvinorin A | >10,000 | >10,000 | 16 | [64] | |
| Samidorphan | 0.052 | 2.6 | 0.23 | [65] | |
| SIOM | 33 | 1.7 | >1,000 | [53] | |
| Spiradoline | 21 | >1,000 | 0.036 | [53] | |
| Sufentanil | 0.15 | 50 | 75 | [53] | |
| Tianeptine | 383 | >10,000 | >10,000 | [66] | |
| Tifluadom | 32 | 189 | 2.1 | [55] | |
| Tramadol | 2,120 | 57,700 | 42,700 | [57] | |
| (+)-Tramadol | 1٬330 | 62٬400 | 54٬000 | [57] | |
| (−)-Tramadol | 24,800 | 213٬000 | 53٬500 | [57] | |
| U-50488 | >1,000 | >1,000 | 0.12 | [53] | |
| U-69593 | >1,000 | >1,000 | 0.59 | [53] | |
| Xorphanol | 0.25 | 1.0 | 0.4 | [63] | |
| Values are Ki (nM), unless otherwise noted. The smaller the value, the more strongly the drug binds to the site. Assays were done mostly with cloned or cultured rodent receptors. | |||||
الاستخدمات
| المادة | أفضل تقدير |
أقل تقدير |
أعلى تقدير |
|---|---|---|---|
| منبهات- الأمفيتامين |
34.16 | 13.42 | 55.24 |
| القنب | 192.15 | 165.76 | 234.06 |
| الكوكايين | 18.20 | 13.87 | 22.85 |
| الأستروكس | 20.57 | 8.99 | 32.34 |
| الأفيونيات | 19.38 | 13.80 | 26.15 |
| الأفيونانيات | 34.26 | 27.01 | 44.54 |
التاريخ
المجتمع والثقافة
التصنيف
وهناك عدد من الصفوف العامة للأفيونانيات:
- المستحضرات الأفيونية الطبيعية: قلويدات محتواة في راتنج زهرة الخشخاش، وهي أساساً مورفين، كودايين، وثبايين، ولكن ليس پاپاڤرين ونوسكاپين التي تختلف آلية عملها؛ فيما يلي الأفيونيات الطبيعية: أوراق القرطوم والتي تحتوي على أشباه الأفيونيات المتواجدة طبيعياً، والمواد المتواجدة طبيعياً في نبات قصعين الكهان، هي ناهضة شبه أفيونية-كاپا.
- أشباه أفيونيات شبه اصطناعية: تُحضر من الأفيونيات الطبيعية، مثل الهيدرومورفين، الهيدروكودون، الأوكسيكودون، الأوكسيمورفين، الدسومورفين، ثنائي اسيتيل المورفين، والإثيلمورفين.
- أشباه أفيونيات اصطناعية بالكامل: مثل الفنتانيل، الپثيدين، المثادون، الترامادول والديكستروپرپوكسيفين.
- أشباه أفيونيات داخلية المنشأ: پپتيدات أشباه أفيونية، التي تُنتج في الجسم طبيعياً، مثل الإندورفينات، الإنكفالينات، الدينورفينات، والإندومورفينات.
- كما توجد عقاقير مثل الترامادول والتاپنتادول التي لا تعتبر كيميائياً ضمن صف أشباه الأفيونيات، لكنها تمتلك آليات عمل ناهضة عند مستقبل أشباه الأفيونيات-μ. على الرغم من أن آلية عملها المحددة غير مفهومة بشكل كامل، إلا أنها تمتلك نمط عمل مزدوج، نمط العمل الثاني الموجود على النظامين النورأدريناليني والسروتونيني.[68] اكتشفت هذه الآلية الثانية أثناء اختبار العقاقير التي تظهر علامات مسكنة للألم حتى مع تناول النالوكسون، ضادة شبه أفيونية.[69]
بعض أشباه القلويات الأفيونية الصغرى والمواد المختلفة التي تعمل كأشباه الأفيونيات تتواجد ايضاً في أماكن أخرى، مثل الجزيئات الموجودة في نبات القرطوم، القبرية، وقصعين الكهان وبعض أنواع الخشخاش بجانب الخشخاش المنوم وهناك سلالات تنتج كميات وفيرة من الثيپين، وهي مادة خام مهمة لصنع العديد من المواد الأفيونية الاصطناعية وشبه الاصطناعية. من بين أكثر من 120 نوعاً من الخشخاش، هناك نوعان فقط ينتجان المورفين.
ومن بين المسكنات عدد صغير من الأنواع التي تعمل على الجهاز العصبي المركزي ولكن ليس على نظام مستقبلات أشباه الأفيونيات وبالتالي ليس لها أي من الصفات (المخدرة) الأخرى لأشباه الأفيونيات على الرغم من أنها قد تسبب النشوة عن طريق تخفيف الألم- النشوة التي، بسبب طريقة تخليقها، لا تشكل أساساً للتعود، الاعتياد البدني، أو الادمان.
وهي بشكل رئيسي النيوفوپام، الأورفنادرين، وربما الفنيلتولوكسامين و/أو بعض مضادات الهيستامين. تتمتع مضادات الاكتئاب ثلاثية الحلقات بتأثير مسكن للألم أيضاً، لكن لا يعتقد بأنها تقوم بذلك عن طريق التنشيط المباشر للنظام شبه الأفيوني داخلي المنشأ. تعمل باقي المسكنات بشكل محيطي (أي ليس على الدماغ أو الحبل الشوكي). بدأت الأبحاث تُظهر أن المورفين والأدوية ذات الصلة قد يكون لها بالفعل آثار محيطية، مثل جل المورفين الذي يستعمل للحروق. الپاراسيتامول هو في الغالب مسكن مركزي (غير مخدر) يتوسط تأثيره بالطريق العمل على المسارات السروتونية الهابطة (5-hydroxy triptaminergic)، لزيادة إطلاق 5-HT (الذي يثبط إطلاق وسائط الألم). كما يُخفض من نشاط الالسيكلواوكسيجيناز .
اكتشف عام 1953، أن الجسم البشري، بالإضافة لبعض الحيوانات الأخرى، تُنتج طبيعياً كميات دقيقة من المورفين والكوديين وربما بعض مشتقاتها البسيطة مثل الهروين وثنائي الهيدرومورفين، بالإضافة إلى الپپتيدات الشبه أفيونية داخلية المنشأ الشهيرة. بعض أنواع البكتريا لديها القدرة على إنتاج بعض أشباه الأفيونيات شبه الاصطناعية مثل الهيدرومورفين والهيدروكودون أثناء معيشتها في محلول يحتوي على المورفين أو الكودايين على التوالي.
الكثير من أشباه القلويات ومشتقات الخشخاش المنوم الأخرى لا تعتبر أشباه أفيونيات أو مواد مخدرة؛ ومن أفضل أمثلتها الپاپاڤرين، دواء باسط للعضلات. الناسكاپين هو دواء لعلاج الصداع النصفي يعمل على الجهاز العصبي المركزيه لكنه لا يشبه المورفين، وقد يصنف في فئة خاصة به.
الدكستروميثورفان، مصاوغ فراعي للڤومثروفان، ناهضة شبه أفيونية شبه اصطناعية ولا يتمتع مستقلبه، الدكستروفان بآثار شبه أفيونية مسكنة للألم على الرغم من أنها جميعاً تتشابه تركيبياً مع أشباه الأفيونيات الأخرى؛ بدلاً من ذلك، فهي مستضدات NMDA ومستقبلات-سيگما 1 و2 محتملة وتستخدم في الكثير من الأدوية المهدئة للسعال.
سالڤيرونين أ هو ناهضة المستقبل الشبه الأفيوني-ĸ قوية ومتميزة. ومع ذلك، ليس من الصواب تصنيفه ضمن أشباه الأفيونيات، لأنه كيميائياً، لا يعد من أشباه القلويات، ولا يتمتع بالخصائص الشبه أفيونية التقليدية: ليس لديه تأثيرات مضادة للقلق والسعال. بدلاً من ذلك يعتبر مهلوساً قوياً.
الأفيونات الذاتية
تتضمن الببتيدات-الأفيونية التي ينتجها الجسم:
يعبر عن β-endorphin على خلايا Pro-opiomelanocortin (POMC) داخل النواة القوسية arcuate nucleus وفي عدد صغير من العصبونات في جذع المخ، وتعمل عن طريق مستقبلات أشباه الأفيونيات-μ. يتمتع β-endorphin بعدة تأثيرات، منها تأثيره على السلوك الجنسي والشهية. كما يمتص β-endorphin داخل الدورة الدموية من الخلايا الموجهة للقشرة والمغذية للملانين في الغدة النخامية. كما يعتبر عن α-neoendorphin على خلايا POMC داخل النواة القوسية.
ينتشر [الميت]-إنكفالين بشكل كبير داخل الجهاز العصبي المركزي؛ [الميت]-إنكفالين هو منتج للجين proenkephalin، ويعمل عن طريق مستقبلات أشباه الأفيونيات μ وδ. [ليو]-إنكفالين، هو أيضاً منتج للجين proenkephalin، ويعمل عن طريق مستقبلات أشباه الأفيونيات-δ.
يعمل الدينورفين عن طريق مستقبلات أشباه الأفيونيات-κ، وينتشر على نطاق واسع داخل الجهاز العصبي المركزي، بما يشمل الحبل الشوكي وتحت المهاد، وخاصة في النواة القوسية وفي كلاً من عصبونات الأوكسيتوسين والڤازوپروسين في النواة فوق البصرية supraoptic nucleus.
يعمل الإندومورفين عن طريق مستقبلات أشباه الأفيونيات-μ، وهو أكثر قوة عن أشباه الأفيونيات داخلية المنشأ الأخرى عند هذه المستقبلات.
أشباه القلويات الأفيونية
تتواجد النانثرينات طبيعياً في الأفيون:
تحضيرات أشباه القلويات الأفيونية المختلطة، وتشمل الپاپاڤرتوم، لا زالت مستخدمة أحياناً.
المشتقات الشبه تخليقية
أشباه الأفيونيات التخليقية
الأنيليدوپيپريدينات
پيپريدينات الفينيل
- پثيدين (مپريدين)
- كيتوبميدون
- MPPP
- أليلپرودين
- پرودين
- PEPAP
مشتقات پروپلامين ثنائي الفينيل
- پروپوكسيفن
- دكستروپرپوكسيفين
- دكستروموراميد
- بزيتراميد
- پيريتراميد
- ميثادون
- ديپيپانون
- أسيتات اللڤومثاديل (LAAM)
- ديفنوكسين
- ديفنوكسيلات
- لوپراميد (يستخدم لعلاج الإسهال، ولا يعبر حاجز المخ-الدم)
مشتقات البنزومورفان
مشتقات الأوريپاڤين
مشتقات المورفين
أخرى
مستضدات أشباه الأفيونيات
جداول أشباه الأفيونيات
جدول أشباه الأفيونيات المورفينية
جدول أشباه الأفيونيات اللا مورفينية
| Table of non-morphinan opioids: click to | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
انظر أيضاً
المصادر
- ^ Ogura, Takahiro; Egan, Talmage D. (2013). "Chapter 15 – Opioid Agonists and Antagonists". Pharmacology and physiology for anesthesia : foundations and clinical application. Philadelphia, PA: Elsevier/Saunders. ISBN 978-1-4377-1679-5.
- ^ منير بعلبكي (2007). المورد الأكبر. دار العلم للملايين. p. 1264.
- ^ أ ب Offermanns, Stefan (2008). Encyclopedia of Molecular Pharmacology. Vol. 1 (2 ed.). Springer Science & Business Media. p. 903. ISBN 9783540389163.
In the strict sense, opiates are drugs derived from opium and include the natural products morphine, codeine, thebaine and many semi-synthetic congeners derived from them. In the wider sense, opiates are morphine-like drugs with non peptidic structures. The older term opiates is now more and more replaced by the term opioids which applies to any substance, whether endogenous or synthetic, peptidic or non-peptidic, that produces morphine-like effects through action on opioid receptors.
- ^ Freye, Enno (2008). "Part II. Mechanism of action of opioids and clinical effects". Opioids in Medicine: A Comprehensive Review on the Mode of Action and the Use of Analgesics in Different Clinical Pain States. Springer Science & Business Media. p. 85. ISBN 9781402059476.
Opiate is a specific term that is used to describe drugs (natural and semi-synthetic) derived from the juice of the opium poppy. For example morphine is an opiate but methadone (a completely synthetic drug) is not. Opioid is a general term that includes naturally occurring, semi-synthetic, and synthetic drugs, which produce their effects by combining with opioid receptors and are competitively antagonized by nalaxone. In this context the term opioid refers to opioid agonists, opioid antagonists, opioid peptides, and opioid receptors.
- ^ ARNP, Pamela Davies MS; CNS, Yvonne D'Arcy MS, CRNP (2012-09-26). Compact Clinical Guide to Cancer Pain Management: An Evidence-Based Approach for Nurses. Springer Publishing Company. ISBN 9780826109743.
{{cite book}}: CS1 maint: multiple names: authors list (link) - ^ "21 U.S. Code § 802 - Definitions". LII / Legal Information Institute. Retrieved 2016-02-12.
- ^ "Definition of NARCOTIC". www.merriam-webster.com. Retrieved 2016-02-12.
- ^ Satoskar, R. S.; Rege, Nirmala; Bhandarkar, S. D. (2015). Pharmacology and Pharmacotherapeutics. Elsevier Health Sciences. ISBN 9788131243718.
- ^ Ebert, Michael H.; Kerns, Robert D. (2010). Behavioral and Psychopharmacologic Pain Management. Cambridge University Press. ISBN 9781139493543.
- ^ Oxford Textbook of Palliative Medicine, 3rd ed. (Doyle, D., Hanks, G., Cherney, I., and Calman, K., eds., Oxford University Press, 2004).
- ^ http://www.senliscouncil.net/modules/publications/008_publication
- ^ The World Health Organization "Assuring Availability of Opioid Analgesics" [www.euro.who.int/document/e76503.pdf]
- ^ أ ب ت ث ج ح خطأ استشهاد: وسم
<ref>غير صحيح؛ لا نص تم توفيره للمراجع المسماةFurlan - ^ أ ب ت Overdose Death Rates. By National Institute on Drug Abuse (NIDA).
- ^ Fentanyl. Image 4 of 17. US DEA (Drug Enforcement Administration).
- ^ أ ب Oxford Textbook of Palliative Medicine, 3rd ed. (Doyle D, Hanks G, Cherney I and Calman K, eds. Oxford University Press, 2004).
- ^ Wilson GR, Reisfield GM. "Morphine hyperalgesia: a case report." Am J Hosp Palliat Care. 2003 Nov-Dec;20(6):459–61. PMID 14649563
- ^ Vella-Brincat J, Macleod AD. "Adverse effects of opioids on the central nervous systems of palliative care patients." J Pain Palliat Care Pharmacother. 2007;21(1):15–25. PMID 17430825
- ^ Mercadante S, Arcuri E. "Hyperalgesia and opioid switching." Am J Hosp Palliat Care. 2005 Jul-Aug;22(4):291–4. Review. PMID 16082916
- ^ Fine PG. "Opioid insights:opioid-induced hyperalgesia and opioid rotation." J Pain Palliat Care Pharmacother. 2004;18(3):75–9. Review. PMID 15364634
- ^ أ ب ت ث Oxford Textbook of Palliative Medicine, 3rd ed. (Doyle D, Hanks G, Cherney I and Calman K, eds. Oxford University Press, 2004).
- ^ Portenoy RK, Thomas J, Moehl Boatwright ML, Tran D, Galasso FL, Stambler N, Von Gunten CF, Israel RJ. Subcutaneous methylnaltrexone for the treatment of opioid-induced constipation in patients with advanced illness: a double-blind, randomized, parallel group, dose-ranging study. Journal of Pain and Symptom Management. 2008 May;35(5):458–68. PMID 18440447
- ^ Yost CS. A new look at the respiratory stimulant doxapram. CNS Drug Reviews. 2006 Fall-Winter;12(3–4):236–49. PMID 17227289
- ^ Tan ZM, Liu JH, Dong T, Li JX. Clinical observation of target-controlled remifentanil infusion combined with propofol and doxapram in painless artificial abortion. (Chinese) Nan Fang Yi Ke Da Xue Xue Bao. 2006 Aug;26(8):1206–8. PMID 16939923
- ^ Manzke T, Guenther U, Ponimaskin E, Haller M, Dutschmann M, Schwarzacher S, Richter D (2003). "5-HT4(a) receptors avert opioid-induced breathing depression without loss of analgesia". Science. 301 (5630): 226–9. doi:10.1126/science.1084674. PMID 12855812.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ^ Wang X, Dergacheva O, Kamendi H, Gorini C, Mendelowitz D. 5-Hydroxytryptamine 1A/7 and 4alpha receptors differentially prevent opioid-induced inhibition of brain stem cardiorespiratory function. Hypertension. 2007 Aug;50(2):368–76. PMID 17576856
- ^ Ren J, Poon BY, Tang Y, Funk GD, Greer JJ. Ampakines alleviate respiratory depression in rats. American Journal of Respiratory and Critical Care Medicine. 2006 Dec 15;174(12):1384–91. PMID 16973981
- ^ Santillán R, Maestre JM, Hurlé MA, Flórez J. "Enhancement of opiate analgesia by nimodipine in cancer patients chronically treated with morphine: a preliminary report." Pain. 1994 Jul;58(1):129–32. PMID 7970835
- ^ Smith FL, Dombrowski DS, Dewey WL. "Involvement of intracellular calcium in morphine tolerance in mice." Pharmacology, Biochemistry, and Behavior. 1999 Feb;62(2):381–8. PMID 9972707
- ^ McCarthy RJ, Kroin JS, Tuman KJ, Penn RD, Ivankovich AD. "Antinociceptive potentiation and attenuation of tolerance by intrathecal co-infusion of magnesium sulfate and morphine in rats." Anesthesia and Analgesia. 1998 Apr;86(4):830–6. PMID 9539610
- ^ Larson AA, Kovács KJ, Spartz AK. "Intrathecal Zn2+ attenuates morphine antinociception and the development of acute tolerance." European Journal of Pharmacology. 2000 Nov 3;407(3):267–72. PMID 11068022
- ^ Wong CS, Cherng CH, Luk HN, Ho ST, Tung CS. "Effects of NMDA receptor antagonists on inhibition of morphine tolerance in rats: binding at mu-opioid receptors." Eur J Pharmacol. 1996 Feb 15;297(1–2):27–33. PMID 8851162
- ^ McCleane GJ. The cholecystokinin antagonist proglumide enhances the analgesic effect of dihydrocodeine. Clinical Journal of Pain. 2003 May-Jun;19(3):200–1.
- ^ Watkins LR, Kinscheck IB, Mayer DJ. Potentiation of opiate analgesia and apparent reversal of morphine tolerance by proglumide. Science. 1984 Apr 27;224(4647):395–6.
- ^ Tang J, Chou J, Iadarola M, Yang HY, Costa E. Proglumide prevents and curtails acute tolerance to morphine in rats. Neuropharmacology. 1984 Jun;23(6):715–8.
- ^ Ledeboer A, Hutchinson MR, Watkins LR, Johnson KW. Ibudilast (AV-411). A new class therapeutic candidate for neuropathic pain and opioid withdrawal syndromes. Expert Opinion on Investigational Drugs. 2007 Jul;16(7):935–50.
- ^ WHC - Magnesium Deficiency
- ^ Hermann D, Klages E, Welzel H, Mann K, Croissant B. Low efficacy of non-opioid drugs in opioid withdrawal symptoms. Addict Biol. 2005 Jun;10(2):165–9. PMID: 16191669
- ^ Regnard C and Badger C. Opioids, sleep and the time of death. Palliative Medicine, 1987; 1(2): 107–110.
- ^ Sykes N. Thorns A. Sedative use in the last week of life and the implications for end-of-life decision making. Arch Int Med 2003: 163(3): 341–4.
- ^ Boyd KJ. Kelly M. Oral morphine as symptomatic treatment of dyspnoea in patients with advanced cancer. Palliative Medicine. 1997: 11(4): 277–81.
- ^ Good PD, Ravenscroft PJ, Cavenagh J. Effects of opioids and sedatives on survival in an Australian inpatient palliative care population. Int Med J. 2005: 35(9): 512–7.
- ^ Hu WY, Chiu TY, Cheng SY, Chen CY. Morphine for dyspnoea control in terminal cancer patients: is it appropriate in Taiwan? J Pain & Symp Manag. 2004: 28(4): 356–63.
- ^ Morita T, Tsunoda J, Inoue S, Chihara S. Effects of high dose opioids and sedatives on survival in terminally ill cancer patients. J Pain & Symp Manag. 2001: 21(4): 282–9.
- ^ Chan JD et al. Narcotic and benzodiazepines use after withdrawal of life support: association with time of death? Chest. 2004: 126(1): 286–93.
- ^ Mazzocato C, Buclin T, Rapin CH. The effects of morphine on dyspnoea and ventilatory function in elderly patients with advanced cancer: a randomized double-blind control trial. Annals of Oncology. 1999: 10(12): 1511–4.
- ^ Bruera E, Macmillan K, Pither J, MacDonald RN. Effects of morphine on the dyspnoea of terminal cancer patients. J Pain & Symp Manag, 1990: 5(6): 341–44.
- ^ Bassam E, et al. Respiratory function during parenteral opioid titration for cancer pain. Palliative Medicine, 2007; 21: 81–86.
- ^ Le Naour M, Lunzer MM, Powers MD, et al. (2014). "Putative Kappa Opioid Heteromers As Targets for Developing Analgesics Free of Adverse Effects". J. Med. Chem. 57 (15): 6383–92. doi:10.1021/jm500159d. PMC 4136663. PMID 24978316.
- ^ Miller Anesthesia, 7ed, 2009
- ^ Morgan GE, Mikhail MS, Clinical Anesthesiology, 4th ed, 2006
- ^ أ ب ت Takayama H, Ishikawa H, Kurihara M, Kitajima M, Aimi N, Ponglux D, Koyama F, Matsumoto K, Moriyama T, Yamamoto LT, Watanabe K, Murayama T, Horie S (2002). "Studies on the synthesis and opioid agonistic activities of mitragynine-related indole alkaloids: discovery of opioid agonists structurally different from other opioid ligands". J. Med. Chem. 45 (9): 1949–56. doi:10.1021/jm010576e. PMID 11960505.
- ^ أ ب ت ث ج ح خ د ذ ر ز س ش ص ض ط ظ ع غ ف ق ك ل م ن هـ و ي أأ أب أت أث أج أح أخ أد أذ أر أز أس Raynor K, Kong H, Chen Y, Yasuda K, Yu L, Bell GI, Reisine T (1994). "Pharmacological characterization of the cloned kappa-, delta-, and mu-opioid receptors". Mol. Pharmacol. 45 (2): 330–4. PMID 8114680.
- ^ أ ب ت ث ج ح خ Filizola M, Villar HO, Loew GH (January 2001). "Molecular determinants of non-specific recognition of delta, mu, and kappa opioid receptors". Bioorg. Med. Chem. 9 (1): 69–76. doi:10.1016/S0968-0896(00)00223-6. PMID 11197347.
- ^ أ ب ت ث ج ح خ د Tam SW (1985). "(+)-[3H]SKF 10,047, (+)-[3H]ethylketocyclazocine, mu, kappa, delta and phencyclidine binding sites in guinea pig brain membranes". Eur. J. Pharmacol. 109 (1): 33–41. doi:10.1016/0014-2999(85)90536-9. PMID 2986989.
- ^ أ ب ت ث ج ح خ د ذ Corbett, A. D.; Paterson, S. J.; Kosterlitz, H. W. (1993). Opioids. Handbook of Experimental Pharmacology. Vol. 104 / 1. pp. 645–679. doi:10.1007/978-3-642-77460-7_26. ISBN 978-3-642-77462-1. ISSN 0171-2004.
- ^ أ ب ت ث ج ح خ د ذ ر ز س ش ص ض ط ظ ع غ Codd EE, Shank RP, Schupsky JJ, Raffa RB (1995). "Serotonin and norepinephrine uptake inhibiting activity of centrally acting analgesics: structural determinants and role in antinociception". J. Pharmacol. Exp. Ther. 274 (3): 1263–70. PMID 7562497.
- ^ Frink MC, Hennies HH, Englberger W, Haurand M, Wilffert B (1996). "Influence of tramadol on neurotransmitter systems of the rat brain". Arzneimittelforschung. 46 (11): 1029–36. PMID 8955860.
- ^ Potschka H, Friderichs E, Löscher W (2000). "Anticonvulsant and proconvulsant effects of tramadol, its enantiomers and its M1 metabolite in the rat kindling model of epilepsy". Br. J. Pharmacol. 131 (2): 203–12. doi:10.1038/sj.bjp.0703562. PMC 1572317. PMID 10991912.
- ^ Katsumata S, Minami M, Nakagawa T, Iwamura T, Satoh M (1995). "Pharmacological study of dihydroetorphine in cloned mu-, delta- and kappa-opioid receptors". Eur. J. Pharmacol. 291 (3): 367–73. doi:10.1016/0922-4106(95)90078-0. PMID 8719422.
- ^ Bart G, Schluger JH, Borg L, Ho A, Bidlack JM, Kreek MJ (2005). "Nalmefene induced elevation in serum prolactin in normal human volunteers: partial kappa opioid agonist activity?". Neuropsychopharmacology. 30 (12): 2254–62. doi:10.1038/sj.npp.1300811. PMID 15988468.
- ^ Wentland MP, Lou R, Lu Q, Bu Y, VanAlstine MA, Cohen DJ, Bidlack JM (2009). "Syntheses and opioid receptor binding properties of carboxamido-substituted opioids". Bioorg. Med. Chem. Lett. 19 (1): 203–8. doi:10.1016/j.bmcl.2008.10.134. PMID 19027293.
- ^ أ ب Gharagozlou P, Demirci H, David Clark J, Lameh J (2003). "Activity of opioid ligands in cells expressing cloned mu opioid receptors". BMC Pharmacol. 3: 1. doi:10.1186/1471-2210-3-1. PMC 140036. PMID 12513698.
{{cite journal}}: CS1 maint: unflagged free DOI (link)Gharagozlou P, Demirci H, Clark JD, Lameh J (2002). "Activation profiles of opioid ligands in HEK cells expressing delta opioid receptors". BMC Neurosci. 3: 19. doi:10.1186/1471-2202-3-19. PMC 137588. PMID 12437765.{{cite journal}}: CS1 maint: unflagged free DOI (link)Gharagozlou P, Hashemi E, DeLorey TM, Clark JD, Lameh J (2006). "Pharmacological profiles of opioid ligands at kappa opioid receptors". BMC Pharmacol. 6: 3. doi:10.1186/1471-2210-6-3. PMC 1403760. PMID 16433932.{{cite journal}}: CS1 maint: unflagged free DOI (link) - ^ Roth BL, Baner K, Westkaemper R, Siebert D, Rice KC, Steinberg S, Ernsberger P, Rothman RB (2002). "Salvinorin A: a potent naturally occurring nonnitrogenous kappa opioid selective agonist". Proc. Natl. Acad. Sci. U.S.A. 99 (18): 11934–9. doi:10.1073/pnas.182234399. PMC 129372. PMID 12192085.
- ^ Wentland MP, Lou R, Lu Q, Bu Y, Denhardt C, Jin J, Ganorkar R, VanAlstine MA, Guo C, Cohen DJ, Bidlack JM (2009). "Syntheses of novel high affinity ligands for opioid receptors". Bioorg. Med. Chem. Lett. 19 (8): 2289–94. doi:10.1016/j.bmcl.2009.02.078. PMC 2791460. PMID 19282177.
- ^ Gassaway MM, Rives ML, Kruegel AC, Javitch JA, Sames D (2014). "The atypical antidepressant and neurorestorative agent tianeptine is a μ-opioid receptor agonist". Transl Psychiatry. 4 (7): e411. doi:10.1038/tp.2014.30. PMC 4119213. PMID 25026323.
- ^ "Annual prevalence of use of drugs, by region and globally, 2016". World Drug Report 2018. United Nations Office on Drugs and Crime. 2018. Retrieved 7 July 2018.
- ^ "Ultram brand of TRAMADOL HYDROCHLORIDE" www.opiods.com
- ^ "Tramadol induces antidepressant-type effects in mice" Copyright © 1998 Published by Elsevier Science Inc.
- ^ Odell LR, Skopec J, McCluskey A. "Isolation and identification of unique marker compounds from the Tasmanian poppy Papaver somniferum N." Forensic Sci Int (2007). PMID 17765420
وصلات خارجية
- Opioid Withdrawal Symptoms—Information about Opioid and opiate withdrawal issues
- World Health Organization guidelines for the availability and accessibility of controlled substances
- CDC Guideline for Prescribing Opioids for Chronic Pain — United States, 2016
- Reference list to the previous publication
- Links to all language versions of the previous publication
- Video: Opioid side effects (Vimeo) (YouTube)—A short educational film about the practical management of opioid side effects.

![أعداد الوفيات السنوية في الولايات المتحدة المرتبطة بأشباه الأفيونيات. المثيادونات الغير تخليقية هي التصنيف السائد من خلال الفنتانيل المتداول بطريقة غير مشروعة، وتم استثناؤه.[14]](/w/images/thumb/c/c1/US_timeline._Prescription_opioid_pain_reliever_deaths.jpg/370px-US_timeline._Prescription_opioid_pain_reliever_deaths.jpg)
![أعداد الوفيات السنوية في الولايات المتحدة المرتبطة بالهروين.[14]](/w/images/thumb/a/af/US_timeline._Heroin_deaths.jpg/371px-US_timeline._Heroin_deaths.jpg)
![فنتانيل. 2 ملگ. الجرعة القاتلة لمعظم الأشخاص.[15]](/w/images/thumb/5/53/Fentanyl._2_mg._A_lethal_dose_in_most_people.jpg/360px-Fentanyl._2_mg._A_lethal_dose_in_most_people.jpg)